Травматическая катаракта. Приобретенные профессиональные катаракты (лучевые, тринитротолуоловые, при воздействии ультразвука). Их профилактика. Что такое катаракта. Методы лечения катаракты Профессиональная катаракта развивается
Катаракта – что это такое? Особенности заболевания, симптомы и лечение
Катаракта – прогрессирующее заболевание глаз, при котором происходит постепенный процесс частичного или полного помутнения хрусталика. Вследствие этого у человека снижается или пропадает зрение. Сегодня исследования говорят о явной тенденции к развитию возрастной катаракты у работоспособных людей до 46-48 лет.

Развитие этого заболевания глаз чаще возникает у пациентов:
- курящих и употребляющих алкоголь;
- часто находящихся при ультрафиолетовом излучении без защиты глаз очками;
- употребляющих гормональные препараты;
- страдающих сахарным диабетом (риск повышается до 5 раз);
- с артериальной гипертонией;
- работающих на химических предприятиях.
Симптомы
К симптомам катаракты относят:
- Размытые и нечеткие контуры предметов, человек все видит как «сквозь затуманенное стекло».
- Сложности с шитьем, чтением.
- Появление в глазах нитей, вспышек, «мушек».
- Двоение изображения в одном глазу при закрытом другом (по мере прогрессирования заболевания симптом пропадает).
- При взгляде на светильники и солнце вокруг них образуются ореолы.
- Появляется острая светобоязнь.
- Цвета кажутся более бледными.
- С течением времени зрачок глаза мутнеет.

Описание заболевания
В глазном яблоке находится прозрачное, выпуклое с двух сторон тело — хрусталик, который преломляет лучи света как линза. Снаружи его покрывает тонкая эластичная оболочка — капсула. Внутри хрусталика имеется вещество из особых белков, более плотное в центре — ядре, а по краю — менее плотное, образующее кору.
При развитии катаракты белки разрушаются, хрусталик мутнеет и утрачивает свои функции целиком или частично. В глаз световые лучи проникают не полностью, и картинка видится размытой.
Если вовремя не начать лечение, катаракта прогрессирует, вызывая все большее ухудшение зрения, что часто заканчивается полной его потерей.
Виды катаракты
- Врожденные.
- Приобретенные.
- Травматические.
- Профессиональные.
Типы катаракты
Заболевание классифицируют в зависимости от участков помутнения и фактора поражения хрусталика.
Врожденные катаракты:
- Передняя полярная образуется на этапе внутриутробного развития эмбриона во время беременности.
- Задняя формируется на послеродовом этапе. Маленькие размеры помутнений почти не затрагивают зрение, поэтому хирургическое лечение в этом случае не требуется.
- Веретенообразная катаракта образуется в центре хрусталика. Зрение падает незначительно и терапия не требуется.
- Слоистая (зонулярная) катаракта имеет форму мутного ядра в хрусталике с прозрачными слоями. Анализируя степень понижения зрения, офтальмолог определяет схему лечения.
- Полная (тотальная) катаракта наблюдается редко. Белки хрусталика превращаются в мягкую мутную массу. Такое поражение глаз нуждается в срочном хирургическом лечении.

Возрастная катаракта
В зависимости от того, какой участок поражен, катаракту называют корковой или ядерной.
При возрастной катаракте характерно развитие сильной близорукости.
Выделяют 4 стадии возрастной формы катаракты:
- Стадия начинающей катаракты продолжается до 10-15 лет. Все изменения развиваются по краям, и больной ничего не испытывает, пока патология не затронет ядро хрусталика.
- На этапе «незрелой катаракты» происходит слияние мутных пятен, которые покрывают зрачок, меняющий цвет с черного на серый. Волокна хрусталика набухают, что приводит к увеличению внутриглазного давления, при котором требуется удаление аномально разросшегося хрусталика.
- На стадии «зрелой катаракты» хрусталик полностью теряет воду, уменьшается. Зрачок приобретает серый или молочный цвет. Исчезает возможность различать окружающие объекты. Вовремя проведенная операция на этом этапе восстанавливает нормальное зрение.
- Перезрелая катаракта — окончательная стадия болезни с гибелью хрусталика, рассасыванием его ядра, развитием глаукомы. Оперативное вмешательство не способно возвратить зрение.
Осложненные катаракты
Диабетическая форма катаракты регистрируется более чем у 42% пациентов, страдающих диабетом. Характерно скоростное поражение обоих глаз. Помутнения имеют вид белых хлопьев. Осложненные (приобретенные) катаракты всегда связаны с имеющимися заболеваниями организма.
Травматические катаракты
Образуются по причине прямого ранения хрусталика, тупой травмы, повреждения глаза в результате сильного сотрясения (контузионная), после попадания в глаз щелочей и кислот.
Тепловые катаракты
Формируются при воздействии на глазное яблоко высоких температур, пламени, искр при сварке.
Токсические катаракты
Развиваются по причине действия на глаз различных токсинов: белладонны, спорыньи, нафталина, талия, нитрокраски.
Продолжительное действие токсинов приводит к формированию необратимых патологий, при которых может помочь только операция.
Профессиональные лучевые катаракты
Возникают по причине действия на глаз инфракрасных, рентгеновских лучей. Многие десятки лет заболевание может протекать скрыто. Поражаются оба глаза
Лечение
Медикаментозное
От вида и стадии заболевания зависит то, как правильно его нужно лечить. Сегодня существует много эффективных медикаментов, но, как правило, их действие ограничивается начальными этапами заболевания, замедляя его прогрессирование.
- Витаминные комплексы.
- Антиоксидантные препараты.
- Восстанавливающие средства.
- Аминокислоты в форме глазных капель.

Все медикаментозные средства — это только поддержка для глаз, не более. Они не могут вылечить катаракту и устранить помутнение хрусталика. Могут назначаться в самом начале болезни, когда можно несколько месяцев или лет (это зависит от причины) давать дополнительное питание органу зрения. Это на время затормозит прогрессирование катаракты, но не избавит от необходимости планового наблюдения у офтальмолога. При отсутствии жалоб доктор назначает прием 2 раза в год.
«Офтан катахром»
Препарат «Офтан катахром» стабилизирует в веществе хрусталика процессы метаболизма, активизирует восстановление клеток. Действует местно, не всасывается в кровь, а результат наблюдается очень быстро. Разрешается применять в период беременности, но только под наблюдением акушера-гинеколога.

«Капли Квинакс»
Активизируют процессы рассасывания белков, образующихся в хрусталике, стимулируют работу ферментов жидкости глазного яблока.

Достоинство лекарства – пониженная всасываемость, отсутствие побочных действий. Капли используют длительное время даже при быстром появлении терапевтического эффекта.
«Тауфон»
Показания: замедление развития и профилактика катаракты возрастной, травматической и прочих форм. Лекарство активизирует регенерацию тканей глаза, стабилизирует метаболизм. Лечение продолжается не меньше 80-90 дней.
Хирургическая и лазерная терапия
При сильном помутнении хрусталика надежным методом результативной терапии катаракты является удаление поврежденного хрусталика хирургическим путем. Большинство операций выполняют в условиях амбулатории.
Виды оперативного вмешательства:
- Экстракапсульная экстракция катаракты, при которой производится полное удаление всех помутневших тканей. Но капсула хрусталика остается для введения в нее гибкой и жесткой интраокулярной линзы.
- Способ ультразвуковой факоэмульсификации — пораженный хрусталик дробят с помощью ультразвуковых волн и удаляют через микроскопические разрезы. Вместо хрусталика вводят интраокулярную линзу. Разрез настолько маленький, что его не требуется зашивать. Операция проводится примерно за 10 минут с применением местной капельной анестезии.

Сегодня катаракту удаляют на первой стадии появления, не допуская ее созревания. Чтобы восстановление поврежденных клеток шло ускоренными темпами и без осложнений, назначают специальные средства:
- «Торбекс», обладающий антибактериальной активностью.
- «Диклоф», «Индоколлир», имеющие отличные противовоспалительные свойства.
- При сухости глазного яблока применяют заменители слезы – «Оксиал», «Систейн.
- «Офтан-дексаметазон», «Максидекс» отлично снимает отеки, воспаления, заживляют ткани, усиливают микроциркуляцию.
К сожалению, не так редко у пациентов после хирургического удаления хрусталика возникает позднее осложнение, которое называют вторичной катарактой. Она появляется у 10-50 из 100 оперированных больных.
Признаки вторичной катаракты:
- медленное понижение зрения после значительного улучшения;
- светящиеся ореолы возле источников света;
- затуманивание поля видения
Статистика подтверждает, что лазерная терапия при вторичной катаракте восстанавливает зрение у 90 пациентов из 100.
Профилактика
Появление и развитие катаракты негативно воздействует на нормальную жизнь и трудоспособность.
Продолжительное игнорирование симптомов ведет к росту помутнений, увеличению хрусталика, повышению внутриглазного давления, заболеванию глаукомой и полной слепоте. Глазной нерв окончательно отмирает и перестает передавать в мозг нервные импульсы.
Избежать серьезных осложнений поможет соблюдение следующих рекомендаций:
- не носить и не поднимать тяжестей (более 2-3 кг);
- не допускать переохлаждения и перегрева;
- не находиться в запыленных помещениях;
- использовать «солнечные» очки, блокирующие ультрафиолет;
- чаще определять уровень сахара в крови; своевременно лечить сахарный диабет;
- принимать меры безопасности при контакте с вредными, опасными веществами;
- следить за давлением;
- избавиться от курения и принятия алкоголя.
О диагностике катаракты и ее лечении смотрите в видеоролике:
Как действовать при травматической катаракте
Катарактой называют аномальное помутнение масс хрусталика глаза, которое вызывает значительное ухудшение остроты зрения. Как правило, заболевание развивается у людей пожилого возраста, хотя нельзя гарантировать отсутствие катаракты у молодого человека. Причин катаракты бывает много. Травматическая катаракта может возникать сразу после удара или через многие годы, поэтому при диагностике болезни необходимо учитывать даже старые повреждения.

Роль хрусталика в зрительной системе
Хрусталик человеческого глаза является прозрачной натуральной линзой, которая выступает частью оптического аппарата. Он расположен за зрачком и радужкой. Примечательно, что хрусталик не содержит сосудов и нервов, а «питается» через внутриглазную жидкость, в которую погружен.
Без хрусталика не могут проводиться световые импульсы и преломляться свет. Этот элемент глаза обеспечивает аккомодацию (приспосабливание). Именно хрусталик делит глазное яблоко на передний и задний отделы. Он является защитой стекловидного тела от микробов, когда развивается воспаление передней камеры глаза.
Хрусталик очень чувствительный элемент глазного яблока. При резком воздействии и в плохих условиях в нем начинаются опасные процессы. Даже при слабой травме хрусталик может начать мутнеть и перестать выполнять свои функции.
Помутнение хрусталика называют катарактой. Это состояние характеризуется постепенным снижением зрения, сложностью определения границ предметов, невозможностью различать объекты при плохом освещении. Пациенты с катарактой отмечают, что им приходится смотреть на мир будто через запотевшее стекло.
Разновидности травматической катаракты и их симптомы
Травматическая катаракта может быть частичной или полной (локальная и тотальная). Также различают полурассосавшиеся катаракты и плотные.
Виды катаракты по положению хрусталика:
- пленчатая (нормальное положение);
- сублюксация (частичный сдвиг);
- люксация (полное смещение на глазное дно).
Виды катаракты по типу травмы:
- контузионный (тупые травмы глаз);
- торический (поражение химическими веществами);
- раневой (проникающие травмы);
- лучевой (поражение ионизирующим излучением).
Симптомы травматической катаракты буду зависеть от локализации помутнения. Если имеется задняя субкапсулярная катаракта, симптоматика обычно выражена и обширна. Кортикальные и склеротические помутнения добавляют меньше неудобств пациенту.
Чаще всего встречаются контузионные катаракты. Повреждение может случиться при прямой контузии, то есть при ударе тупым предметом, и опосредованной (в голову). Причиной токсической катаракты становятся всевозможные ожоги глазных яблок агрессивными жидкостями. Помимо этого, помутнение может развиться при тяжелом отравлении спорынью, нитрокрасками, тринитротолуолом и другими веществами.
Помутнения от радиации имеют преимущественно кольцевую форму. При лучевой катаракте на сером фоне хрусталика видны цветные пятна. По этой особенности проводят дифференциальную диагностике.
Современная медицина предлагает только хирургические методы лечения травматической катаракты. Такие травмы глаз, которые способны вызывать помутнение, нередко заканчиваются плохо, поскольку повреждают структуры заднего отрезка глаза. У пациентов часто развивается отслойка сетчатки, фиброз макулы, оптическая невропатия. Иногда также выявляют афферентную зрачковую недостаточность и иридодиализ.

Как развивается травматическая катаракта
При закрытой травме глаза катаракта развивается в 11% случаев. Во время травмирования на глазное яблоко действуют силы удара и контрудара. Удар – прямая сила, а контрудар – отраженная. Именно контрудар сильнее повреждает хрусталик. При механическом воздействии глазное яблоко укорачивается, капсула хрусталика разрывается, отрываются цинновые связки. И все происходит одновременно. Более точный механизм повреждения капсулы хрусталика во время травмы не выяснен.
Капсула способна быстро регенерировать (свойства субкапсулярного эпителия), поэтому повреждения до 2 мм быстро восстанавливаются. При повреждении свыше 3 мм происходит помутнение: разрыв капсулы приводит к тому, что внутриглазная жидкость попадает в хрусталик.
Повреждения капсулы могут внезапно открываться через дни и месяцы после травмы. В этом случае нередко развивается вторичная глаукома, тяжелое воспаление и катаракта. И хотя чаще всего травматическая катаракта не связана с повреждением капсулы, этот фактор нельзя исключать.
В большинстве же случаев травматическая катаракта возникает из-за того, что в момент контузии образуются субкапсулярные помутнения в корковых слоях хрусталика. Такие помутнения имеют форму лепестков и спиц, расходящихся радиально.
Без лечения травматические катаракты могут прогрессировать до такой степени, чтобы затруднять осмотр глазного дна. В процессе созревания катаракты снижается зрение, повышается внутриглазное давление, рецидивируют воспаления.
Диагностика катаракты и предоперационное обследование
Запланировать визит к врачу нужно в том случае, если отмечается ухудшение зрения и потеря четкости. Выявить причины нарушения позволяет только комплексная диагностика на специальном оборудовании.
Обследование при катаракте включает такие меры:
- проверка остроты зрения (визометрия);
- определение степени рефракции глаз, измерение кривизны и преломляющей силы роговицы (компьютерная кераторефрактометрия);
- изучение переднего отрезка глаза, оценка состояния хрусталика и радужки (биомикроскопия);
- проверка угла передней камеры (гониоскопия);
- определение полей зрения (периметрия);
- проверка уровня внутриглазного давления (тонометрия);
- оценка состояния зрительного нерва и сетчатки (офтальмоскопия);
- измерение толщины роговицы и хрусталика, глубины передней камеры, оценка состояния стекловидного тела и сетчатки (ультразвуковое сканирование);
- всестороннее изучение переднего отрезка, детальное рассмотрение роговицы (кератотопография).
Поскольку очень часто катаракту лечат при помощи установки интраокулярных линз, в процессе диагностики нужно детально изучить состояние роговицы. Радиус кривизны этой оболочки позволяет рассчитать необходимые параметры линзы. При подозрении на травматическую катаракту важно провести ультразвуковое сканирование в В-режиме. Это позволяет найти разрывы и вовремя установить наличие отслойки сетчатки или сосудистой оболочки.
Перед операцией следует пройти тщательное обследование, при необходимости посетить других специалистов и убедиться в отсутствии противопоказаний. Цель офтальмологической диагностики – обнаружить или исключить факодонез и грыжу стекловидного тела, осмотреть заднюю капсулу. Перед операцией важно проверить состояние цинновых связок.

Хирургическое лечение травматической катаракты
Сроки удаления помутнения будут зависеть от выраженности воспалительного процесса, необходимости восстановить зрение (это касается детей с повышенным риском амблиопии), будущих операций и общего состояния больного. Метод лечения и сроки должен определять врач, учитывая прогноз по зрению и наличие сопутствующих патологий. План хирургического вмешательства будет основан на степени выраженности и локализации катаракты.
Самым распространенным способом удаления катаракты считается факоэмульсификация, но операция противопоказана при бурой катаракте. Удаление хрусталика осуществляется ультразвуком через небольшой прокол. Вся процедура занимает до 20 минут. Врач разбивает помутневшие массы и высасывает их из капсулы, чтобы вставить на освободившееся место специальную линзу. Современные имплантаты по функциональности ничем не отличаются от натурального хрусталика. Период реабилитация не занимает много времени, а послеоперационные рекомендации не усложняют жизнь пациента. В подавляющем большинстве случае операция обеспечивает полное излечение от катаракты.
Иногда прибегают к экстракапсулярной экстракции. Этот метод используют все реже, хотя он остается допустимым при слабости цинновых связок и отсутствии грыжи стекловидного тела. Технологии, которые дают возможность имплантировать интракапсулярные кольца и капсулярные крючки, применяются при удалении травматической катаракты передним доступом. При наличии выраженного факодонеза, подвывиха хрусталика и повреждения капсулы нужно рассмотреть другой способ удаления помутнения.
Первичная экстракция травматической катаракты преимущественна тем, что позволяет устранить причину воспаления, нормализовать уровень внутриглазного давления и провести зрительную реабилитацию. Среди недостатков процедуры можно выделить длительный период реабилитации и повышенный риск воспаления. Также может быть, что катаракта не влияла на зрительную функцию, и операция не поможет ее восстановить.

Имплантация интраокулярной линзы
Имплантация интраокулярной линзы может быть осуществлена после удаления катаракты любым способом (при условии, что нет воспаления и риск инфицирования низок). Линзу можно установить в капсулярный мешок, переднюю камеру, цилиарную борозду, и зафиксировать возле склеры или радужки.
У детей помутнение хрусталика сильно повышает шансы на развитие амблиопии (синдром ленивого глаза). Поскольку нередко после экстракции происходит быстрое помутнение задней капсулы, вместе с ней нужно проводить капсулотомию и витрэктомию (переднюю). Оперируя ребенка, врач должен минимизировать влияние на развивающийся глаз.
Помутнения не всегда прогрессируют, поэтому определять целесообразность операции должен врач. Если другие структуры глаза не были повреждены, лишнее вмешательство может только навредить. Когда катаракта не ухудшает зрение, не провоцирует воспаление, инфекцию и глаукому, рекомендуется динамическое наблюдение за состоянием хрусталика.
Травматические катаракты не всегда лечат хирургическим путем. В тех случаях, когда помутнение не локализуется в центре хрусталика и не является очень плотным, можно обойтись оптической коррекцией. Это обусловлено тем, что такая катаракта не мешает нормально видеть.
Народные методы лечения катаракты
Нужно помнить, что полностью вылечить помутнение хрусталика не может ни одно средство. Народную медицину в вопросе лечения катаракты можно рассматривать только в качестве дополнительной терапии, которая позволит остановить прогрессирование болезни.
Так при катаракте рекомендуется ежедневно выпивать напиток с соком моркови, сельдерея и петрушки, где часть моркови составляет 40%. Улучшить работу зрительной системы помогает добавление в рацион черники и шелковицы.
Существует очень много рецептов с медом. На его основе можно готовить капли: разводить жидкий мед с антисептиком (20% раствор сульфата натрия). Такое лечение результативно после 3-4 недель по три ежедневных закапывания.
Перед использование каких-либо средств нужно проконсультироваться с врачом, но чаще всего офтальмологи не рекомендуют заниматься самолечением катаракты ввиду его абсолютной неэффективности. Удалить помутнение из глаза можно только хирургическим путем, не зря же эффективного консервативного лечения катаракты не существует.

Капли от катаракты
Современный фармацевтический рынок предлагает сотни препаратов от самых разных патологий зрительной системы, и катаракта не стала исключением. Обычно врачи назначают капли только для облегчения симптомов, поскольку нет на рынке достаточно эффективного средства для рассасывания помутнений.
При катаракте часто назначают Витафакол, Квинакс, Витайодурол, Тауфон и Офтан-катахром. Однако заместительная терапия (препараты с веществами, недостаток которых предположительно вызывает катаракту) при травматической природе помутнения малоэффективна. Глаз может быть полностью здоров до травмы и не нуждаться в дополнительном «питании».
Примечательно, что большинство препаратов от катаракты не проверяются независимо. Сам изготовитель организовывает исследование эффективности, результаты которого не всегда достоверны. Поэтому эффективность многочисленных препаратов от катаракты научно не доказана, а потому их применение может быть нецелесообразным.
Отдельно стоит упомянуть капли Квинакс. Только этот препарат показал реальную, хоть и незначительную эффективность при терапии старческой, диабетической и других форм катаракты. Этот препарат уникален в своем роде: его активные вещества способны активизировать ферменты внутриглазной жидкости и усилить процесс рассасывания белков хрусталика. Чтобы добиться результата, нужно использовать капли годами, что недопустимо при быстром прогрессировании болезни.
Капли от катаракты могут быть эффективны только на начальном этапе развития болезни. Имеющиеся плотные помутнения можно полностью вылечить только при помощи операции, поэтому не стоит откладывать хирургическое лечение.

Профилактика катаракты
Если в случае возрастного помутнения его практически невозможно избежать, то отсрочить повреждение хрусталика можно. Единственной мерой профилактики травматической катаракты является защита от повреждений.
Чтобы укрепить зрительную систему, нужно соблюдать нормы и правила здорового образа жизни. Курение и злоупотребление алкогольными напитками – главные раздражители всего организма, поэтому нужно отказаться от вредных привычек.
Повысить защитные функции организма можно с помощью физических упражнений, контроля веса, профилактики нервных расстройств. Нельзя сказать, что эти меры защищают от катаракты, но их несоблюдение часто способствует заболеванию.
Специальная профилактика травматической катаракты:
- защита зрительной системы от ультрафиолета и микроволнового излучения;
- адекватный прием препаратов, которые повышают фотосенсибилизацию тканей (стероидные, противоаллергические, антидепрессанты, транквилизаторы, противозачаточные);
- дозированное употребление кофе и продуктов с его содержанием;
- контроль уровня глюкозы и правильное лечение сахарного диабета.
Нужно помнить, что глазные капли не помогают избавиться от болезни, они только приостанавливают ее прогрессирование. Можно даже сказать, что хрусталик с помутнением уже нельзя спасти, только заменить на интраокулярную линзу.
Катаракта
Содержание
Катаракта – это частичное или полное помутнение хрусталика глаза, расположенного внутри глазного яблока между радужкой и стекловидным телом. Хрусталик от природы прозрачный и играет роль естественной линзы, преломляющей световые лучи и пропускающей их к сетчатке. Потерявший прозрачность хрусталик при катаракте перестаёт пропускать свет и зрение ухудшается вплоть до полной потери.
Причины развития катаракты и группы риска
Катаракта может развиться:
- у пожилых людей – возрастная катаракта (90% всех случаев катаракты);
- у людей после травм – травматическая катаракта (4%);
- после радиационного облучения – лучевая катаракта (3%);
- у новорождённых – врождённая катаракта (3%).
Развитию катаракты способствуют эндокринные расстройства (нарушение обмена веществ, сахарный диабет), авитаминоз, некоторые глазные заболевания, неблагоприятная экологическая обстановка, длительный приём определённых лекарственных препаратов. В последние годы было доказано, что причиной катаракты может также стать активное курение.
Симптомы катаракты
-small.jpg)
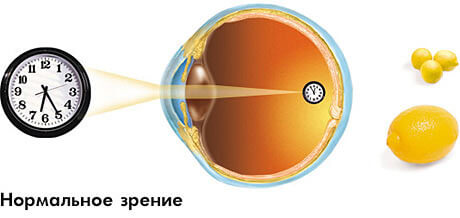
Древние греки называли катаракту «водопад» – kataraktes. Человек видит как бы сквозь пелену, запотевшее стекло. Это и есть главный симптом катаракты, говорящий о том, что помутнение уже затронуло центральную зону хрусталика и требуется оперативное лечение.
Как видит человек с катарактой








Здесь перечислены далеко не все признаки катаракты. И, конечно, важно понимать, что те же симптомы могут свидетельствовать о наличии других опасных заболеваний глаз! Определить, что именно стало причиной ухудшения зрения и принять адекватные лечебные меры под силу только грамотному специалисту.

В состав хрусталика входят соединения белка, обладающими определёнными физико-химическими и биологическими свойствам и обеспечивающими прозрачность хрусталика. Под влиянием возрастных изменений в организме происходит денатурация белковых соединений – нарушение структуры молекул белка, то есть потеря их природных свойств. Представьте себе яичный белок: при варке он теряет прозрачность и становится белым. Это и есть процесс денатурации, при этом прозрачность вернуть белку уже невозможно. Можно сказать, что аналогичные процессы происходят и в хрусталике глаза человека.
Как быстро созревает катаракта?
Процесс помутнения хрусталика необратим!
Хрусталик при возрастной катаракте мутнеет постепенно, процесс может занять от 4 до 15 лет. На начальной стадии катаракты помутнения могут затрагивать лишь периферию хрусталика, не попадать в оптическую зону и не влиять на зрение. Затем изменения охватывают и центральную часть, препятствуя прохождению света, и зрение ощутимо ухудшается. При перезрелой катаракте острота зрения снижается до светоощущения. По мере развития катаракты цвет зрачка вместо чёрного постепенно становится сероватым, серовато-белым, молочно-белым. В этих случаях катаракту можно заметить даже без специального оборудования.
Возрастные изменения хрусталика
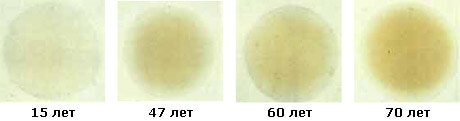
Катаракта у пожилых людей
Чаще всего встречается возрастная катаракта. По статистике Всемирной организации здравоохранения, в 70-80% случаев катаракта развивается у людей после 70 лет. Однако возрастная катаракта может развиться и раньше, в возрасте 45 – 50 лет. Нередко возрастную катаракту называют старческой, но такое название нельзя считать корректным.
Основная причина развития возрастной катаракты – изменение биохимического состава хрусталика, обусловленное возрастными процессами в организме. Помутнение хрусталика с точки зрения функционирования организма человека – вполне естественное явление, поэтому от катаракты никто не застрахован.
Врождённая катаракта у ребенка
Врождённая катаракта составляет более половины всех врождённых дефектов органа зрения. Катаракта у новорождённых обусловлена генетическими изменениями в структуре белков, необходимых для обеспечения прозрачности хрусталика. Причинами катаракты у детей до года могут быть сахарный диабет у матери, инфекционные заболевания матери в I триместре беременности, приём определённых лекарственных препаратов. Главное в этом случае – ранняя диагностика врождённой катаракты. Если локализация и размеры помутнения в хрусталике не препятствуют правильному развитию органа зрения, то такая катаракта не требует экстренного хирургического лечения.
Среди врождённых катаракт наиболее часто встречаются:
- КАПСУЛЯРНАЯ. Изолированное помутнение передней или задней сумки (капсулы) хрусталика. Степень снижения зрения зависит от размеров помутнения капсулы. Развитие капсулярной катаракты может быть вызвано заболеваниями матери во время беременности или внутриутробными воспалительными процессами.
- ПОЛЯРНАЯ. Поражение распространяется как на капсулу, так и на вещество хрусталика у переднего или заднего полюсов. В большинстве случаев встречается двусторонняя катаракта. Размеры и форма значительно варьируются, от чего зависит ее влияние на зрение.
- СЛОИСТАЯ (зонулярная). Самая часто встречающаяся форма врожденной катаракты. В подавляющем большинстве случаев двусторонняя. Располагается в центре, вокруг прозрачного (или слегка мутноватого) ядра. Зрение снижается всегда, чаще всего очень значительно, до 0,1 и ниже.
- ЯДЕРНАЯ. Развивается на обоих глазах, имеет выраженный семейно-наследственный характер, чаще всего снижается зрение до очень низкого уровня – 0,1 и ниже. В случаях, когда помутнение ограничивается эмбриональным ядром, зрение может снижаться незначительно или не падать вовсе.
- ПОЛНАЯ. Заболевание, как правило, двустороннее. Клиническая картина разнообразна и зависит от степени помутнения хрусталика. При полном развитии катаракты весь хрусталик мутный. Ребенок слеп, имеет только светоощущение. Может развиться еще до рождения или созреть в первые месяцы жизни. Полная катаракта сочетается с другими дефектами развития глаз (микрофтальмом, колобомой сосудистой оболочки, гипоплазией желтого пятна, нистагмом, косоглазием и т. д.). Полная катаракта иногда может иметь тенденцию к рассасыванию, и тогда в области зрачка остается пленка — пленчатая катаракта.
- ОСЛОЖНЕННАЯ. Причиной ее развития может быть галактоземия, диабет, вирусная краснуха и другие тяжелые заболевания. Часто сопровождается другими врожденными дефектами (пороки сердца, глухота).
Главное в этом случае – ранняя диагностика врождённой катаракты. Если локализация и размеры помутнения в хрусталике не препятствуют правильному развитию органа зрения, то такая катаракта не требует экстренного хирургического лечения. Если же помутнение препятствует поступлению световых лучей к сетчатке, развитию центрального зрения у младенца, то необходимо как можно раньше удалить это препятствие для того, чтобы правильно развивалась зрительная система ребёнка. Лечение врождённой катаракты в клинике «Эксимер» проводится даже у самых маленьких детей, начиная с трёх месяцев.
Диагностика катаракты
Современные диагностические приборы и методики в клинике «Эксимер» позволяют выявить катаракту даже на ранних стадиях. На начальной стадии развития катаракты человек может и не подозревать о наличии заболевания, однако биохимический процесс уже запущен, хрусталик постепенно потеряет прозрачность, а человек – зрение. Многие путают катаракту с другим схожим по симптомам, но иным по своей природе возрастным изменением – возрастной дальнозоркостью. Точный диагноз поставит только врач-офтальмолог при помощи специальных приборов. Основным в диагностике катаракты является осмотр с помощью световой (щелевой) лампы – биомикроскопия глаза. Важны также такие исследования как определение остроты зрения, осмотр глазного дна, исследование полей зрения, измерение внутриглазного давления. На этапе расчёта параметров искусственного хрусталика в клинике «Эксимер» применяется уникальный прибор – оптический когерентный биометр ИОЛ-мастер Zeiss.
Единственный эффективный способ избавиться от катаракты – хирургическое лечение, в ходе которого помутневший хрусталик заменяется на прозрачный искусственный, по своим свойствам максимально приближенный к природному. В клинике «Эксимер» лечение катаракты проводится по самой передовой методике – ультразвуковой факоэмульсификации катаракты, в том числе и с фемтолазерным сопровождением.

Современная хирургия катаракты
- Главная
- Полезное
- Лучевая катаракта
Лучевая катаракта и её лечение
 Лучевой катарактой называют помутнение хрусталика, которое возникает вследствие его повреждения ионизирующим излучением. Подобная катаракта развивается после облучения глаза вследствие лучевой терапии опухолевых процессов лица и головы; при длительном воздействии ионизирующего излучения на рабочем месте; при аварийных ситуациях.
Лучевой катарактой называют помутнение хрусталика, которое возникает вследствие его повреждения ионизирующим излучением. Подобная катаракта развивается после облучения глаза вследствие лучевой терапии опухолевых процессов лица и головы; при длительном воздействии ионизирующего излучения на рабочем месте; при аварийных ситуациях.
При воздействии ионизирующей радиации, особенно часто поражается естественный хрусталик человека. От воздействия небольших доз излучения, лучевая катаракта проявляется как моносимптом повреждения, значительное облучение, делает ее одним из комплекса симптомов, вместе с поражением иных тканей глаза, его придатков. При этом, повреждение хрусталика всегда проявляется позже, чем поражение прочих тканей глаза.
Клинические симптомы
В клинике развития лучевой катаракты принято различать два периода:
- Латентный или скрытый, который охватывает период времени от момента непосредственного облучения до проявления первых признаков заболевания.
- Период прогрессирования, продолжающийся вплоть до стабилизации катаракты либо полного помутнения хрусталика.
Скорость помутнения хрусталика, продолжительность латентного периода и интенсивность прогрессирования катаракты напрямую зависят от величины дозы полученного облучения, вида излучения, фактора времени, возраста пострадавшего. Самая маленькая доза однократного бета/гамма воздействия, способного привести к развитию лучевой катаракты, составляет примерно 200 рад, с поглощением непосредственно в хрусталике; при воздействии дробно, эта доза может увеличиваться до 400-550 и более рад.
Особенно большой катарактогенной способностью, в сравнении с другими видами ионизирующего излучения, обладают нейроны. При комбинированном однократном гамма-нейтронном воздействии на глаз дозой в 150-700 рад лучевую катаракту можно клинически обнаружить спустя 2-7 лет. В течение следующих 36-ти лет после выявления первых проявлений лучевой катаракты образуется различной степени помутнение, что зависит от дозы излучения. Далее развитие лучевой катаракты приостанавливается, и помутнение медленно распространяется в глубокие слои хрусталиковой коры.
При дозах свыше 700 рад возникновение лучевой катаракты выявляется спустя 1,5 или 2 года после облучения; в случае поражения сосудистой оболочки, спустя 2,5 года или 5 лет после облучения констатируется полное помутнение хрусталика.
Первичное лучевое поражение хрусталика происходит в герминативной (ростковой) зоне эпителия хрусталика, которая находится под передней капсулой рядом с экватором.
Диагностика
Выявить лучевую катаракту удается при исследовании глаза при биомикроскопии в проходящем свете или в оптических срезах. Для чего проводят максимальное расширение зрачка. Первый признак лучевой катаракты – это скопление точечных либо штрихообразных помутнений и вакуолей, которые расположены между корой хрусталика и задней капсулой. По мере развития катаракты их скопления сливаются в одно, которое локализуется у заднего полюса и постепенно увеличивается, становясь плотнее и толще.
Вначале, исследование в проходящем свете выявляет его как ячеистое, отграниченное от остальной среды, округлое либо неправильной формы помутнение, похожее на кружево. С прогрессирование, помутнение становится более плотным по периферии, напоминая бублик. В дальнейшем его начинает окружать кайма из точечных помутнений и вакуолей, которые вначале расположены в виде языков, с направлением к экватору, а после покрывают всю заднюю поверхность хрусталиковой коры.
Исследование в оптическом срезе выявляет помутнения у заднего полюса, которое имеет вид туфа и локализуется между корой и капсулой. Его форма представляется мениском, вначале вогнуто-выпуклым, затем плоско-выпуклым, в дальнейшем – двояковыпуклым, сдавливающим впередилежащие слои хрусталика.
Катаракта, локализованная под передней хрусталиковой капсулой, включающая точечные либо штриховидные помутнения и вакуоли, как правило появляется позже, при этом никогда не достигает интенсивности, катаракты локализованной у заднего полюса.
При перемещении основной массы повреждённых клеток от экватора к полюсам, помутнение может стабилизироваться и постепенно отодвинуться нормально растущими прозрачными волокнами хрусталика внутрь от задней капсулы. В подобном состоянии помутнение остается (не прогрессируя) всю последующую жизнь человека. Полное помутнение хрусталика способно развиться как результат облучения сосудистой оболочки глаза. При этом, степень снижения остроты зрения напрямую связана с размером самого помутнения.
Лечение
При консервативном лечении лучевой катаракты эффект малозначителен. Однако на начальных стадиях, иногда рекомендуют применение цистеина в виде ванночек, ионофореза (с р-ром цистеина 2-5%), а также инстилляции в пораженный глаз витайодурола, таурина. Интенсивное помутнение хрусталика, значительно снижающее остроту зрения (0,1 или ниже), требует проведения оперативного лечения.
Прогноз
При небольшом помутнении хрусталика, а также неосложненном оперативном удалении зрелой катаракты прогноз благоприятны. При возникновении ряда осложнений в период после операции прогноз зачастую неблагоприятный.
Рекомендуемые клиники для лечения катаракты
“Глазная клиника доктора Шиловой” – один из ведущих офтальмологических центров Москвы в котором доступны все современные методы хирургического лечения катаракты. Новейшее оборудование и признанные специалисты являются гарантией высоких результатов. Перейти на страницу организации в каталоге >>>
“МНТК им.Святослава Фёдорова” – крупный офтальмологический комплекс “Микохирургия глаза” с 10 филиалами в различных городах Российской Федерации, основанный Святославом Николаевичем Федоровым. За годы своей работы помощь получили более 5 млн. человек. Перейти на страницу организации в каталоге >>>
“Институт Глазных Болезней им.Гельмгольца” – старейшее научно-исследовательское и лечебное государственное учреждение офтальмологической направленности. Здесь работают более 600 человек, которые оказывают помощь людям с широким спектром заболеваний. Перейти на страницу организации в каталоге >>>



