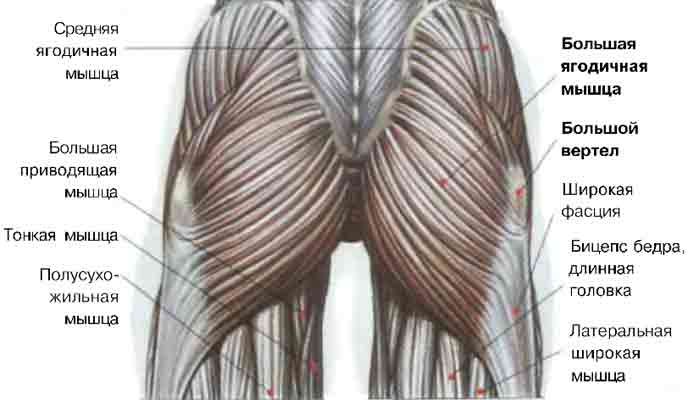
Анатомия тазобедренного сустава человека: строение мышц и связок и костей. Коллатеральное кровообращение в области тазобедренного сустава. Коллатерали тазобедренного сустава. Коллатеральные сосуды тазобедренного сустава Кровоснабжение тазобедренного суста
Коллатеральное кровообращение и анастомозы нижней конечности
1. Коллатеральное кровообращение после перевязки наружной подвздошной артерии развивается через анастомозы между ветвями внутренней подвздошной артерии, a. iliaca interna– запирательная артерия, a. obturatoria и нижняя ягодичная артерия, a. glutea inferior; и глубокой артерией бедра, a. profunda femoris – медиальная и латеральная огибающие артерии бедра, a. circumflexa femoris medialis et lateralis.
2.Артериальные коллатерали в области тазобедренного сустава после выключения бедренной, наружной или внутренней подвздошной артерии осуществляются ветвями внутренней подвздошной артерии: подвздошно-поясничные артерии, аа. iliolumbalis, верхние и нижние ягодичные артерии, aa. gluteae superior et inferior, запирательная артерия, a. obturatoria, с одной стороны и ветвями наружной подвздошной и глубокой артерии бедра: глубокая огибающая артерия бедра, аа. circumflexa ilium profunda, медиальная и латеральная огибающие артерии бедра, a. circumflexa femoris medialis et lateralis; с двумя ветвями ramus ascendens, ramus descendens, a. perforantes – с другой стороны. При этом непосредственные анастомозы образуют артерии:
2.1 Глубокая артерия огибающая подвздошную кость, a. circumflexa ilium profundaи подвздошно-поясничная артерия, a. iliolumbalis;
2.2 Нижняя ягодичная артерия, a. glutea inferior, запирательная артерия, a. obturatoriaи медиальная артерия, огибающая бедренную кость, a. circumflexa femoris medialis;
2.3 Восходящая ветвь боковой артерии, огибающей бедренную кость, ramus ascendens a. circumflexa femoris lateralis, и верхней ягодичной артерии, a. glutea superior.
3. Коллатеральное кровообращение при перевязке бедренной артерии, a. femoralis, осуществляется через анастомозы между нижней ягодичной артерией, a. glutea inferior, и боковой огибающей артерией бедренной кости, a. circumflexa femoris lateralis, внутренняя половая артерия, a. pudenda interna, запирательная артерия, a. obturatoria, с внутренней огибающей артерией бедренной кости, a. circumflexa femoris medialis; а также за счет ветвей глубокой артерии бедра, а. profunda femoris, и сосудистой сетью области коленного сустава.
4. Коллатеральная сеть коленного сустава, rete articulare genus, представляет собой густую артериальную сеть, в образовании которой принимают участие ветви:
4.1. Нисходящая коленная артерия, a .genus descendens, от бедренной артерии, a. femoralis;
4.2. Верхние латеральные и медиальные коленные артерии, a. genus superior medialis et a. genus superior lateralis; средняя коленная артерия, a.genus media; нижние латеральные и медиальные коленные артерии, a.genus inferior medialis et a.genus inferior lateralis – все от подколенной артерии, a. poplitea;
4.3. Малоберцовая ветвь, r. peronea;
4.4. Задняя возвратная большеберцовая артерия, a. recurrens tibialis posterior, от передней большеберцовой артерии, a. tibialis anterior;
4.5 Передняя возвратная большеберцовая артерия, a. recurrens tibialis anterior от передней большеберцовой артерии, a. tibialis anterior.
5. Коллатеральная медиальная лодыжковая сеть, rete malleolare mediale, образуется следующими ветвями:
5.1. Медиальные лодыжковые ветви, rr. malleolares, от задней большеберцовой артерии, a. tibialis posterior;
5.2. Передняя медиальная лодыжковая артерия, a. malleolaris anterior medialis, от передней большеберцовой артерии, a. tibialis anterior;
5.3. Внутренняя предплюсневая артерия, a. tarseae medialis, от тыльной артерии стопы, a. dorsalis pedis.
6. Коллатеральная латеральная лодыжковая сеть, rete malleolare laterale, образуется за счет следующих ветвей:
6.1. Передняя медиальная лодыжковая артерия, a. malleolaris anterior medialis, от передней большеберцовой артерии, a. tibialis anterior;
6.2. Латеральные лодыжковые ветви, rr. malleolares laterales, от малоберцовой артерии, а. peronea;
6.3. Прободающие ветви, r. perforantes, от малоберцовой артерии, a. peronea;
6.4. Задние ветви боковой предплюсневой артерии, a. tarsea lateralis, от тыльной артерии стопы, a. dorsalis pedis.
7.Коллатеральная пяточная сеть, rete calcaneum, залегает на задней поверхности бугра пяточной кости. В образовании этой сети принимают участие:
7.1. Пяточные ветви, rr. calcanei, от задней большеберцовой артерии, a. tibialis posterior;
7.2. Пяточные ветви, rr. calcanei, от малоберцовой артерии, а. реrопеа.
3. Венозная система, systema venosum
Вены – это кровеносные сосуды, которые несут кровь к сердцу. Давление и соответственно скорость кровотока в венах значительно ниже, чем в артериях. Емкость (суммарный диаметр) венозной системы по большому кругу кровообращения почти в два раза превышает емкость артерий, что выражается в большем количестве и большем диаметре венозных стволов, причем часто одной артерии соответствуют две вены (вены конечностей). Кроме того, большое количество венозных сплетений позволяют некоторым органам накапливать значительное количество крови – «депо» крови (печень, селезенка).
В преобладающей части венозной системы кровь движется против силы тяжести, так как сердце располагается над большинством венозных сосудов. Это отразилось на стороении их стенки – мышечный слой выражен, в основном, в венах, лежащих ниже сердца. Важную роль играет клапанный аппарат вен. Клапаны представляют собой пристеночные складки, образованные интимой вен, открыты всегда в сторону сердца, препятствуют ретроградному току крови, обусловливают равномерное и плавное изменение давления в венах.
Соответственно артериям вены можно разделить на вены малого и большого кругов кровообращения; по принадлежности к крупным венозным магистралям – на венозные бассейны (системы) верхней, нижней полых вен и воротной вены; по региональному признаку – на вены туловища, конечностей, головы и шеи.
Вены малого круга кровообращения,
venae circuli sanguinis minoris
Венозную часть малого круга кровообращения составляют легочные вены, впадающие в левое предсердие.
Легочные вены (правые и левые), venae pulmonales (dextrae et sinistrae), оводят оксигенированную кровь, насыщенную кислородом, из капиллярной сети альвеол легких. Из каждого легкого выходят по две (верхняя и нижняя) легочные вены. Они образуются из долевых вен, которые, в свою очередь, формируются в результате слияния внутрисегментарных и межсегментарных вен. Правая верхняя легочная вена образуется из вен верхней и средней долей; правая нижняя легочная вена – из вен нижней доли; левая верхняя легочная вена – из вен верхней доли, левая нижняя легочная вена – из вен нижней доли. Из ворот легких обычно выходит по две легочные вены, они следуют к сердцу и впадают в левое предсердие.
Вены большого круга кровообращения,
venae circuli sanguinis majoris
Система верхней полой вены, v. cava superior
Верхняя полая вена, v. cava superior, короткий (5-6 см), но толстый (2,5 см) ствол, располагается в переднем средостении справа и несколько позади восходящей аорты и впадает в правое предсердие. Корнями верхней полой вены являются плечеголовные вены, vv. brachiocephalicae. Она имеет единственный приток – непарную вену, v. azygos. В систему верхней полой вены оттекает кровь от головы, шеи, верхних конечностей, диафрагмы, стенок и органов грудной полости, за исключением сердца.
Плечеголовые вены, vv.brachiocephalicae
Плечеголовные вены, vv.brachiocephalicae (правая и левая), крупные стволы диаметром 15-17 мм. Каждая из них образуется путем слияния подключичной и внутренней яремной вен, v. subclavia et v. jugularis interna. Правая плечеголовная вена длиной 2-3см проходит почти вертикально позади грудино-ключичного сустава, левая – в 2 раза длиннее правой, но тоньше, она перекрывает спереди ветви дуги аорты, левый блуждающий и диафрагмальный нервы. Они соединяются позади сочленения I правого ребра к грудине, образуя верхнюю полую вену. Притоки плечеголовных вен:
1.Нижняя щитовидная вена, v. thyroidea inferior, начинается из щитовидного сплетения и принимает кровь из щитовидной железы, гортани, трахеи нижней части глотки и пищевода.
2.Непарная щитовидная вена, v. thyroidea impar, находится в средней части шеи. Отводит кровь от непарного щитовидного сплетения, plexus thyroideus impar, чаще впадает в v. brachiocephalica sinistra или в место слияния левой и правой плечеголовных вен.
3.Перикардодиафрагмальные вены, vv. pericardiacophrenicae, проходят вместе с одноименной артерией и диафрагмальным нервом в составе плевро-перикардиального сосудисто-нервного пучка.
4.Вены органов средостения, vv. mediastinales, отводят кровь от вилочковой железы, перикарда, клетчатки средостения и лимфатических узлов, бронхов, трахеи и пищевода, vv. thymicae, vv. pericardiacae, vv. nodi lymphatici, vv. bronchiаles, vv. tracheales, vv. esophageales. Они впадают самостоятельными стволами в нижнюю часть плечеголовных вен.
5.Глубокая шейная вена, v. cervicalis profunda, отводит кровь от наружных позвоночных сплетений, сопровождает одноименную артерию, впадает в начальную часть плечеголовной вены, иногда в позвоночную вену.
6. Позвоночная вена, v. vertebralis, начинается из сплетения вен позвоночного столба, plexus venosus vertebralis, и подзатылочного венозного сплетения plexus venosus suboccipitalis. Располагается вместе с позвоночной артерией в отверстиях поперечных отростков всех шейных позвонков, впадает в начальный отдел v. brachiocephalica.
7.Внутренние грудные вены, vv. thoracicae internae, являются венами-спутницами внутренней грудной артерии. Их корнями служат верхние надчревные, мышечно-диафрагмальные вены и подкожные вены живота. Левая внутренняя грудная вена впадает в левую плечеголовную вену, правая внутренняя грудная вена – в венозный угол, образованный слиянием плечеголовных вен. Во внутренние грудные вены впадают передние межреберные вены, которые анастомозируют с задними межреберными венами.
Внутренняя яремная вена, v. jugularis interna
Внутренняя яремная вена, v. jugularis interna, парная, начинается в области яремного отверстия, являясь непосредственным продолжением сигмовидного синуса, sinus sigmoideus. Она собирает кровь от области головы и шеи. В частности, от области головы во внутреннюю яремную вену оттекает кровь от синусов твердой мозговой оболочки, от костей свода черепа, эмиссарных вен черепа, венозных сплетений основания черепа, оболочек головного мозга, вещества головного мозга, от глазницы и ее содержимого, а также от органа слуха и равновесия. Все эти вены – внутричерепные притоки внутренней яремной вены. Часть крови из полости черепа отводится другими путями через венозные выпускники, vv.emissariae, и через диплоические вены, vv. diploicae, в наружную яремную вену.
В области шеи внутренняя яремная вена является самым крупным стволом. Её диаметр 12-20 мм. Стенка вены тонкая, легко спадается. Вена располагается в составе сосудисто-нервного пучка шеи латеральнее общей сонной артерии и блуждающего нерва. Сосудисто-нервный пучок шеи окружен париетальным листком внутришейной фасции. В начальном и конечном отделах внутренняя яремная вена образует расширения, названные верхней и нижней яремными луковицами, bulbus v. jugularis superior et inferior. В устье вены имеется от одного до трех полулунных клапанов, на остальном протяжении клапаны отсутствуют. В области шеи внутренняя яремная вена получает непостоянные внечерепные притоки. На уровне грудино-ключичного сустава она соединяется с подключичной веной, образуя венозный угол Пирогова, angulus venosus.
Внутричерепные притоки внутренней яремной вены
Коллатеральное кровообращение в области тазобедренного сустава
В области тазобедренного сустава в окружающих его мышцах существует широкая сеть анастомозов, в результате чего может компенсироваться нарушение кровотока по наружной подвздошной и бедренной артериям (рис. 3.20).
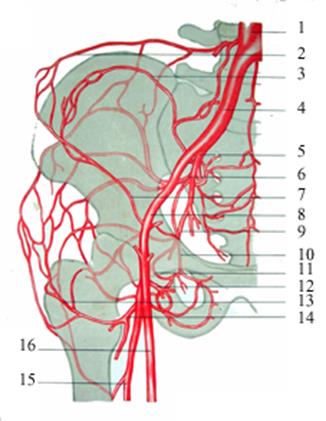
Рис. 3.20. Коллатерали тазобедренного сустава.
1 — aorta abdominalis; 2 — анастомоз между a. lumbalis и а. circumflexa ilium profunda; 3 – анастомоз a. glutea superior с a. circumflexa ilium profunda; 4 – a. iliaca communis; 5 — a. iliaca interna; 6 — a. glutea superior; 7 – a. circumflexa ilium profunda; 8 – a. iliaca externa; 9 – a. glutea inferior; 10 – a. obturatoria; 11 — анастомоз между a. glutea inferior и a. obturatoria; 12 — a. circumflexa femoris medialis; 13 — r. ascendens a. circumflexae femoris lateralis; 14 — a. circumflexa femoris lateralis; 15 — a. profunda femoris; 16 — a. femoralis.
Так, анастомоз между поясничной артерией и глубокой артерией, огибающей подвздошную кость, может компенсировать нарушение кровотока на участке от бифуркации аорты до дистального отдела наружной подвздошной артерии.
Окклюзия на участке между внутренней подвздошной артерией и бедренной артерией компенсируется за счет анастомозов между ягодичными артериями и восходящими ветвями латеральной и медиальной артерий, огибающих бедренную кость. В развитии коллатерального кровообращения принимает участие также запирательная артерия, анастомозирующая с медиальной артерией, огибающей бедренную кость.
Следует отметить чрезвычайно важную роль в развитии коллатерального кровотока в проксимальном отделе бедра глубокой артерии бедра, от которой отходят артерии, огибающие бедренную кость.
ЗАДНЯЯ ОБЛАСТЬ БЕДРА, REGIO FEMORIS POSTERIOR
Внешние ориентиры. Седалищный бугор, передняя верхняя подвздошная ость, надмыщелки бедренной кости.
Границы. Верхняя — поперечная ягодичная складка, plica glutea, нижняя — циркулярная линия, проведённая на 6 см выше надколенника, медиальная — линия, соединяющая лобковый симфиз с медиальным надмыщелком бедренной кости, латеральная — линия, проведённая от spina iliaca anterior superior к латеральному надмыщелку бедра.
Проекция седалищного нерва определяется линией, проведённой от середины расстояния между седалищным бугром и большим вертелом к середине линии, соединяющей надмыщелки бедренной кости.
Слои
Кожа на задней поверхности бедра тонкая, имеет более или менее выраженный волосяной покров.
В подкожной клетчатке, обычно обильно развитой, в латеральной части находятся ветви n. cutaneus femoris lateralis, а сзади, на границе верхней и средней трети бедра, появляются ветви n. cutaneus femoris posterior.
Собственная фасция (fascia lata) у латеральной границы области отдаёт прочную, апоневротического строения латеральную межмышечную перегородку, septum intermusculare femoris laterale, разграничивающую переднее и заднее фасциальные ложа бедра. Задняя межмышечная перегородка, septum intermusculare femoris posterior, покрывает заднюю поверхность большой приводящей мышцы и отделяет заднее фасциальное ложе от медиального.
Таким образом, широкая фасция сзади, межмышечные перегородки по бокам и бедренная кость спереди ограничивают заднее ложе бедра, compartimentum femoris posterius.
Под собственной фасцией располагаются мышцы, сосуды, нервы и лимфатические сосуды с лимфатическими узлами. Все мышцы-сгибатели заднего фасциального ложа бедра начинаются от седалищного бугра (рис. 3.21).

Рис. 3.21. Подфасциальные образования задней области бедра.
1 – m. gluteus maximus; 2 – lig. sacrotuberale; 3 – tuber ischiadicum; 4 – m. adductor magnus; 5 – m. gracilis; 6 – n. ischiadicus; 7 – rami musculares; 8 – m. semitendinosus; 9 – m. semimembranosus; 10 – n. ischiadicus; 11 – ramus articularis; 12 – hiatus adductorius; 13 – a., v. poplitea; 14 – n. tibialis; 15 – n. fibularis (peroneus) communis; 16 – caput breve m. bicipitis femoris; 17 – caput longum m. bicipitis femoris; 18 – a. perforans IV; 19 – aa. perforantes II et III; 20 – m. adductor magnus; 21 – a. perforans I; 22 – m. adductor minimus; 23 – m. vastus lateralis; 24 – a. circumflexa femoris medialis; 25 – m. quadratus femoris; 26 – m. gluteus maximus.
Двуглавая мышца бедра, m. biceps femoris, лежит наиболее латерально. Её длинная головка начинается от седалищного бугра, короткая — от linea aspera и наружной межмышечной перегородки. Общее сухожилие двуглавой мышцы бедра прикрепляется к головке малоберцовой кости.
Полусухожильная мышца, m. semitendinosus, лежит поверхностно с медиальной стороны. Нижнюю треть этой мышцы занимает сухожилие, которое вместе с сухожилиями портняжной и тонкой мышц прикрепляется к бугристости большеберцовой кости, образуя так называемую гусиную лапку, pes anserinus.
Полуперепончатая мышца, m. semimembranosus, заметно более широкая, чем полусухожильная, лежит кпереди и глубже от неё.
N. ischiadicus в верхней четверти бедра лежит кнаружи от сухожилия двуглавой мышцы непосредственно под широкой фасцией (при согнутой в тазобедренном и коленном суставах ноге). Здесь его можно найти в углу между нижним краем большой ягодичной мышцы и наружным краем двуглавой мышцы бедра. Далее до середины бедра он прикрыт длинной головкой этой мышцы, а ниже находится в промежутке между m. biceps femoris и m. semimembranosus. Кпереди от нерва располагается большая приводящая мышца, m. adductor magnus, покрытая рыхлой задней межмышечной перегородкой. Непосредственно рядом с нервом лежит очень тонкая сопровождающая артерия — a. comitans n. ischiadici.
В нижней половине бедра, а нередко и выше, n. ischiadicus делится на два крупных ствола — большеберцовый нерв, n. tibialis, и общий малоберцовый нерв, n. fibularis communis.
Магистральных артерий в заднем ложе бедра нет. Кровоснабжают мышцы области ветви трёх прободающих артерий, приходящих сюда из передней области бедра, перфорируя большую приводящую мышцу. Анастомозируя между собой, они выполняют функцию магистрального ствола области.
В нижнемедиальном участке области, на границе с задней областью коленного сустава (подколенной ямкой), под полусухожильной и полуперепончатой мышцами, располагается дистальный отдел m. adductor magnus. Между мышечными волокнами этой мышцы или между её сухожилием и бедренной костью находится нижнее отверстие приводящего канала. Здесь из канала в подколенную ямку выходит бедренная артерия, расположенная глубже и медиальнее, ближе к кости. Бедренная вена лежит поверхностно и латерально.
Анатомия тазобедренного сустава, мышцы и связки, обеспечивающие его движение
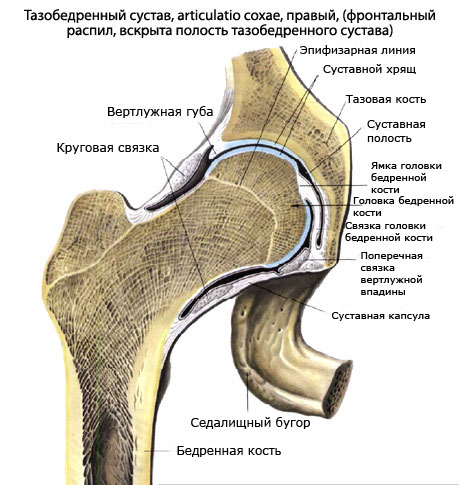
Тазобедренный сустав (Articulatio coxae, Артикуляцио коксэ) – это простой шаровидный (чашеобразный) сустав, который образован головкой бедренной кости и вертлужной впадиной тазовой кости. Суставная поверхность головки бедренной кости покрыта гиалиновым хрящом на всем протяжении, а вертлужная впадина покрыта хрящом только в области полулунной поверхности, остальная ее часть покрыта синовиальной мембраной. В вертлужной впадине также имеется вертлужная губа, благодаря которой впадина становится несколько глубже. Как рассматривает строение такого сустава анатомический атлас с фото, и какова его структура, более детально читайте далее.
Строение тазобедренного сустава устроено таким образом, что суставная капсула крепится к тазовой кости по краю вертлужной губы, и на бедренной кости по межвертельной линии. С задней стороны капсула захватывает 2/3 бедренной кости, но не захватывает межвертельный гребень. Как утверждает наука анатомия, именно благодаря тому, что в капсулу вплетен связочный аппарат, она является очень крепкой.
Связки тазобедренного сустава
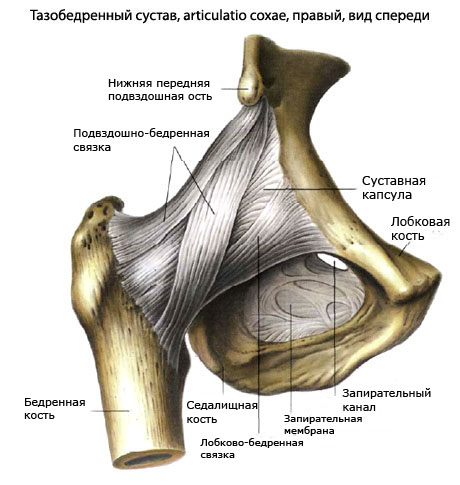 Самой сильной связкой является подвздошно-бедренная, которую можно увидеть, посмотрев рисунок. Если верить многочисленным научным источникам, она в состоянии выдержать вес до 300 кг. Крепится подвздошно-бедренная связка, как показывает картинка, чуть ниже передней подвздошной ости и продолжается до шероховатой межвертельной линии, расходясь веерообразно.
Самой сильной связкой является подвздошно-бедренная, которую можно увидеть, посмотрев рисунок. Если верить многочисленным научным источникам, она в состоянии выдержать вес до 300 кг. Крепится подвздошно-бедренная связка, как показывает картинка, чуть ниже передней подвздошной ости и продолжается до шероховатой межвертельной линии, расходясь веерообразно.
Также к связочному аппарату тазобедренного сустава относятся:
- Лобково-бедренная связка. Начинается на верхней линии лобковой кости, направляется вниз, и достигает межвертельной линии, вплетаясь при этом в суставную капсулу. Лобково-бедренная связка, как и все последующие значительно слабее подвздошно-бедренной. Эта связка ограничивает спектр движений, в пределах которого может отводиться бедро.
- Седалищно-бедренная связка. Берет свое начало на седалищной кости, идет вперед и крепится к вертельной ямке, вплетаясь при этом в суставную капсулу. Ограничивает пронацию бедра.
- Круговая связка. Находится внутри суставной капсулы, имеет вид круга (по сути, ее форма напоминает петлю). Охватывает шейку бедренной кости и крепится к нижней передней подвздошной ости.
- Связка головки бедренной кости. Считается, что она отвечает не за крепость тазобедренного сустава, а за защиту кровеносных сосудов, которые проходят внутри нее. Находится связка внутри сустава. Берет свое начало на поперечной вертлужной связке и крепится к ямке головки бедренной кости.
Мышцы тазобедренного сустава
Тазобедренный сустав, как и плечевой, имеет несколько осей вращения, а именно три – поперечную (или фронтальную), переднезаднюю (или сагиттальную) и вертикальную (или продольную). В каждой из этих осей, двигаясь, тазовый сустав задействует свою мышечную группу.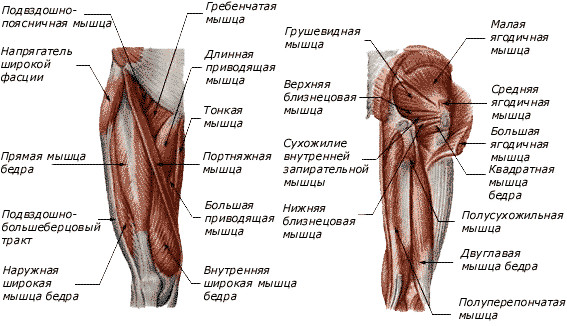
Поперечная (фронтальная) ось вращения обеспечивает разгибание и сгибание в тазобедренном суставе, благодаря которым человек может садиться или осуществлять другое движение. Мышцы, которые отвечают за сгибание бедра:
- Подвздошно-поясничная;
- Портняжная;
- Мышца-напрягатель широкой фасции;
- Гребенчатая;
- Прямая.
Мышцы, которые обеспечивают разгибание бедра:
- Большая ягодичная;
- Двуглавая;
- Полусухожильная и полуперепончатая;
- Большая приводящая.
Переднезадняя (сагиттальная) ось вращения обеспечивает приведение и отведение бедра. Мышцы, которые отвечают за отведение бедра:
- Средняя и малая ягодичная;

- Мышца-напрягатель широкой фасции;
- Грушевидная;
- Близнецовые;
- Внутренняя запирательная.
Мышцы, которые отвечают за приведение бедра:
- Большая приводящая;
- Короткая и длинная приводящая;
- Тонкая;
- Гребенчатая.
Вертикальная (продольная) ось вращения обеспечивает ротацию (вращение) в тазобедренном суставе: супинацию и пронацию.
Мышцы, обеспечивающие пронацию бедра:
- Мышца-напрягатель широкой фасции;
- Передние пучки средней и малой ягодичной;
- Полусухожильная и полуперепончатая.
Мышцы, обеспечивающие супинацию бедра:
- Подвздошно-поясничная;
- Квадратная;
- Большая ягодичная;
- Задние пучки средней и малой ягодичной;
- Портняжная;
- Внутренняя и наружная запирательная;
- Грушевидная;
- Близнецовые.
А теперь предлагаем вам посмотреть видео материал, где наглядно продемонстрирована схема строения тазобедренного сустава, связок и мышц.
Анатомия тазобедренного сустава
Н а рентгеновских снимках анатомия тазобедренного сустава выглядит просто и понятно даже далёким от медицины людям, однако, всё не так банально, как кажется на первый взгляд. Хотя сочленение состоит всего из двух костей и визуально напоминает обычный шарнир, его полноценная работа включает гораздо больше возможностей, нежели простое вращение в строго ограниченном радиусе. Сустав обеспечивает полноценную ходьбу, поддерживает организм в вертикальном положении и помогает нижним конечностям справляться с высокими нагрузками. В чём заключаются анатомические особенности тазобедренного сочленения, от чего зависит нормальная физиология сустава и как она изменяется с возрастом? Давайте рассмотрим сложные вопросы ортопедической анатомии более наглядно и последовательно.
Базовая анатомия тазобедренного сустава: кости, образующие сочленение
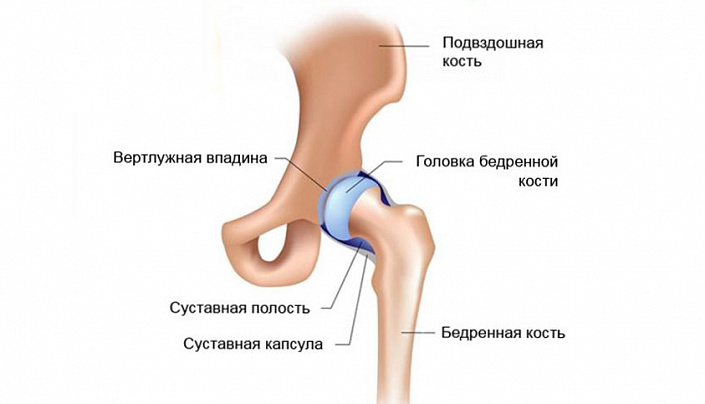
Тазобедренный сустав человека образуют две кости, поверхности которых в идеале совпадают, словно кусочки паззла. Вертлужная впадина на поверхности подвздошной кости играет роль своеобразной лузы, в которую погружается шарообразный отросток бедренной кости — головка, полностью покрытая прочным и эластичным хрящиком. Такой комплекс напоминает шарнир, вращение которого достигается за счёт гармоничного совпадения размеров и форм примыкающих костно-хрящевых структур.
Мягкое и безболезненное скольжение между двумя довольно плотно примыкающими костями достигается благодаря особому строению хрящевых тканей. Комбинация коллагеновых и эластиновых волокон позволяет поддерживать жёсткую и одновременно упругую структуру хрящей, а молекулы протеогликанов и входящей в состав воды гарантируют необходимую податливость и эластичность. Кроме того, именно эти вещества отвечают за своевременное выделение оптимального количества суставной жидкости, которая служит амортизатором во время движения, защищая чувствительные хрящики от истирания.
Полость сустава ограничена специальной капсулой, основу которой составляют фиброзные волокна. Эти молекулы отличаются повышенной прочностью, благодаря чему даже под большим давлением сустав сохраняет свою целостность и первоначальную форму. Впрочем, этот резерв не безграничен, и на 100 % гарантировать невозможность вывиха, к сожалению, нельзя: при неадекватных нагрузках, сильнейшем давлении извне или резком смещении в пространстве столь нетипичная травма вполне реальна.
Тазобедренный сустав: анатомия связочного аппарата
Очень важную роль в функциональности тазобедренного сустава играют связки. Именно эти сверхпрочные волокна поддерживают оптимальную форму сустава, обеспечивают в должной мере подвижность и активность сочленения, защищают от травм и деформации. Связочный аппарат тазобедренного сустава представлен мощнейшими волокнами:
- Подвздошно-бедренная — самая мощная и прочная связка человеческого организма, способная выдержать неимоверную нагрузку без разрывов и растяжений. Экспериментальные опыты показали, что её волокна способны выдерживать нагрузку, сравнимую с тяжестью 3 центнеров. Именно благодаря этому сустав остаётся защищённым при интенсивных тренировках, неудачных движениях и прочих неприятных неожиданностях, затрагивающих подвижность бедренного сочленения.
- Седалищно-бедренная — куда более тонкая и мягкая связка, контролирующая степень пронации бедренной кости. Она как бы вплетается внутрь суставной капсулы, располагаясь от седалищной косточки вплоть до вертельной ямки.
- Лобково-бедренная связка отвечает за угол отведения свободной бедренной кости нижней конечности. Её волокна, как и седалищно-бедренная связка, проникают в суставную капсулу, однако, берут своё начало не у седалищной кости, а у лобкового сочленения.
- Круговая связка не покидает пределы суставной капсулы. Как следует из названия, она располагается по кругу, охватывая плотной петлёй головку и шейку бедренной кости и закрепляясь на передней поверхности нижней кости.
- Связка головки бедренной кости — самая оригинальная в анатомии тазобедренного сустава. В отличие от своих «коллег», она не защищает непосредственно сустав и не контролирует его подвижность; функции этой связки заключаются в сохранении кровеносных сосудов, которыми она пронизана. Такая особенность объясняется её расположением, совпадающим с траекторией сосудов: связка начинается у вертлужной впадины и заканчивается на головке бедренной кости.
Анатомические особенности и функции мышечного каркаса
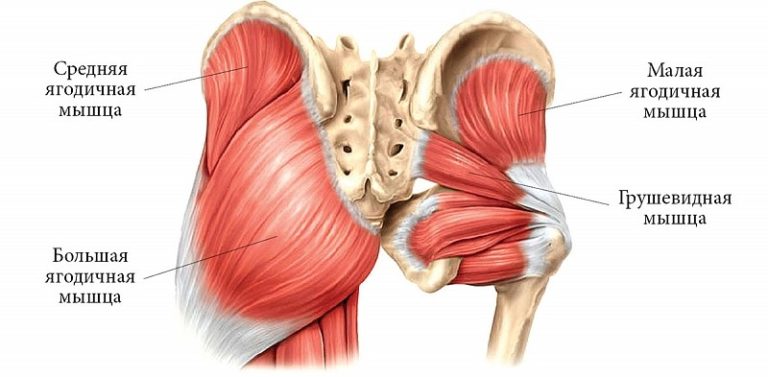
Мускулатура тазобедренного сустава представлена волокнами различного рода и функциональности. Это связано в первую очередь с разнообразной траекторией движения, которую может выполнять бедро. Так, если классифицировать мышечные волокна на группы по функциям, в анатомии тазобедренного сустава следует выделить:
- Поперечную, или фронтальную, группу мышц, которая отвечает за сгибание и разгибание нижней конечности в области таза. Среди них присутствуют мышцы-сгибатели (портняжная, подвздошно-поясничная, гребенчатая, прямая, напрягатель широкой фасции) и мышцы-разгибатели бедра (большая ягодичная, большая приводящая, полусухожильная, полуперепончатая и двуглавая). Благодаря их скоординированной работе человек может садиться и вставать, присаживаться на корточки и принимать вертикальное положение, подтягивать ноги к груди и выпрямляться.
- Переднезадние, или сагиттальные, мышцы регулируют приведение-отведение ноги. К этой группе относятся приводящие (большая, короткая и длинная приводящие, тонкая и гребенчатая) и отводящие (внутренняя запирательная, напрягатель широкой фасции, близнецовая, грушевидная, средняя и малая ягодичные) мышечные волокна.
- Продольная группа мышц координирует вращение бедра. Здесь выделяют мышцы-супинаторы (близнецовая, грушевидная, подвздошно-поясничная, квадратная, портняжная, запирательная, большая ягодичная и задние группы средней и малой ягодичных волокон) и пронаторы (напрягатель широкой фасции, полусухожильная, полуперепончатая, передняя группа средней и малой ягодичных волокон).
Каждая из представленных в анатомии тазобедренного сустава мышц выполняет не только двигательную функцию: мощные волокна забирают на себя часть нагрузки при движениях. И чем более они натренированы, тем лучше справляются с давлением, разгружая тем самым сустав и выполняя амортизирующую функцию. Благодаря этому снижается ещё и вероятность травматизма при неудачных движениях, поскольку мышцы более мобильны и растяжимы, нежели ткани сустава.
Нервные волокна, примыкающие к тазобедренному суставу
Как и любой сустав организма человека, тазобедренное сочленение не отличается высокой организацией нервной системы: локализованные в этой области окончания в основном иннервируют мышечные волокна, регулируя степень чувствительности и скоординированную работу каждой группы мышц в ответ на внешнее воздействие. Условно все нервные волокна тазобедренной области можно разделить на 3 группы:
- передненаружные, к которым относятся ветви бедренного нерва;
- передневнутренние — ветви запирательного нерва;
- задние — ветви седалищного нерва.
Каждая группа локализована в определённом участке бедра, за который и отвечает в сложном устройстве нервной системы организма в целом и нижних конечностей в частности.
Кровообращение тканей тазобедренного сустава: анатомия артерио-венозного русла
В питании и снабжении кислородом тканей тазобедренного сустава принимают участие артерия круглой связки, восходящая ветвь латеральной и глубокая ветвь медиальной артерий, огибающих бедренную кость, а также определённые ветви наружной подвздошной, нижней подчревной, верхней и нижней ягодичных артерий. Причём значимость каждого из этих сосудов неодинакова и может изменяться с возрастом: если в юности сосуды круглой связки переносят ощутимое количество крови к головке бедра, то с годами этот объём снижается примерно до 20—30 %, уступая место медиальной огибающей артерии.
Физиологические возможности тазобедренного сустава
Тазобедренный сустав может выполнять движения сразу в трёх плоскостях — фронтальной, сагиттальной и вертикальной. Благодаря продуманному природой строению сустава человек может с лёгкостью сгибать и разгибать бедро, отводить его в сторону и приводить в исходное положение, вращать во всех направлениях, причём на довольно ощутимый угол, величина которого может варьировать в зависимости от анатомических особенностей и натренированности связочного аппарата. Но и это ещё не всё: тазобедренный сустав является одним из немногих соединений, способных переходить из фронтальной в сагиттальную ось, обеспечивая свободной конечности круговое движение в полном объёме. Именно от этой способности в первую очередь зависит подвижность человека, его физические данные и способности к определённым видам спорта (например, гимнастике, лёгкой атлетике, аэробике и т. д.).
Обратной стороной медали является быстрый износ хрящевых поверхностей тазобедренного сустава. Тазовые и бедренные кости переносят максимальную нагрузку во время ходьбы, бега и других видов физической активности, соответственно, это давление переносится и на суставы. Ситуация может усугубляться чрезмерно высоким весом, слишком интенсивной физической активностью или, наоборот, пассивным образом жизни, при котором мышечный аппарат практически не защищает сустав от деформации. В результате этого хрящевые поверхности начинают истираться, воспаляться и становиться тоньше, появляется болезненность, а траектория движений значительно ограничивается. Даже малейшее отклонение в состоянии мышц, связок или костей тазобедренного сустава может привести к серьёзной патологии, которая впоследствии потребует длительного и интенсивного лечения.
Впрочем, восстановление полноценной функции сочленения возможно не всегда: в некоторых случаях требуется оперативное вмешательство, при котором поражённые ткани заменяются протезом. Чтобы этого не произошло, стоит смолоду следить за состоянием опорно-двигательного аппарата, заниматься укреплением суставов, разумно и умеренно тренировать мышечный каркас и заботиться о правильном и полноценном питании организма. Только таким образом можно защитить суставы от разрушения, а себя — от болезненных ощущений, скованности движений и утомительного лечения!