Лимфаденит. Причины, симптомы, признаки, диагностика и лечение патологииКрапивница][
Лимфаденит
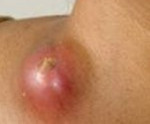
Лимфаденит – это неспецифическое или специфическое воспалительное поражение лимфоузлов. Лимфаденит характеризуется местной болезненностью и увеличением лимфатических узлов, головной болью, недомоганием, слабостью, повышением температуры тела. Диагностика лимфаденита проводится с помощью сбора анамнеза и физикального обследования; этиология уточняется путем биопсии измененного лимфоузла. Лечение лимфаденита осуществляется с учетом выделенного возбудителя и включает антибиотикотерапию, физиотерапию. При формировании абсцесса или аденофлегмоны производится их вскрытие и дренирование.
МКБ-10
Общие сведения
Воспалительная реакция лимфоузлов при лимфадените – это барьерная функция лимфатической системы, которая ограничивает распространение инфекции по организму. Обычно лимфаденит возникает как осложнение первичного воспаления какой-либо локализации. Инфекционные возбудители (микроорганизмы и их токсины) проникают в регионарные лимфоузлы с током лимфы, которая оттекает из первичного гнойного очага. Иногда к моменту развития лимфаденита первичный очаг уже ликвидируется и может оставаться нераспознанным. В других случаях лимфаденит возникает при непосредственном проникновении инфекции в лимфатическую сеть через поврежденную кожу или слизистую.
Лечением лимфаденита занимаются сосудистые хирурги, в частности, специалисты в области флебологии и лимфологии. При лимфадените чаще происходит поражение подчелюстных, шейных, подмышечных, реже – подколенных, локтевых, паховые лимфоузлов. Встречается воспаление глубоких лимфоузлов (тазовых, подвздошных).
Причины лимфаденита
Возбудителями неспецифического лимфаденита обычно выступает гноеродная флора – стафилококки и стрептококки, а также выделяемые ими токсины и продукты тканевого распада, которые проникают в лимфоузлы лимфогенным, гематогенным или контактным путем. Первичным очагом при неспецифическом лимфадените могут являться гнойные раны, панариции, фурункулы, карбункулы, флегмоны, рожистое воспаление, трофические язвы, тромбофлебит, кариес, остеомиелит. Местные воспалительные процессы чаще сопровождаются регионарным лимфаденитом.
Лимфаденит у детей часто бывает связан с воспалительными процессами ЛОР-органов (гриппом, отитом, хроническим тонзиллитом, ангиной), детскими инфекциями (скарлатиной, дифтерией, паротитом), а также кожными заболеваниями (пиодермией, экссудативным диатезом, инфицированной экземой и др.). Причиной специфического лимфаденита являются возбудители туберкулеза, сифилиса, гонореи, актиномикоза, чумы, сибирской язвы, туляремии и др. инфекций.
Классификация
По течению лимфаденит бывает острым и хроническим. Острый лимфаденит проходит в своем развитии 3 фазы – катаральную, гиперпластическую и гнойную.
Начальные патологические процессы при лимфадените характеризуются застойной гиперемией кожи над увеличенным лимфоузлом, расширением синусов и слущиванием их эндотелия. Далее следуют явления экссудации и серозного пропитывания паренхимы узла, лейкоцитарной инфильтрации и пролиферации лимфоидной ткани. Эти структурные изменения соответствуют катаральной и гиперпластической стадиям лимфаденита с локализацией патологических процессов в пределах капсулы лимфоузла. При неблагоприятном дальнейшем развитии наступает гнойное расплавление лимфоузла с образованием инкапсулированного абсцесса или прорывом инфицированного содержимого в окружающую клетчатку – развитием паралимфаденита и аденофлегмоны. Особой тяжестью течения отличается ихорозный лимфаденит, возникающий при гнилостном распаде лимфоузлов.
Реже встречаются фибринозный лимфаденит, характеризующийся обильной экссудацией и выпадением фибрина, и некротический лимфаденит, развивающийся вследствие быстрого и обширного омертвения лимфоузла. Также выделяют особую форму лимфаденита – геморрагическую, характеризующуюся имбибицией (пропитыванием) лимфоузла кровью при сибирской язве или чуме.
При простой и гиперпластической форме лимфаденит может принимать хроническое течение. При лимфадените в воспаление может вовлекаться одиночный лимфоузел, или несколько расположенных рядом лимфатических узлов. В зависимости от этиологии и возбудителя различают специфические и неспецифические лимфадениты.
Симптомы лимфаденита
Острый неспецифический процесс манифестирует с болезненности регионарных лимфоузлов и увеличения их размеров. При катаральной и гиперпластической форме увеличенные узлы легко можно прощупать, их болезненность незначительна, общие нарушения слабо выражены или отсутствуют. Лимфаденит нередко протекает с вовлечением лимфатических сосудов – лимфангитом.
В случае нагноения узел становится плотным и болезненным, развивается общая интоксикация – лихорадка, потеря аппетита, слабость, головная боль. Нарастают местные явления – гиперемия и отек в области пораженного узла, контуры лимфоузла становятся нечеткими за счет периаденита. Больной вынужден щадить пораженную область, поскольку при движениях боли усиливаются. Довольно скоро наступает гнойное расплавление лимфатического узла и в области инфильтрата становится заметна флюктуация.
Если сформировавшийся абсцесс не вскрыть вовремя, может произойти прорыв гноя наружу или в окружающие ткани. В последнем случае развивается аденофлегмона, которая характеризуется разлитым плотным и болезненным инфильтратом с отдельными участками размягчения. При гнилостной форме лимфаденита при пальпации узла ощущается газовая крепитация (похрустывание). При деструктивных процессах прогрессируют общие нарушения – нарастает лихорадка, тахикардия, интоксикация.
Лимфаденит у детей протекает бурно с высокой температурой, недомоганием, потерей аппетита, нарушением сна. Возможными тяжелыми осложнениями может стать генерализация инфекции с развитием сепсиса.
При хроническом неспецифическом лимфадените лимфоузлы увеличенные, малоболезненные, плотные, не спаяны с окружающими тканями. Исходом хронического лимфаденита становится сморщивание узлов вследствие замещения лимфоидной ткани соединительной. Иногда разрастание соединительной ткани вызывает расстройство лимфообращения: отеки, лимфостаз, слоновость.
Для специфического гонорейного лимфаденита типичны увеличение и резкая болезненность паховых лимфоузлов. Туберкулезный лимфаденит протекает с высокой температурой, выраженной интоксикацией, периаденитом, нередко некротическими изменениями узлов. Лимфаденит при сифилисе характеризуется односторонним умеренным увеличением цепочки лимфоузлов, их неспаянностью между собой и с кожей. При сифилитическом лимфадените никогда не происходит нагноения лимфоузлов.
Осложнения
Осложнениями гнойного лимфаденита могут стать тромбофлебит, лимфатические свищи, септикопиемия. Прорыв гноя из трахеобронхиальных лимфоузлов в бронхи или пищевод приводит к образованию бронхопульмональных или пищеводных свищей, медиастиниту. Развитие лимфаденита может явиться исходной точкой для распространенных гнойных процессов – аденофлегмоны и сепсиса. Исходом хронического лимфаденита может стать рубцевание лимфоузла с соединительнотканным замещением лимфоидной ткани. В некоторых случаях может развиваться нарушение лимфооттока и лимфедема.
Диагностика
Распознавание острого неспецифического лимфаденита поверхностной локализации незатруднительно. При этом учитывается анамнез и совокупность клинических проявлений. Сложнее диагностируются осложненные формы лимфаденита, протекающие с периаденитом и аденофлегмоной, вовлечением клетчатки средостения и забрюшинного пространства. Во всех случаях необходимо установление первичного гнойного очага. Дифференциальную диагностику острого лимфаденита проводят с остеомиелитом, флегмоной, нагноившейся атеромой и др.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом. Это необходимо для различения хронической формы лимфаденита и системных заболеваний (саркоидоза), лимфогрануломатоза, лейкоза, метастатического поражения лимфоузлов при раковых опухолях и др.
Диагностика специфических лимфаденитов опирается на комплекс клинико-лабораторных данных. Для выявления туберкулеза проводятся туберкулиновые пробы Манту и Пирке. При микроскопическом исследовании пунктата обнаруживаются гигантские клетки Пирогова-Лангганса. В ходе рентгенографии грудной клетки могут выявляться туберкулезные очаги в легких; при исследовании мягких тканей шеи, подчелюстной, подмышечной, паховой зоны на снимках определяются кальцинаты в виде плотных теней.
При сифилитическом лимфадените в пунктате обнаруживаются бледные трепонемы. К диагностике специфических лимфаденитов привлекаются специалисты-фтизиатры, венерологи, инфекционисты. При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Лечение лимфаденита
Катаральный и гиперпластический острый лимфаденит лечится консервативно. Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии на основании чувствительности микробной флоры, УВЧ-терапии, витаминотерапии. При гнойном процессе показано вскрытие гнойного лимфаденита, аденофлегмоны, дренирование и санация очага по принципам ведения гнойных ран. Назначается активная дезинтоксикационная и антибактериальная терапия.
При хроническом неспецифическом лимфадените требуется устранение основного заболевания, поддерживающего воспаление в лимфоузлах. Специфические лимфадениты лечатся с учетом этиологического агента и первичного процесса (сифилиса, гонореи, туберкулеза, актиномикоза и др.).
Прогноз и профилактика
Своевременное этиотропное лечение лимфаденита позволяет избежать распространения и генерализации процесса. Профилактика лимфаденитов требует предупреждения микротравм, инфицирования ран и ссадин, потертостей кожи. Также необходимо своевременное лечение очагов инфекции (ангины, кариеса зубов), вскрытие гнойных образований (панарициев, фурункулов).
Лимфаденит: симптомы и лечение
Если выявлен лимфаденит, лечение проводится под контролем врача. Воспаление лимфоузлов сопровождается их увеличением и местной болью. Одновременно беспокоят недомогание, слабость, высокая температура. Диагностика болезни заключается в сборе анамнеза и физикальном обследовании. Этиология выясняется путем биопсии измененных лимфоузлов.
Медицинские показания

Лимфаденит проявляется на фоне первичного воспаления определенной локализации. Инфекционный возбудитель приникает в региональные узлы с током лимфы, вытекающей из первичного гнойного очага. Для лимфаденита причины возникновения могут быть связаны с инфицированием лимфатической сети из-за поврежденной дермы либо слизистых.
 Воспаленные лимфоузлы — это барьер лимфосистемы, ограничивающий распространение инфекционного процесса по организму. Лимфаденит способствует развитию сепсиса. Лечением болезни занимаются хирург, флеболог и лимфолог. При рассматриваемом недуге поражаются паховые, шейные, подчелюстные, локтевые узлы. Редко диагностируется воспаление тазовых лимфоузлов.
Воспаленные лимфоузлы — это барьер лимфосистемы, ограничивающий распространение инфекционного процесса по организму. Лимфаденит способствует развитию сепсиса. Лечением болезни занимаются хирург, флеболог и лимфолог. При рассматриваемом недуге поражаются паховые, шейные, подчелюстные, локтевые узлы. Редко диагностируется воспаление тазовых лимфоузлов.
Заболевание может протекать в острой и хронической форме. Фазы острого лимфаденита:
На первом этапе болезни наблюдается застойная гиперемия кожи, расширение синусов. Для катаральной и гиперпластической стадии характерны различные структурные изменения. Несвоевременное лечение лимфаденита приводит к гнойному расплавлению лимфоузлов и образованию абсцесса.
Формы недуга
 Реже диагностируется фибринозная форма болезни, для которой характерна обильная экссудация и выпадение фибрина. Некротический вид развивается на фоне быстрого и обширного омертвления лимфоузлов. Для геморрагического лимфаденита характерно пропитывание узлов кровью.
Реже диагностируется фибринозная форма болезни, для которой характерна обильная экссудация и выпадение фибрина. Некротический вид развивается на фоне быстрого и обширного омертвления лимфоузлов. Для геморрагического лимфаденита характерно пропитывание узлов кровью.
При простой форме наблюдается хроническое течение рассматриваемой патологии. В воспалительном процессе участвует одиночный узел либо несколько лимфоузлов. Регионарный лимфаденит развивается на фоне заболевания кошачьей царапины, когда увеличиваются лимфоузлы шеи после укуса, царапины либо попадания слюны животного в кровеносную систему человека. Реактивный лимфаденит — это воспаление лимфоузлов как реакция на инфекционное заболевание.
Возбудители не специфических форм недуга — стрептококк и стафилококк. Местное воспаление чаще сопровождается региональным лимфаденитом. Лимфаденит у ребенка развивается на фоне воспаления ЛОР-органов и кожных заболеваний. Специфические лимфадениты возникают на фоне возбудителей туберкулеза, гонореи, сумы.
Симптоматика недуга
Для лимфаденита симптомы характерны следующие:
- высокая температура;
- недомогание;
- нарушенный сон;
- потеря аппетита.
Тяжелым осложнением болезни является генерализация инфекции. На фоне сильного болевого синдрома развивается гиперемия. На поздней стадии наблюдается лейкоцитоз. Не специфическая форма болезни может быть спровоцирована стафилококком, стрептококком и прочими гноеродными микробами, проникающими в лимфоузлы контактным и гематогенным путем.
Если микроб проник в лимфоузел при его ранении, тогда лимфаденит — это первичная патология. Воспаление развивается по общей схеме. Прогрессирование гнойного процесса приводит к некрозу. На начальной стадии повреждается эндотелий. Экссудация сменяется клеточной инфильтрацией. Последний процесс связан с миграцией лейкоцитов и полиферацией клеток лимфатической системы. При деструктивной форме воспаляются окружающие ткани. Одновременно образуются аденофлегмоны.
Острая и хроническая формы недуга
При остром лимфадените воспаление распространяется за лимфоузлы. Болезнь начинается с боли и увеличения лимфоузлов. Затем появляются мигрень, слабость, недомогание, высокая температура. Выраженность симптоматики зависит от характера главного воспаления. При серозном лимфадените общее состояние пациента не страдает. Отмечается боль в области региональных лимфатических узлов. Они увеличиваются в размерах, уплотняются.
При прогрессировании развивается периаденит, сопровождающийся резкой болью. Пальпация лимфоузлов вызывает болезненность. Аденофлегмона сопровождается диффузной гиперемией и плотными очагами размягчения. При этом повышается температура тела, появляются озноб, тахикардия, мигрень. К осложнениям данного процесса относят тромбофлебит, свищ, септикопиемию.
Хроническая форма развивается на фоне воздействия микробов при вялотекущем либо рецидивирующем воспалении. Для данного недуга характерны следующие симптомы:
- увеличение лимфоузлов (плотных на ощупь);
- разрастание соединительной ткани;
- лимфостаз;
- отек;
- слоновость.
Специфические формы недуга
Специфические лимфадениты, вызванные возбудителями туберкулеза, проявляются как общее заболевание. Часто первичный туберкулез сопровождается поражением внутригрудных лимфоузлов. Течение болезни зависит от социальных условий.
Туберкулез лимфоузлов, расположенных на периферии, вызывается бычьими и человеческими микобактериями. При этом существуют разные пути распространения инфекции. При поражении миндалин изменяются шейные лимфоузлы.
При остром начале болезни повышается температура. Для туберкулезного лимфаденита характерен периаденит. Пораженные лимфоузлы представлены в виде образований разной величины. Заболевание начинается постепенно.
Можно распознать острую патологию, учитывая анамнез и клинические проявления. Сложнее диагностировать осложненную форму недуга, которая протекает с периаденитом. Лечащий врач должен установить первичный гнойный очаг. Дифференциальная диагностика острой формы проводится с флегмоной, остеомиелитом.
Хронический лимфаденит требует проведения пункциональной биопсии либо иссечения лимфоузла с последующей гистологией (для дифференциации от системного заболевания). Диагностика специфических форм заключается в проведении клинических и лабораторных исследований. Для выявления туберкулезной формы проводится проба Манту. Микроскопическое исследование выявляет клетки Пирогова-Лангганса. Рентген грудной клетки выявляет туберкулезный очаг в легких. При необходимости требуется помощь инфекционистов, венерологов. Проводится КТ, МРТ, УЗДГ.
Заболевание у детей
 Лимфаденит у детей представлен в виде инфекционного либо неинфекционного воспаления в периферических органах лимфосистемы. Данное заболевание часто встречается в педиатрии, что связано с морфологической и функциональной незрелостью системы в детском возрасте.
Лимфаденит у детей представлен в виде инфекционного либо неинфекционного воспаления в периферических органах лимфосистемы. Данное заболевание часто встречается в педиатрии, что связано с морфологической и функциональной незрелостью системы в детском возрасте.
Чаще недуг диагностируется у детей в возрасте 1-6 лет и протекает в тяжелой форме. При вторичном течении болезнь осложняет основную инфекционную патологию. Поэтому рассматриваемое заболевание у ребенка может выявить любой детский специалист: педиатр, стоматолог, иммунолог.
У детей может проявляться неспецифическая и специфическая форма недуга. Заболевания первой группы протекают остро до 2 недель, подостро от 2-4 недель и хронически — больше месяца. У детей различают гнойный, серозный, некротический лимфаденит. Заболевание может носить региональный, генерализованный характер.
Рассматриваемая патология у ребенка часто сопровождается дерматитом, экземой, стоматитом. При этом заболевание может осложняться скарлатиной, дифтерией, ветрянкой. Патология у детей старше 7 лет вызвана воспалением зубов и челюсти (кариес, пульпит). Нарастание симптоматики может происходить после затухания признаков первичного недуга.
Методы терапии
Рекомендуется лечить катаральную форму недуга консервативным путем. Необходимо создать покой для проблемного участка. Затем проводится лечение антибиотиками, УВЧ-терапия. Медикаментозное лечение включает в себя прием анальгетиков, противовоспалительных средств и прочих препаратов (с учетом причины болезни).
Можно лечить недуг прохладным влажным компрессом для снятия воспаления. При абсцессе показано хирургическое лечение. После дренирования проводится дезинтоксикационное и антибактериальное лечение. Рекомендуется лечить хронический лимфаденит путем устранения главного недуга. Специфические формы лечат с учетом сифилиса, гонореи и прочего первичного процесса.
Хронический лимфаденит провоцирует лимфедему. Для неспецифической формы характерен благоприятный прогноз. Деструктивный лимфаденит может привести к разрушению лимфоузлов и их рубцеванию. Прогрессирование острого лимфаденита конечностей нарушает лимфоотток, приводит к слоновости.
Гнойный лимфаденит провоцирует тромбофлебит. Прогноз хронической болезни благоприятный при своевременном выявлении ее причины. К отрицательным последствиям относят отек ткани над пораженным лимфоузлом. В результате его уплотнения нарушается лимфообращение.
Лимфаденит может пройти самостоятельно, если своевременно устранить основной гной-воспалительный очаг. Профилактика болезни заключается в предупреждении микротравм, инфицировании ссадин. Рекомендуется своевременно лечить очаги инфекции.
Лимфаденит
Лимфаденит представляет собой острое воспалительное заболевание, характеризующееся увеличением и местной болезненностью лимфатических узлов, сопровождающееся слабостью, недомоганием, головной болью, повышением температуры.
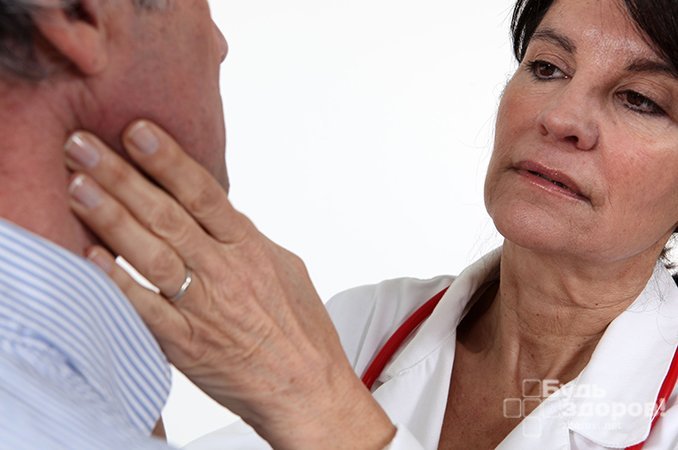
Довольно редко лимфаденит выступает как первичное заболевание, чаще он является осложнением других патологий. Обычно воспаляются подчелюстные и шейные лимфоузлы, а также лимфатические узлы, расположенные в подмышечных впадинах и паховой области.
Диагностика заболевания основывается на данных анамнеза, физикального обследования и биопсии воспаленного лимфоузла.
Лечение лимфаденита зависит от причины, его обусловившей. Чаще всего применяется антибиотико- и физиотерапия. В случае возникновения абсцесса или развития аденофлегмоны выполняется вскрытие и дренирование лимфоузлов.
Причины лимфаденита
Неспецифический лимфаденит развивается как результат инфицирования лимфоузла патогенными микроорганизмами (стафилококками, стрептококками, пневмококком, кишечной и синегнойной палочкой). К увеличению лимфатического узла ведет скопление клеток воспалительной реакции в области обнаружения микроорганизма. Инфекционные возбудители попадают в регионарные лимфоузлы вместе с лимфой, оттекающей из первичного гнойного очага, в качестве которого может выступать гнойная рана, локализованная на кожных покровах, фурункул, панариции, карбункулы, флегмоны, трофические язвы, кариес, рожистое воспаление, остеомиелит, тромбофлебит. Местные воспалительные процессы чаще сопровождаются регионарным лимфаденитом. В некоторых случаях ко времени появления лимфаденита первичный очаг может уже ликвидироваться.
Иногда причиной лимфаденита является непосредственное проникновение инфекции через повреждения кожи и слизистой в лимфатическую систему.
Воспаление лимфоузлов представляет собой специфический механизм защиты, благодаря которому инфекция не распространяется по всему организму.
Довольно часто инфекция распространяется гематогенным путем (то есть с током крови). В этом случае очаг инфекции может располагаться во внутренних органах (тонзиллит, воспалительные заболевания кишечника, яичников, печени).
Причиной лимфаденита у детей, как правило, выступают: воспалительные заболевания ЛОР-органов (отит, грипп, ангина, хронический тонзиллит), детские инфекции (паротит, дифтерия, скарлатина), дерматологические заболевания (инфицированная экзема, экссудативный диатез, пиодермия).
Причинами лимфаденита специфического могут быть: возбудители сифилиса, туберкулеза, гонореи, чумы, актиномикоза, туляремии, сибирской язвы.
Симптомы лимфаденита
По характеру течения лимфаденит может быть острым и хроническим.
Симптомы лимфаденита, протекающего в острой форме, проявляются довольно ярко в виде увеличения и нарастания болезненности лимфоузла, что может приводить к ограничению объема движений той части тела, где располагается лимфаденит. Больной испытывает постоянную, ноющую или тупую головная боль, общую слабость, недомогание, может произойти повышение температуры.
Хронический лимфаденит развивается в результате длительной нелеченой инфекции. Симптомы лимфаденита, протекающего в хронической форме, могут никак не проявлять себя. Возможно наличие небольшой субфебрильной температуры порядка 37°, к которой пациент может привыкнуть и не замечать ее, незначительная припухлость в области пораженных лимфатических узлов.
По характеру экссудации лимфаденит может быть: серозным, гемморрагическим (характеризуется пропитыванием лимфоузла кровью), фибринозным (характеризующимся обильной экссудацией с выпадением фибрина), гнойным.
Симптомами лимфаденита серозного являются: нарушение общего состояния, тупая боль в регионарных лимфатических узлах, которые могут увеличиваться в объеме. Лимфоузлы при этом довольно плотные и немного болезненные при ощупывании.
Гнойный лимфаденит характеризуется резкой болью, в некоторых случаях стреляющего характера. Кожа над воспаленным лимфоузлом гиперемирована, узел болезненный.
При отсутствии лечения лимфаденита гнойного характера может развиваться аденофлегмона, которая выглядит как разлитая гиперемия кожи с плотным отеком без четких границ с очагами размягчения. Для данного состояния также характерно повышение температуры до высоких значений, появление озноба, учащенного сердцебиения, слабости, головной боли.
Лимфаденит у детей протекает с общим недомоганием, высокой температурой, нарушением сна, потерей аппетита.
Специфический гонорейный лимфаденит характеризуется увеличением и резкой болезненностью лимфоузлов, расположенных в паховой области. Для туберкулезного лимфаденита характерно повышение температуры, периаденит, выраженная интоксикация, некротические изменения узлов. При сифилисе лимфаденит характеризуется умеренным односторонним увеличением нескольких лимфоузлов. Для сифилитического лимфаденита не характерно развитие гнойного процесса в лимфатических узлах.
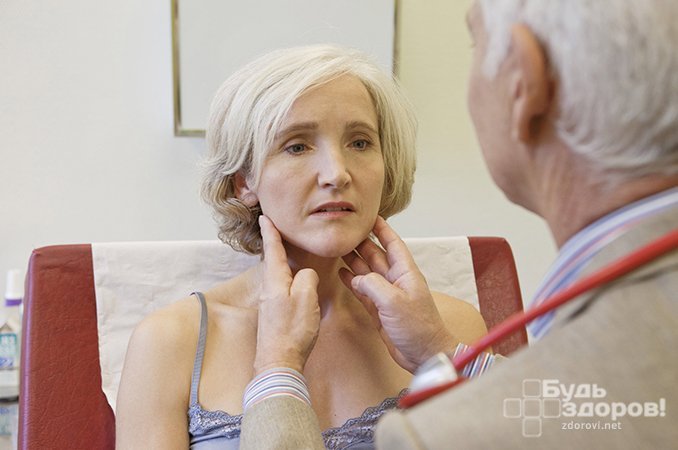
Диагностика лимфаденита
При диагностике лимфаденита у детей и взрослых врач в первую очередь осматривает лимфатические узлы и после этого принимает решение о необходимости выполнения инструментальных и лабораторных исследований:
Пациенту могут быть назначены:
- Общий анализ крови для определения количественных и качественных изменений ее состава;
- Биопсия узла для проведения гистологического исследования;
- Микроскопические исследования мокроты и крови;
- Кожно-аллергические пробы;
- Рентгенография;
- Ультразвуковое доплерографическое исследование лимфатических сосудов;
- Компьютерная и магнитно-резонансная томография пораженных сегментов;
- Лимфосцинтиграфия или рентгеноконтрастная лимфография;
- Анализ на ВИЧ-инфекцию;
- УЗИ периферических лимфатических узлов, брюшной полости.
Лимфаденит у детей необходимо дифференцировать с отеком Квинке, опухолью или врожденной кистой в области шеи.
Если у пациента обнаруживаются остро опухшие лимфоузлы в паховой области, то врач сначала должен исключить паховую грыжу, чтобы не допустить ее прогрессирования с последующим ущемлением.
Лечение лимфаденита
Лечение лимфаденита на начальных этапах его развития сводится к созданию покоя для воспаленного лимфоузла.
Лимфаденит на любой стадии требует применения антибиотикотерапии. При этом группа антибактериальных препаратов определяется чувствительностью возбудителя к ней. В случае неспецифического инфекционного лимфаденита применяются пенициллины, цефалоспорины. Также показано физиотерапевтическое лечение (ультразвуковая терапия, лекарственный электрофорез, гальванизация), различные местные средства с противовоспалительным эффектом.
Если происходит нагноение лимфаденита, то выполняется дренирование полости нагноения.
Лимфаденит – серьезное заболевание, избежать которого могут помочь: поддержание высокого уровня иммунитета, своевременное лечение хронических инфекций и поражений кожи.
Лимфаденопатия
Лимфаденопатия – это патологическое состояние, характеризующееся увеличением лимфатических узлов и являющееся одним из ведущих симптомов многих заболеваний.
Лимфатические узлы представляют собой периферические органы лимфатической системы. Они играют роль своеобразного биологического фильтра, очищающего лимфу, поступающую в них от конечностей и внутренних органов. В теле человека существует порядка 600 лимфатических узлов. Однако пропальпировать можно только паховые, подмышечные и подчелюстные лимфоузлы, т. е. те, что расположены поверхностно.

Причины
К развитию лимфаденопатии приводят инфекционные заболевания:
- бактериальные [чума, туляремия, сифилис, доброкачественный лимфоретикулез (болезнь кошачьих царапин), пиогенные бактериальные инфекции];
- грибковые (кокцидиомикоз, гистоплазмоз);
- микобактериальные (лепра, туберкулез);
- хламидийные (лимфогранулема венерическая);
- вирусные (ВИЧ, гепатит, корь, цитомегаловирус, вирус Эпштейна – Барр);
- паразитарные (филяриатозы, трипаносомозы, токсоплазмоз).
К развитию лимфаденопатии может привести терапия некоторыми лекарственными препаратами, среди которых цефалоспорины, препараты золота, сульфаниламиды, Каптоприл, Атенолол, Аллопуринол, Карбамазепин, Фенитоин, Пенициллин, Гидралазин, Хинидин, Пириметамин.
Наиболее часто выраженная лимфаденопатия наблюдается на фоне следующих заболеваний:
К шейной лимфаденопатии нередко приводят инфекции ротоглотки. Обычно это состояние развивается у детей и подростков на фоне детских инфекционных заболеваний и связано с функциональной незрелостью иммунной системы, которая не всегда адекватно реагирует на инфекционные раздражители. Наиболее высок риск развития шейной лимфаденопатии у детей, не прошедших своевременную вакцинацию от дифтерии, паротита, кори, краснухи.
К возникновению подмышечной лимфаденопатии приводят:
В зависимости от количества вовлеченных в патологический процесс лимфатических узлов выделяют следующие виды лимфаденопатии:
- локализованная – увеличение одного лимфатического узла;
- регионарная – увеличение нескольких лимфоузлов, располагающихся в одной-двух смежных анатомических областях, например, подмышечная лимфаденопатия;
- генерализованная – увеличенные лимфоузлы локализуются в нескольких несмежных анатомических областях, например, паховая и шейная аденопатия.
Локализованные лимфаденопатии встречаются значительно чаще (в 75% случаев), чем регионарные или генерализованные. Примерно у 1% пациентов со стойкой лимфаденопатией в ходе медицинского обследования выявляют злокачественные новообразования.
В зависимости от этиологического фактора лимфаденопатия бывает:
- первичная – вызывается первичными опухолевыми поражениями лимфатических узлов;
- вторичная – инфекционная, медикаментозная, метастатическая (вторичный опухолевый процесс).
В свою очередь, инфекционная лимфаденопатия подразделяется на специфическую (обусловлена туберкулезом, сифилисом и другими специфическими инфекциями) и не специфическую.
К развитию паховой лимфаденопатии обычно приводят инфекции, передающиеся половым путем, а болезнь кошачьей царапины сопровождается подмышечной или шейной лимфаденопатией.
По длительности клинического течения выделяют лимфаденопатию острую и хроническую.
Признаки лимфаденопатии
При шейной, паховой или подмышечной лимфаденопатии в соответствующей области наблюдается увеличение лимфатических узлов, от незначительного до заметного невооруженным глазом (от мелкой горошины до гусиного яйца). Их пальпация может быть болезненной. В ряде случаев над увеличенными лимфатическими узлами отмечается покраснение кожных покровов.

Выявить лимфаденопатию висцеральных узлов (мезентеральные, перебронхиальные, лимфоузлы ворот печени) визуально или пальпаторно невозможно, она определяется только в ходе инструментального исследования пациента.
Помимо увеличения лимфатических узлов существует и еще ряд признаков, которые могут сопровождать развитие лимфаденопатии:
- необъяснимая потеря веса тела;
- повышение температуры тела;
- повышенная потливость, особенно в ночное время;
- увеличение печени и селезенки;
- рецидивирующие инфекции верхних дыхательных путей (тонзиллиты, фарингиты).
Читайте также:
Диагностика
Поскольку лимфаденопатия является не самостоятельной патологией, а всего лишь симптомом интоксикации при многих заболеваниях, ее диагностика направлена на выявление причин, повлекших увеличение лимфатических узлов. Обследование начинается с тщательного сбора анамнеза, что во многих случаях позволяет поставить предварительный диагноз:
- употребление в пищу сырого мяса – токсоплазмоз;
- контакт с кошками – токсоплазмоз, болезнь кошачьих царапин;
- недавние гемотрансфузии – гепатит В, цитомегаловирус;
- контакт с больными туберкулезом – туберкулезный лимфаденит;
- внутривенное введение наркотиков – гепатит В, эндокардит, ВИЧ-инфекция;
- случайные половые связи – гепатит В, цитомегаловирус, герпес, сифилис, ВИЧ-инфекция;
- работа на скотобойне или животноводческой ферме – эризипелоид;
- рыбная ловля, охота – туляремия.
При локализованной или регионарной лимфаденопатии проводят исследование области, от которой происходит отток лимфы через пораженные лимфоузлы, на предмет наличия опухолей, кожных поражений, воспалительных заболеваний. Исследуют и другие группы лимфатических узлов с целью выявления возможной генерализованной лимфаденопатии.
В теле человека существует порядка 600 лимфатических узлов. Однако пропальпировать можно только паховые, подмышечные и подчелюстные лимфоузлы.
При локализованной лимфаденопатии анатомическая локализация увеличенных лимфатических узлов позволяет значительно сузить количество предполагаемых патологий. Например, к развитию паховой лимфаденопатии обычно приводят инфекции, передающиеся половым путем, а болезнь кошачьей царапины сопровождается подмышечной или шейной лимфаденопатией.
Увеличение лимфатических узлов в правой надключичной области нередко связано со злокачественным процессом в пищеводе, легких, средостении. Левая надключичная лимфаденопатия сигнализирует о возможном поражении желчного пузыря, желудка, простаты, поджелудочной железы, почек, яичников, семенных пузырьков. Патологический процесс в брюшной или тазовой полости может привести к увеличению параумбиликальных лимфатических узлов.
Клиническое обследование пациентов с генерализованной лимфаденопатией должно быть направлено на поиск системного заболевания. Ценными диагностическими находками является обнаружение воспаления суставов, слизистых оболочек, спленомегалии, гепатомегалии, разных видов сыпи.

С целью выявления причины, приведшей к лимфаденопатии, по показаниям проводят разные виды лабораторных и инструментальных исследований. В схему стандартного обследования обычно включаются:
При необходимости может быть проведена биопсия увеличенного лимфоузла с последующим гистологическим и цитологическим исследованием полученных образцов ткани.
Наиболее высок риск развития шейной лимфаденопатии у детей, не прошедших своевременную вакцинацию от дифтерии, паротита, кори, краснухи.
Лечение лимфаденопатии
Лечение лимфаденопатии заключается в устранении основного заболевания. Так, если увеличение лимфоузлов связано с бактериальной инфекцией, показан курс антибактериальной терапии, лечение лимфаденопатии туберкулезной этиологии проводится по специальной схеме ДОТС+, лечение лимфаденопатии, вызванной онкологическим заболеванием, состоит в противоопухолевой терапии.
Профилактика
Профилактика лимфаденопатии направлена на предупреждение заболеваний и интоксикаций, способных спровоцировать увеличение лимфатических узлов.
Видео с YouTube по теме статьи:


![Лимфаденит. Причины, симптомы, признаки, диагностика и лечение патологииКрапивница][](https://mymets.ru/wp-content/cache/thumb/cb/1c65df62905d6cb_320x200.jpg)
