Симптомы этиология патогенез уремическая комы. Оказание неотложной помощи при уремической комеДругие][
Уремическая кома: клиника, диагностика, неотложная помощь
Уремическая кома – финал хронической почечной недостаточности.
Клиническая картина и диагностика уремической комы:
– характерно постепенное развитие, наличие предшественников в виде головных болей, сонливости, помрачения сознания, судорог, ухудшения зрения, кожного зуда, тошноты, рвоты
– при осмотре кожа бледная с желтизной, сухая, иногда с высыпаниями кристаллов мочевины в виде «уремической пудры», заметны расчесы, геморрагии
– отеки лица, туловища
– зрачки узкие, рот сухой, слизистая с кровоизлияниями, изо рта – запах аммиака
– повышение сухожильных рефлексов, фибриллярные подергивания мышц, иногда судороги
– дыхание вначале глубокое, шумное (Куссмауля), затем поверхностное, неправильное (вплоть до дыхания Чейна-Стокса)
– громкие тоны сердца, шум трения перикарда («похоронный звон уремика»), тахикардия, гипертензия
– олигурия или анурия
– ОАК: анемия, лейкоцитоз, ускоренная СОЭ (иногда до 50-70 мм/ч)
– ОАМ: гипоизостенурия, протеинурия, цилиндрурия; проба Реберга-Тареева: СКФ ниже 10 мл/мин
– БАК: мочевина обычно выше 30 ммоль/л, креатинин выше 1 000 ммоль/л, натрий выше 150 ммоль/л, декомпенсированный метаболический ацидоз, осмолярность плазмы выше 330 мосм/л, осмолярность мочи ниже 500 мосм/л
– УЗИ органов забрюшинного пространства: почки уменьшены в размерах, плотные
Неотложная помощь при уремической коме:
1. Уменьшение интоксикации: промывание желудка и кишечника 4% р-ром гидрокарбоната натрия, капельные щелочные клизмы
2. Коррекция водно-электролитных нарушений: в/в инфузии 5% р-ра глюкозы и изотонического р-ра хлористого натрия (до 2-3 л), при наличии отеков и анурии количество вводимой жидкости уменьшается, назначается лазикс 40-200 мг и более; для коррекции ацидоза – в/в 200 мл 4% р-р гидрокарбоната натрия, при гиперкалиемии – в/в капельно 30 мл 10% р-р глюконата кальция или хлорида кальция, 200-300 мл 40% р-ра глюкозы с добавлением 40-80 ЕД инсулина
3. Коррекция повышенного АД: 1-2 мл 5% р-ра пентамина в 100-150 физиологического раствора в/в капельно, 10 мл 2,4% р-ра эуфиллина в/в струйно, 4-5 мл 1% р-ра дибазола в/в струйно (сернокислая магнезия при уремической коме противопоказана из-за высокого уровня сульфатов в крови)
4. Симптоматическая терапия: при судорожном синдроме – седуксен/ реланиум / диазепам в/м, в случае развития фибринозного перикардита – преднизолон 20-30 мг/сут внутрь
5. Единственный способ продлить жизнь больного в стадии уремической комы – программный гемодиализ.
КЛИНИЧЕСКАЯ АЛЛЕРГОЛОГИЯ И ИММУНОЛОГИЯ
Оказание неотложной помощи при уремической коме
Финальным этапом развития болезней почек станет уремическая кома. Опасное состояние является логическим продолжением пиелонефрита, поликистоза, гломерулонефрита и других патологий, развитие которых вызвано изменениями в ткани паренхим почек. Уремическая кома требует неотложной помощи, так как ее наступление характеризуется отравлением организма продуктами обмена азота. Полная интоксикация вызвана невозможностью вывода азотистых шлаков, так как функциональные возможности почек резко ограничиваются.

Специфика клинических проявлений у детей и взрослых
Этиология и патогенез критического для жизни состояния кроются в почечной недостаточности, которой соответствует клиника заболевания. Классификация и диагностика также проводится согласно этому определяющему фактору. При этом симптоматические проявления начинаются задолго до коматозного состояния: пациенты отмечают их от 3 до 9 месяцев.
Проявления патологии начинаются с диуреза. Так называют состояние, при котором моча имеет чрезмерно низкую плотность. Учащается мочеиспускание ночью, так как почки не в состоянии концентрировать биологическую жидкость во время сна. Главная особенность болезни состоит в том, что обильно выделяемая моча не выводит продукты жизнедеятельности человека. Поэтому в крови постепенно нарастает уровень азота. Такое положение дел приводит к азотемии.
Параллельно из-за нарушений белкового обмена кровь и ткани концентрируют в себе другие продукты обмена жизни, ведь почки не справляются со своими обязанностями. В организме нарастает кислотность. Она вместе с азотемией «обеспечивает» сильнейшую интоксикацию организма.
При почечной недостаточности клиническая картина нарастает постепенно, проходя соответствующие этапы. Чем меньше у почек «возможности выполнять свои обязанности», тем меньше у больного выделяется мочи. Начинается олигурия.
Основные клинические проявления связаны с поражением нервной системы. Поэтому их диагностика основывается на таких признаках:
- Слабость;
- Быстрая утомляемость;
- Отсутствие концентрации;
- Головные боли, сопровождаемые ощущением тяжести;
- Изменяется сетчатка глаза, поэтому быстро ухудшается качество зрения;
- Снижение качества памяти;
- Постоянная апатия;
- Безразличие к происходящему.
В детском возрасте нарастание симптомов также постепенное. Однако малышам сложнее перенести воздействие азотистой интоксикации. Нарастание коматозного состояния приводит к появлению галлюцинаций. Ребенок возбужден и чрезмерно активен. Возбужденное состояние сменяется потерей сознания.
Перед тем, как впасть в кому, ребенок испытывает такие признаки нарушенного состояния почек:
- Вялость и апатия;
- Раздражительность;
- Отсутствие аппетита;
- Нарастающая головная боль;
- Постоянная тошнота, сопровождающаяся рвотой;
- Рвота начинается перед едой;
- Рвотные массы содержат примеси крови;
- Жидкий стул;
- Обезвоживание, которое приводит к сухости кожи;
- Начинается кожный зуд;
- Повышенная кровоточивость;
- Появление язв и некрозов;
- Возможна анемия.
Болезни органов «очищения» (печени и почек) всегда обладают характерным запахом изо рта. При почечной недостаточности больного «сопровождает» стойкий запах ацетона.

Причины и следствие патологии
Главный провокатор уремической комы – недостаточная функциональность в хронической или острой обструктивной форме. Из-за болезни моча плохо фильтруется в почках. Поэтому неочищенные органические соединения накапливаются в тканях, превращаясь в яды и токсины, отравляющие организм. Мочевина и креатин проникают в клетки мозга, мешая его естественному функционированию. У пациента нарушается ясность мышления, кровообращения и работы органов дыхания.
Причины патологии разнообразны. К ним приводят инфекционные болезни мочеполовой системы, которые отрицательно влияют на работу почек. Перечислим главные факторы, которые вызывают опасную патологию:
- Воспалительный процесс, вызванный бактериальными возбудителями (пиелонефрит);
- Утрата функциональности почечных клубочков (гломерулонефрит);
- Регулярное употребление в больших количествах алкоголя и алкогольных суррогатов;
- Сосудистое кровотечение (геморрагия);
- Анафилактический шок;
- Дегидратация;
- Отравление, вызванное едой, лекарствами или ядами.
Тяжелое коматозное состояние также вызывает киста и другие образования в почках. Мочекаменная болезнь, аденома простаты тоже провоцируют нарушение оттока мочи. После застоя в мочевом пузыре моча попадает в почки и остается там, разрушая канальцы органа. Такие нарушения вызывают «выливание» мочи в кровь. Это опасное состояние наблюдается редко, так как при почечной колике, которая предшествует приступу, больной обязательно обращается в больницу. Врачи, изучив симптомы, проведут диагностику. Выявив причину патологии и сопутствующие болезни, будет назначено объективное лечение.
Специфика симптоматики
Симптомы патологии проявляются параллельно с разрушением ткани почек. Они появляются, постепенно нарастая, дополняя друг друга. К их числу относят такие признаки:
- Слабость;
- Полное отсутствие желания принимать пищу;
- Мизерное выделение мочи;
- Отечность;
- Тошнота, рвота и диарея;
- Боли в сердце;
- Тахикардия;
- Одышка;
- Гипертензия;
- Галлюцинации и бред;
- Ацидоз;
- Кровоизлияние (в кожу, слизистые, мозг).
Чем больше повреждение тканей почек, тем ярче признаки. Проявления и варианты течения уремической комы могут отличаться. Дифференциальная диагностика и лечение проводится, исходя из следующих категорий:
- Возможность открывать глаза;
- Речевая реакция;
- Двигательные возможности.
Клиника, диагностика и неотложная помощь разнятся в зависимости от вида уремической комы. Особенности состояний представлены в таблице.
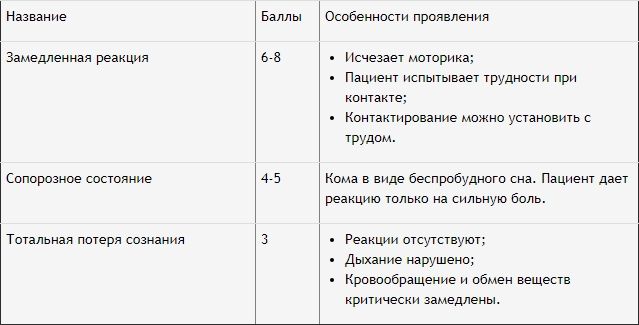
Данные клинические варианты определяет единая диагностика, однако принципы лечения для них будут разными. В любом случае при уремической коме показана неотложная помощь. Иначе в результате отека мозга, повлекшего сердечную и легочную недостаточность, человек погибнет.
Осложнения
Главные осложнения после коматозного состояния – нарушения нервной системы. Принципы их устранения зависят от вида комы и ее длительности. Пациенты страдают от таких изменений:
- Изменение мышления;
- Нарушение памяти;
- Расстройство сознания;
- Изменение характера.
Чтобы исключить подобные нарушения, при первых же проявлениях коматозного состояния нужно обращаться за медицинской помощью. Неотложную помощь и лечение при уремической коме проводят в условиях реанимационного отделения.

Действия неотложного характера
При подозрении на развитие прекоматозного или коматозного состояния требуется немедленная госпитализация больного в отделение интенсивной терапии. Оно должно быть оснащено аппаратом искусственной почки, чтобы в случае необходимости провести хронический гемодиализ.
До того, как пациента доставят в больницу, нужно давать ему много питья. Хорошо подойдет для этого случая минеральная вода, содержащая щелочь. На голову пострадавшего приложите холодный компресс.
Неотложная помощь при уремической коме предусматривает следующий алгоритм действий:
- Промыть кишечник и желудок с использованием пищевой соды;
- Использовать слабительные средства;
- При гипонатриемии ввести раствор натрия хлорида внутримышечно;
- При гипернатриемии использовать спиронолактон;
- С помощью внутривенного введения Трисамина устранить ацидоз.
- Растворы глюкозы и натрия гидрокарбоната назначить при регидратации;
- Анаболические гормоны назначить для нормализации белкового обмена;
- Инфекционные поражения устранить с помощью антибиотиков;
- Стабилизировать показатели артериального давления;
- Снять судорожный синдром.
Если консервативное лечение оказалось безрезультатным или поражение органа слишком большое, используют пересадку почки.
Особенности диагностики
Методы исследования патологии зависят от стадии ее развития. Чаще всего доктор использует данные анамнеза. В случае их отсутствия и для подтверждения диагноза назначаются такие лабораторные исследования:
- Анализ крови общий;
- Общий анализ мочи;
- Бактериальный посев крови, мочи, кала.
Обязательным диагностическим мероприятием является УЗИ брюшины. Во время аппаратной диагностики определяется размеры и структура почек.
Особенности лечения и профилактических мероприятий
Лечение, реабилитация и профилактика патологического состояния – главные составляющие хорошего качества жизни после перенесенной уремической комы.
Используют 2 направления лечебных мероприятий: консервативное и аппаратное. Их особенности представлены в таблице.

Чтобы укрепить здоровье, а также в качестве профилактики осложнений, в период лечения и реабилитации назначают специальную диету. Она предусматривает полный отказ от блюд, содержащих белок и строгий контроль выпиваемой жидкости. Показан размеренный режим дня. В начале лечения важно соблюдать постельный режим и полный покой.
Возможности современной медицины позволяют продлить и улучшить качество жизни больных, которые перенесли уремическую кому. Успешная реабилитация наблюдается у 90% пациентов. Легче всего лечение и восстановление после него пройдет у людей, которые вовремя выявили патологию, обратившись за медицинской помощью.
Экстренная медицина




Этиология и патогенез уремической комы
Уремическая кома — это заключительный этап хронической недостаточности почек (ХНП), ее крайняя стадия. Наиболее частые причины ХНП: хронический гломерулонефрит к пиелонефрит, поликистоз почек, диабетический гломерулосклероз, амилоидоз. Реже ХНП обусловлена коллагеновыми нефропатиями, гипертонической болезнью, наследственными и эндемическими нефропатиями, опухолями почек и мочевыводящих путей, гидронефрозом и другими причинами. Несмотря на многообразие этиологических факторов, морфологический субстрат, лежащий в основе выраженной ХНП, сходен. Это фибропластический процесс, приводящий к уменьшению числа действующих нефронов, количество которых в терминальной стадии недостаточности почек падает до 10 % и ниже по сравнению с нормой. В связи с этим конечные продукты метаболизма не полностью удаляются почками и все в большем количестве накапливаются в крови. В настоящее время известно свыше 200 веществ, накапливающихся в повышенном количестве в различных биологических жидкостях организма при уремии, но до сих пор нельзя еще точно сказать, какие из них следует отнести к «уремическому яду». В разное время эта роль поочередно отводилась мочевине, мочевой кислоте, креатинину, полипептидам, метилгуанидину, гуанидинсукциновой кислоте и другим соединениям. В настоящее время считают, что токсическим эффектом по отношению к нервной ткани обладают «средние» молекулы с молекулярной массой 300—1500 Дальтон. К ним относятся, главным образом, простые и комплексные пептиды, а также полианионы, нуклеотиды, витамины. «Средние» молекулы тормозят утилизацию глюкозы, кроветворение, фагоцитарную активность лейкоцитов. Однако было бы неправильно сводить патогенез уремической интоксикации только к действию «средних» молекул. Большое значение имеют гипертензия, ацидотические сдвиги, нарушение электролитного баланса, а также, по-видимому, и некоторые другие факторы.
Клиника уремической комы
Развитию уремической комы в течение длительного времени (нескольких лет, реже месяцев) предшествует ХНП. Начальные проявления недостаточности выражены нерезко и часто правильно расцениваются лишь ретроспективно. Отмечаются повышенная утомляемость, небольшая полиурия. Клинические проявления в этот период обусловлены характером основного заболевания. Прекоматозное состояние возникает на фоне уремической энцефалопатии и поражения других органов и систем (в первую очередь сердечно-сосудистой). В развитии уремической энцефалопатии основную роль играет нарушение окислительно-восстановительных процессов в ткани мозга, обусловленное кислородным голоданием, снижением потребления глюкозы и повышением проницаемости сосудов. Важное значение имеют также скорость развития гиперазотемии (изменения центральной нервной системы наблюдаются чаще и выражены больше при быстром ее развитии), уровень артериального давления, частота церебральных сосудистых кризов, степень выраженности ацидоза, электролитных нарушений (особое значение имеют концентрация и соотношение отдельных электролитов в спинномозговой жидкости, которые не всегда совпадают с соответствующими показателями в крови). Симптомы уремической энцефалопатии неспецифичны. Чаще всего больные жалуются на головную боль, ухудшение зрения, повышенную утомляемость и депрессию, сонливость (но сон не освежает), иногда чередующиеся с возбуждением и даже эйфорией. Иногда появляются психозы с галлюцинациями, депрессией, а позднее с нарушением сознания той или иной степени (по делириозному или делириозно-аментивному типу). Расстройству сознания в 15 % случаев предшествуют или сопровождают их судорожные припадки, являющиеся показателем тяжести состояния. Клинические проявления припадков такие же, как во время приступов почечной эклампсии. Так же, как и последние, они обусловлены в основном артериальной гипертензией, наблюдаемой почти у всех больных в поздней стадии ХНП. Кроме того, важную роль играют метаболический ацидоз, гипергидратация (отек мозга), гиперкалиемия, а также состояние судорожной готовности (генетически обусловленное или возникшее в результате травм черепа, нейроинфекции, алкоголизма). Изменения электроэнцефалограммы неспецифичны, сходны с наблюдаемыми при печеночной коме и гипергидратации (снижение амплитуды колебаний альфа-ритма, появление заостренных и иикообразных волн, активизация бета-волн при наличии асимметричных тета-волн). Выраженность этих изменений не коррелирует со степенью гиперазотемии, но все же значительные изменения ЭЭГ наблюдаются в терминальной фазе заболевания и являются признаком наступления прекомы или комы (особенно если они возникают внезапно на фоне медленно прогрессирующей хронической недостаточности почек). Апатия и сонливость, спутанность сознания постепенно усиливаются, сменяясь временами возбуждением с неправильным поведением, а иногда и галлюцинациями. В конце концов наступает коматозное состояние. Оно может наступить и внезапно на фоне умеренно выраженной энцефалопатии при беременности, оперативных вмешательствах, травмах, присоединении интеркурентных заболеваний, развитии недостаточности кровообращения, большой потере калия при рвоте и поносе, резком нарушении диеты и режима, обострении основного заболевания (гломеруло- или пиелонефрита, коллагеновой нефропатии и т. д.).
Кроме поражения нервной системы, в прекоматозном и коматозном состоянии наблюдаются также проявления недостаточности функции других органов и систем организма. У 90 % больных уремией в терминальной стадии повышается артериальное давление. Относительно часто наблюдаются также недостаточность кровообращения (преимущественно левожелудочковая), перикардит, дыхание Чейна—Стокса или Куссмауля, анемия, явления геморрагического диатеза, гастрит, энтероколит (часто эрозивный и даже язвенный).
В последние годы участились случаи уремической остеопатии и полинейропатии. Полного паралеллизма между степенью выраженности поражения нервной системы и концентрацией мочевины, креатинина и остаточного азота в крови нет, но все же в прекоматозном и коматозном состоянии она значительно повышена. Нередко также наблюдаются гиперкалиемия, гипермагниемия, гиперфосфатемия, гипокальциемия, гипонатриемия, ацидоз.
Диагностика и дифференциальная диагностика уремической комы
Если в анамнезе есть указания на заболевание, приводящее к хронической почечной недостаточности, а тем более если больной наблюдался врачом по поводу этой недостаточности, то диагноз уремической комы или прекоматозного состояния трудностей не представляет. Они возникают в случаях, когда в анамнезе отсутствуют указания на заболевания почек (часто при первично-хроническом гломерулонефрите или пиелонефрите, поликистозе) и почечная недостаточность является первым проявлением заболевания. Но и в этих случаях прекоматозное или коматозное состояние редко является дебютом заболевания, ему предшествуют другие клинические проявления почечной недостаточности, которая прогрессирует сравнительно медленно. Все же отдельные больные уремией без «почечного анамнеза» впервые попадают к врачу в прекоматозном или даже в коматозном состоянии. Тогда приходится дифференцировать уремическую кому и комы другой этиологии. Признаки уремической комы: характерный цвет кожи, аммиачный запах изо рта, гипертензия, перикардит, изменения глазного дна, изменения в моче. В затруднительных случаях важное значение имеет биохимическое исследование крови (повышение уровня мочевины, креатинина, остаточного азота), снижение клубочковой фильтрации. Правда, подобные сдвиги возможны при острой почечной недостаточности, но в таком случае должны быть соответствующие причины (переливание несовместимой крови, сепсис, интоксикация и др.), сравнительно медленное развитие азотемии, отсутствие олигоанурии, гнпертензия.
Может также возникнуть мысль о гипохлоремической коме, развивающейся при больших потерях хлоридов (частые рвоты, профузные поносы, злоупотребление мочегонными и др.). Но при последней рвота, понос появляются задолго до развития неврологических нарушений, изменения в моче отсутствуют или выражены очень нерезко, количество хлоридов в крови резко снижено, наблюдается алкалоз.
Установление причины, которая привела к развитию уремической комы, имеет значение в основном в случае ретенционной уремии в результате нарушения оттока мочи при аденоме или раке мочевого пузыря, сдавлении обоих мочеточников опухолью или закупорке их камнями. В этих случаях восстановление нормального тока мочи быстро выводит больного из прекоматозного состояния. Диагностика ретенционной уремии основывается на данных анамнеза и тщательного анализа медицинской документации, а в случае их недостаточности необходимо урологическое исследование в урологическом или в реанимационном отделении (в зависимости от тяжести состояния больного).
Лечение уремической комы
Больных, находящихся в прекоматозном или коматозном состоянии, необходимо госпитализировать в специализированные нефрологические отделения, оснащенные аппаратом «искусственная почка», для хронического гемодиализа. Там проводят дезинтоксикационную терапию: внутривенно капельно вводят неокомпенсан или гемодез по 300—400 мл 2—3 раза в неделю, 75—150 мл 20—40 % раствора глюкозы с инсулином (из расчета 5 ЕД на 20 г глюкозы) 2 раза в день, а также при наличии дегидратации 500—1000 мл 5—10 % раствора глюкозы подкожно. Кроме того, применяют в больших дозах лазикс (от 0,4 до 2 г в сутки внутривенно капельно со скоростью не более 0,25 г/ч). Под их влиянием повышается диурез, снижается артериальное давление, увеличивается клубочковая фильтрация и выделение с мочой К+, №+, мочевины. Однако у некоторых больных отмечается рефрактерность к действию производных антраниловой и этакриновой кислот, других мочегонных. Экскреторная функция почек повышается также под влиянием внутривенных инфузий изотонического или гипертонического (2,5 %) раствора натрия хлорида по 500 мл внутривенно капельно. Однако при высоком артериальном давлении и гипергидратации введение этих растворов противопоказано. Даже при начальных признаках недостаточности кровообращения показано введение 0,5 мл 0,06 % раствора кор-гликона или 0,25 мл 0,05 % раствора строфантина внутривенно капельно (сердечные гликозиды при выраженной недостаточности почек вводят в половинной дозе, интервалы между их введением удлиняются). Необходима также коррекция нарушений гомеостаза. При гипокалиемии внутривенно вводят 100—150 мл 1 % раствора калия хлорида, при гипокальциемии — по 20—30 мл 10 % раствора кальция хлорида или кальция глюконата 2—4 раза в сутки, при гиперкалиемии — внутривенно 40% раствор глюкозы и инсулин подкожно (содержание калия нужно определять не только в плазме, но и в эритроцитах). При выраженном ацидотическом сдвиге показана внутривенная инфузия 200—400 мл 3 % раствора натрия бикарбоната или 100—200 мл 10 % раствора натрия лактата (при выраженной левожелудочковой недостаточности их введение противопоказано). Важное значение имеют гипотензивные средства (4—8 мл 1 % или 0,5 % раствора дибазола внутримышечно или внутривенно и 1—2 мл 0,25 % раствора рауседила внутримышечно); в дальнейшем назначают внутрь резерпин, клофелин (гемитон), метилдофу (допегит).
Показаны также обильные промывания желудка и кишок 3—4 % раствором натрия гидрокарбоната. Если консервативное лечение эффекта не дает, применяют гемодиализ или перитонеальный диализ.
После выведения из комы больных ретенционной уремией перево-. дят в урологическое отделение. При уремии другой этиологии продолжают лечение хроническим диализом или перитонеальный диализом (в части случаев для подготовки к пересадке почки), при значительном улучшении переводят на низкобелковую диету (типа диеты Джиова-нетти).
Прогноз при уремической коме раньше был абсолютно неблагоприятный. После введения методов внепочечного очищения (перитонеальный диализ, гемодиализ, гемосорбция) он значительно улучшился. Он лучше, если эти методы лечения применяются уже при начальных клинических проявлениях прекоматозного состояния, и хуже при уже развившейся коме. Отягощают прогноз также интеркурентные заболевания, кровотечения. Особенную опасность представляют кровоизлияния в мозг, желудочно-кишечные кровотечения, пневмония. При ретенционной уремии прогноз существенно зависит от возможности устранения препятствия к оттоку мочи.
Профилактика уремической комы
Прежде всего, необходимы своевременное выявление, диспансеризация и тщательное лечение заболеваний, чаще всего приводящих к развитию недостаточности почек (хронический гломерулонефрит, пиелонефрит, поликистоз, диабет и др.). Если недостаточность уже развилась, то необходимо всех больных как можно раньше брать на диспансерный учет и проводить им систематическое лечение. Нужно оберегать их от интеркурентных инфекций, по возможности избегать оперативных вмешательств, бороться с недостаточностью кровообращения, кровотечениями. Женщины, страдающие даже начальными степенями почечной недостаточности, не должны рожать. Необходимо плановое, систематическое консервативное лечение очагов хронической инфекции (тонзиллита, гранулирующего периаденита и др.). Вопрос об оперативной санации решается в каждом конкретном случае индивидуально. Она может производиться лишь при начальных степенях почечной недостаточности.
В связи с тем, что антибиотики выводятся преимущественно почками, доза их по мере прогрессирования почечной недостаточности снижается, причем следует избегать нефротоксичных и ототоксичных антибиотиков (стрептомицин, канамицин, неомицин, тетрациклины, гентамицин и др.), а также сульфаниламидов. Кроме того, нужно воздерживаться от систематического применения опиатов, барбитуратов, аминазина, магния сульфата как из-за замедления выделения их почками при ХНП, так и из-за того, что на фоне уремической интоксикации действие этих веществ на центральную нервную систему более выражено, и поэтому они могут ускорить наступление уремической комы.
Неотложные состояния в клинике внутренних болезней. Грицюк А.И., 1985 г.
Уремическая кома
Что такое уремическая кома?
Уремическая кома (уремия) или мочекровие развивается вследствие эндогенной (внутренней) интоксикации организма, вызванной тяжелой острой или хронической недостаточностью функции почек.
Причины уремической комы
В большинстве случаев уремическая кома является следствием хронических форм гломерулонефрита или пиелонефрита. В организме в избытке образуются токсические продукты обмена, из-за чего резко снижается количество выделяемой суточной мочи и развивается кома.
К внепочечным причинам развития уремической комы относят: отравления лекарственными препаратами (сульфаниламидный ряд, салицилаты, антибиотики), отравления промышленными ядами (метиловый спирт, дихлорэтан, этиленгликоль), шоковые состояния, неукротимые понос и рвота, переливание несовместимой крови.
При патологических состояниях организма происходит нарушение в системе кровообращения почек, вследствие чего развивается олигурия (количество выделяемой мочи около 500 мл в сутки), а затем анурия (количество мочи до 100 мл в сутки). Постепенно растет концентрация мочевины, креатинина и мочевой кислоты, что приводит к появлению симптомов уремии. Из-за нарушения кислотно-щелочного баланса развивается метаболический ацидоз (состояние, при котором в организме содержится слишком много кислых продуктов).
Симптомы уремической комы
Клиническая картина уремической комы развивается постепенно, медленно. Для нее характерен выраженный астенический синдром: апатия, нарастающая общая слабость, повышенная утомляемость, головная боль, сонливость днем и нарушение сна ночью.
Диспепсический синдром проявляется потерей аппетита, часто до анорексии (отказа от еды). У больного отмечается сухость и привкус горечи во рту, ощущается запах аммиака изо рта, усиливается жажда. Часто присоединяются стоматит, гастрит, энтероколит.
Больные с нарастающей уремической комой имеют характерный внешний вид – лицо выглядит одутловатым, кожные покровы бледные, сухие на ощупь, видны следы расчесов из-за нестерпимого зуда. Иногда на коже можно наблюдать отложение кристаллов мочевой кислоты, похожих на пудру. Видны гематомы и кровоизлияния, пастозность (бледность и снижение эластичности кожи лица на фоне небольшого отека), отеки в поясничной области и области нижних конечностей.
Геморрагический синдром проявляется маточными, носовыми, желудочно-кишечными кровотечениями. Со стороны системы дыхания наблюдается его расстройство, больного беспокоит приступообразная одышка. Кровяное давление падает, особенно диастолическое.
Нарастание интоксикации приводит к тяжелой патологии со стороны центральной нервной системы. У больного снижается реакция, он впадает в состояние ступора, что завершается комой. При этом могут наблюдаться периоды внезапного психомоторного возбуждения, сопровождающиеся бредом и галлюцинациями. При нарастании коматозного состояния допустимы непроизвольные подергивания отдельных групп мышц, зрачки суживаются, повышаются сухожильные рефлексы.
Патогенез уремической комы
Первый важный патогенетический и диагностический признак начала уремической комы – азотемия. При этом состоянии остаточный азот, мочевина и креатинин всегда повышены, их показатели определяют степень выраженности почечной недостаточности.
Азотемия вызывает такие клинические проявления, как расстройства пищеварительной системы, энцефалопатия, перикардит, анемия, кожные симптомы.
Второй важнейший патогенетический признак – это сдвиг водно-электролитного баланса. На ранних стадиях происходит нарушение способности почек концентрировать мочу, что проявляется полиурией. При терминальной стадии почечной недостаточности развивается олигурия, затем анурия.
Прогрессирование заболевания приводит к тому, что почки утрачивают способность удерживать натрий и это ведет к солевому истощению организма – гипонатриемии. Клинически это проявляется слабостью, снижением артериального давления, тургора кожи, учащением пульса, сгущением крови.
На ранних полиурических стадиях развития уремии наблюдается гипокалиемия, которая выражается снижением мышечного тонуса, одышкой, нередко судорогами.
При терминальной стадии развивается гиперкалиемия, характеризующаяся понижением артериального давления, сердечного ритма, тошнотой, рвотой, болями в ротовой полости и животе. Гипокальциемия и гиперфосфатемия являются причинами парестезий, судорог, рвоты, болей в костях, развития остеопороза.
Третье важнейшее звено в развитии уремии – нарушение кислотного состояния крови и тканевой жидкости. При этом развивается метаболический ацидоз, сопровождающийся одышкой и гипервентиляцией.

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность – “Лечебное дело” в 1991 году, в 1993 году “Профессиональные болезни”, в 1996 году “Терапия”.


![Симптомы этиология патогенез уремическая комы. Оказание неотложной помощи при уремической комеДругие][](https://mymets.ru/wp-content/cache/thumb/72/100dd5e25528d72_320x200.jpg)