Хроническая эмпиема плевры код по мкб 10. Эмпиема плевры
Эмпиема плевры у взрослых
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2015

27-я международная выставка “Здравоохранение”
13-15 мая, Алматы, Атакент
Получить бесплатный билет

Выставка “Здравоохранение”
13-15 мая, Алматы, Атакент
Получить бесплатный билет
Общая информация
Краткое описание
Название протокола: Эмпиема плевры у взрослых
Эмпиема плевры (гнойный плеврит) – ограниченное или диффузное воспаление висцерального или париетального листков плевры, протекающее с накоплением гнойного экссудата в плевральной (физиологической, анатомической) полости и сопровождающееся признаками гнойной интоксикации, выраженной гипертермией и, нередко, дыхательной недостаточностью.
Хроническая эмпиема плевры – гнойно-деструктивный процесс в остаточной плевральной полости с грубыми и стойкими морфологическими изменениями, характеризующийся длительным течением с периодическими обострениями.
Код протокола:
Код по МКБ 10:
J86.0 – Пиоторакс с фистулой
J86.9 – Пиоторакс без фистулы
Сокращения, используемые в протоколе:
АЛТ – аланинаминотрансфераза
АСТ – аспартатаминотрансфераза
АЧТВ – активированное частичное тромбопластиновое время
ВИЧ – вирус иммунодефицита человека
K – калий
Na – натрий
Ca – кальций
ДН – дыхательная недостаточность
ИТШ – инфекционно-токсический шок
ИФА – иммуноферментный анализ
КТ – компьютерная томография
МНО – международное нормализованное отношение
МРТ – магнитно-резонансная томография
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ОЭП – острая эмпиема плевры
ТТ – торакотомия
ТС – торакоскопия
СОЭ скорость оседания эритроцитов
УЗИ – ультразвуковое исследование
ФБС – фибробронхоскопия
ФЭГДС – фиброэзофагогастродуоденоскопия
ХЭП – хроническая эмпиема плевры
ЭКГ – электрокардиография
ЭП – эмпиема плевры
ЭФФГС – эндоскопическая эзофагогастроскопия
ЭхоКГ – Эхокардиография
Дата разработки протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: торакальные хирурги, общие хирурги, терапевты, инфекционисты, пульмонологи, анестезиологи-реаниматологи, врачи и фельдшеры скорой медицинской помощи, врачи общей практики.

– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID

– Профессиональные медицинские справочники
– Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
1. Клиническая классификация:
Существуют несколько классификаций эмпиемы плевры [10].
*К контактным относят:
− эмпиемы вследствие прорыва гнойников средостения;
**К симпатическим:
– эмпиемы при поддиафрагмальных абсцессах
При ограниченной эмпиеме в процесс вовлекается одна стенка плевральной полости, при распространенной ( диффузной) эмпиеме в процессе участвуют две и более стенки плевральной полости, при тотальной эмпиеме вся плевральная полость охвачена патологическим процессом – от диафрагмы до купола плевры.
· По степени сдавления легкого различают три степени коллапса легкого:
Клиническая картина
Cимптомы, течение
Диагностические критерии:
Жалобы и анамнез: как правило ЭП наслаивается на клинические проявления того первичного заболевания (пневмония, абсцесс легкого, плеврит), осложнением которого она явилась.
Жалобы:
· сильная, колющая боль в боку (локализация боли зависит от анатомических особенностей расположения патологического (гнойного) экссудата и формирования спаечного (фиброзных тяжей) процесса (наддиафрагмальное, междолевое, рёберно-медиастинальное и т.д.), усиливающаяся при дыхании и кашле;
· исхудание;
· потеря аппетита;
· слабость;
· частый сухой, навязчивый, мучительный кашель, в некоторых же случаях (при наличии бронхоплеврального свища) отмечается выделение мокроты или гноя;
· рецидивирующая лихорадка;
· симптомы выраженной интоксикации: сухой кашель, температура тела 39-40 0 , тахикардия;
· частое, неполное (поверхностное) дыхание;
· одышка;
· гнойные выделения из свища грудной стенки (если такой имеется);
· рвота при длительной и нарастающей интоксикации.
Анамнез:
В анамнезе у больных имеется указание на перенесённый острый экссудативный плеврит. В одних случаях плеврит был «излечен» консервативным путём, в других была произведена одна из принятых операций, после которой остался незаживающий свищ грудной стенки, выделяющий небольшое количество гноя.
При подозрении на ЭП заболевание начинается с сильных колющих болей в той или иной половине грудной клетки, усиливающихся при дыхании и кашле(уровень доказательств – III, сила рекомендации – А) [2].
Физикальное обследование:
· западение грудной клетки, сужение межреберий, кифосколиоз, ограничение дыхательной экскурсии соответствующей половины груди;
· перкуторно определяется притупление, дыхательные шумы резко ослаблены или не проводятся;
· утолщение ногтевых фаланг пальцев рук (при длительном, вялотекущем процессе);
· увеличение печени и селезёнки;
· кожа и подкожные слои мягких тканей могут быть гиперемированы, отмечается отек и местная болезненность;
· вынужденное положение из-за боли и одышки;
· при длительном и запущенном процессе могут наблюдаться симптомы мозговой интоксикации: психические расстройства, головные боли, возбудимость;
· при длительной и нарастающей интоксикации возникает цианоз, ДН, шоковое состояние;
· спирография – помогает оценить дыхательные возможности, степень нарушения дыхания, кровоснабжения, печёночной и почечной недостаточности.
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· ОАК;
· ОАМ;
· биохимический анализ крови (общий белок, мочевина, креатинин, билирубин общий, АЛТ, АСТ, глюкоза);
· пункция плевральной полости с целью эвакуации содержимого;
· клинический и цитологический анализ пунктата;
· УЗИ плевральных полостей (УД-В);
· ЭКГ для исключения сердечной патологии;
· обзорная рентгенография органов грудной клетки (УД-В);
· контрастная рентгенография (рентгеноскопия) пищевода и желудка с барием (в положении стоя);
· ЭФФГС (УД-В).
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· КТ органов грудной клетки;
· УЗИ брюшной полости.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования, не проведённые на амбулаторном уровне):
· ОАК;
· ОАМ;
· биохимический анализ крови (общий белок, альбумин, мочевина, креатинин, билирубин, АЛТ, АСТ, глюкоза, K, Na, Ca);
· коагулология (АЧТВ, ПВ, ПТИ, МНО, фибриноген А, фибриноген Б, время свертываемости крови);
· пункция плевральной полости с целью эвакуации содержимого;
· клинический и цитологический анализ пунктата;
· посев пунктата для определения флоры;
· микробиологическое исследование мокроты (или мазок из зева);
· определение чувствительности к антибиотикам;
· определение группы крови по системе АВ0;
· определение резус-фактора крови;
· анализ крови на ВИЧ;
· анализ крови на сифилис;
· определение HBsAgв сыворотке крови;
· определение суммарных антител к вирусу гепатита С (HCV) в сыворотке крови;
· ЭКГ;
· бронхоскопия;
· фистулография;
· ТС;
· обзорная рентгенография органов грудной клетки в двух проекциях (УД-В);
· спирография с целью оценки дыхательных возможностей.
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведённые на амбулаторном уровне):
· КТ органов грудной клетки с целью уиочнения распространённости процесса, связи с окружающими органами и внешней средой, ограниченность (степень рекомендации – А) [2];
· диагностическаяТС в случаях коллапса или ателектаза легкого с нарастанием дыхательной недостаточности, а также для дренирования плевральной полости, введения антиабктериальных препаратов, закрытия свища;
· УЗИ органов брюшной полости и малого таза (в случаях наличия свободной жидкости в малом тазу, выпота, изменения картины при полисерозитах);
· УЗИ плевральных полостей (УД-В);
· ЭФГДС при наличии трахеопищеводного или плевро-гастрального свища (УД-В);
· обзорная рентгенография органов брюшной полости (для исключения свободного газа и патологического выпота в брюшной полости и малом тазу);
· ЭКГ;
· ЭхоКГ (учитывая локализацию поражения и исключения патологического выпота в медиастинальное пространство и выявления перикардиально-плеврального свища);
· МРТ органов брюшной полости (в случаях наличия свища между плевральной и брюшной полостью или полым органом брюшной полости, а также при подозрении на перитонит).
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Инструментальные исследования:
· обзорная рентгенография органов грудной клетки: при просвечивании отжатое легкое на больной стороне с утолщенной поверхностью, полость, заполненная воздухом, с горизонтальным уровнем жидкости на дне. При хронической осумкованной эмпиеме плевры без свища отмечается наличие гомогенного интенсивного пристеночного затемнения с четкими плотными краями;
· при фистулографии определяются границы, положение полости, наличие свища, проводится анализ локализации полости и решение дальнейшей тактики;
· КТ органов грудной клетки: наличие поджатого легкого, жидкости (разной плотности) и воздуха в плевральной полости, смещение органов средостения в здоровую сторону, а также наличие тяжей, швартов и перемычек с ячеистой структурой позволяет с точностью определить локализацию, уровень поражения и степень дыхательной недостаточности у больного, а также дает возможность определить уровень и объём планируемого оперативного вмешательства;
· при бронхографии определяется локализация патологического процесса, связь с окружающими тканями и полостями, оценивается состояние бронхиального дерева;
· плевральная пункция в 7-8 межреберье по средней лопаточной линии по верхушечному краю нижележащего ребра позволяет оценить характер содержимого полости поражения;
· бронхоскопия позволяет определить точную локализацию скопления гноя, провести санацию полости и биопсию участка поражения;
· ТС помогает оценить полость эмпиемы, характер плевральных сращений, выявить устье плевробронхиального свища и прицельно установить дренаж.
Показания для консультации специалистов:
· Консультация пульмонолога: в целях определения степени ДН, функциональных возможностей легких, а также проведения предоперационной антибактериальной терапии.
· Консультация анестезиолога-реаниматолога: для решения вопроса об оперативном лечении, предоперационной подготовки, выбора метода анестезии.
· Консультация кардиолога: для исключения поражения медиастинума, исключения наличия свища и противопоказаний к проведению операции или назначения кардиотрофических и стимулирующих препаратов при выборе консервативного метода лечения.
· Консультация абдоминального хирурга: при наличии свищевого хода в полость органов брюшного пространства или саму полость, для проведения параллельной консервативной терапии или санации брюшной полости.
· Консультация клинического фармаколога: с целью подбора адекватной терапии антибактериальными и поддерживающими, сопроводительными препаратами до, во время и после операции и на протяжении всего лечения.
· Консультация терапевта: при наличии соответствующей сопутствующей патологии.
Эмпиема плевры ( Гнойный плеврит , Пиоторакс )
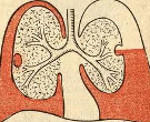
Эмпиема плевры – это воспаление плевральных листков, сопровождающееся образованием гнойного экссудата в плевральной полости. Эмпиема плевры протекает с ознобами, стойко высокой или гектической температурой, обильной потливостью, тахикардией, одышкой, слабостью. Диагностику эмпиемы плевры проводят на основании рентгенологических данных, УЗИ плевральной полости, результатов торакоцентеза, лабораторного исследования экссудата, анализа периферической крови. Лечение острой эмпиемы плевры включает дренирование и санацию плевральной полости, массивную антибиотикотерапию, дезинтоксикационную терапию; при хронической эмпиеме может выполняться торакостомия, торакопластика, плеврэктомия с декортикацией легкого.
МКБ-10
Общие сведения
Термином «эмпиема» в медицине принято обозначать скопление гноя в естественных анатомических полостях. Так, гастроэнтерологам в практике приходится сталкиваться с эмпиемой желчного пузыря (гнойным холециститом), ревматологам – с эмпиемой суставов (гнойным артритом), отоларингологам – с эмпиемой придаточных пазух (гнойными синуситами), неврологам – с субдуральной и эпидуральной эмпиемой (скоплением гноя под или над твердой мозговой оболочкой). В практической пульмонологии под эмпиемой плевры (пиотораксом, гнойным плевритом) понимают разновидность экссудативного плеврита, протекающего со скоплением гнойного выпота между висцеральным и париетальным листками плевры.

Причины
Почти в 90% случаев эмпиемы плевры являются вторичными по своему происхождению и развиваются при непосредственном переходе гнойного процесса с легкого, средостения, перикарда, грудной стенки, поддиафрагмального пространства.
1. Чаще всего эмпиема плевры возникает при острых или хронических инфекционных легочных процессах:
В ряде случаев эмпиемой плевры осложняется течение медиастинита, перикардита, остеомиелита ребер и позвоночника, поддиафрагмального абсцесса, абсцесса печени, острого панкреатита.
2. Метастатические эмпиемы плевры обусловлены распространением инфекции гематогенным или лимфогенным путем из отдаленных гнойных очагов (например, при остром аппендиците, ангине, сепсисе и др.).
3. Посттравматический гнойный плеврит, как правило, связан с травмами легкого, ранениями грудной клетки, разрывом пищевода.
4. Послеоперационная эмпиема плевры может возникать после резекции легких, пищевода, кардиохирургических и других операций на органах грудной полости.
Патогенез
В развитии эмпиемы плевры выделяют три стадии: серозную, фибринозно-гнойную и стадию фиброзной организации.
- Серозная стадия протекает с образованием в плевральной полости серозного выпота. Своевременно начатая антибактериальная терапия позволяет подавить экссудативные процессы и способствует спонтанной резорбции жидкости. В случае неадекватно подобранной противомикробной терапии в плевральном экссудате начинается рост и размножение гноеродной флоры, что приводит к переходу плеврита в следующую стадию.
- Фибринозно-гнойная стадия. В этой фазе эмпиемы плевры вследствие увеличения количества бактерий, детрита, полиморфно-ядерных лейкоцитов экссудат становится мутным, приобретая гнойный характер. На поверхности висцеральной и париетальной плевры образуется фибринозный налет, возникают рыхлые, а затем плотные спайки между листками плевры. Сращения образуют ограниченные внутриплевральные осумкования, содержащие скопление густого гноя.
- Стадия фиброзной организации. Происходит образование плотных плевральных шварт, которые, как панцирь, сковывают поджатое легкое. Со временем нефункционирующая легочная ткань подвергается фиброзным изменениям с развитием плеврогенного цирроза легкого.
Классификация
В зависимости от этиопатогенетических механизмов различают эмпиему плевры:
- метапневмоническую и парапневмоническую (развившуюся в связи с пневмонией),
- послеоперационную
- посттравматическую.
По длительности течения эмпиема плевры может быть острой (до 1 мес.), подострой (до 3-х мес.) и хронической (свыше 3-х мес.). С учетом характера экссудата выделяют гнойную, гнилостную, специфическую, смешанную эмпиему плевры. Возбудителями различных форм эмпиемы плевры выступают неспецифические гноеродные микроорганизмы (стрептококки, стафилококки, пневмококки, анаэробы), специфическая флора (микобактерии туберкулеза, грибки), смешанная инфекция.
По критерию локализации и распространенности эмпиемы плевры бывают:
- односторонними и двусторонними;
- субтотальными, тотальными, отграниченными: апикальными (верхушечными), паракостальными (пристеночными), базальными (наддиафрагмальными), междолевыми, парамедиастинальными.
По объему гнойного экссудата:
- малая – при наличии 200-500 мл гнойного экссудата в плевральных синусах;
- средняя – при скоплении 500–1000 мл экссудата, границы которого доходят до угла лопатки (VII межреберье);
- большая – при количестве выпота более 1 литра.
Пиоторакс может быть закрытым (не сообщающимся с окружающей средой) и открытым (при наличии свищей – бронхоплеврального, плеврокожного, бронхоплевральнокожного, плевролегочного и др.). Открытые эмпиемы плевры классифицируются как пиопневмоторакс.
Симптомы эмпиемы плевры
Острый пиоторакс манифестирует с развития симптомокомплекса, включающего ознобы, стойко высокую (до 39°С и выше) или гектичекую температуру, обильное потоотделение, нарастающую одышку, тахикардию, цианоз губ, акроцианоз. Резко выражена эндогенная интоксикация: головные боли, прогрессирующая слабость, отсутствие аппетита, вялость, апатия.
Отмечается интенсивный болевой синдром на стороне поражения; колющие боли в груди усиливаются при дыхании, движениях и кашле. Боли могут иррадиировать в лопатку, верхнюю половину живота. При закрытой эмпиеме плевры кашель сухой, при наличии бронхоплеврального сообщения – с отделением большого количества зловонной гнойной мокроты. Для пациентов с эмпиемой плевры характерно вынужденное положение – полусидя с упором на руки, расположенные позади туловища.
Осложнения
Вследствие потери белков и электролитов развиваются волемические и водно-электролитные расстройства, сопровождающиеся уменьшением мышечной массы и похуданием. Лицо и пораженная половина грудной клетки приобретают пастозность, возникают периферические отеки. На фоне гипо- и диспротеинемии развиваются дистрофические изменения печени, миокарда, почек и функциональная полиорганная недостаточность. При эмпиеме плевры резко возрастает риск тромбозов и ТЭЛА, приводящих к гибели больных. В 15% случаев острая эмпиема плевры переходит в хроническую форму.
Диагностика
Распознавание пиоторакса требует проведения комплексного физикального, лабораторного и инструментального обследования. При осмотре пациента с эмпиемой плевры выявляется отставание пораженной стороны грудной клетки при дыхании, асимметричное увеличение грудной клетки, расширение, сглаживание или выбухание межреберий. Типичными внешними признаками больного с хронической эмпиемой плевры служат сколиоз с изгибом позвоночника в здоровую сторону, опущенное плечо и выступающая лопатка на стороне поражения.
Перкуторный звук на стороне гнойного плеврита притуплен; в случае тотальной эмпиемы плевры определяется абсолютная перкуторная тупость. При аускультации дыхание на стороне пиоторакса резко ослаблено или отсутствует. Дополняют физикальную картину данные инструментальной диагностики:
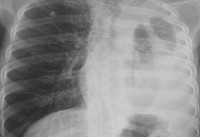
- Рентген. Полипозиционная рентгенография и рентгеноскопия легких при эмпиеме плевры обнаруживают интенсивное затенение. Для уточнения размеров, формы осумкованной эмпиемы плевры, наличия свищей выполняют плеврографию с введением водорастворимого контраста в плевральную полость. Для исключения деструктивных процессов в легких показано проведение КТ, МРТ легких.
- Сонография. В диагностике ограниченных эмпием плевры велика информативность УЗИ плевральной полости, которое позволяет обнаружить даже небольшое количество экссудата, определить место выполнения плевральной пункции.
- Оценка экссудата. Решающее диагностическое значение при эмпиеме плевры отводится пункции плевральной полости, с помощью которой подтверждается гнойный характер экссудата. Бактериологический и микроскопический анализ плеврального выпота позволяет уточнить этиологию эмпиемы плевры.
Лечение эмпиемы плевры
Санация плевральной полости
При гнойном плеврите любой этиологии придерживаются общих принципов лечения. Большое значение придается раннему и эффективному опорожнению плевральной полости от гнойного содержимого. Это достигается с помощью дренирования плевральной полости, вакуум-аспирации гноя, плеврального лаважа, введения антибиотиков и протеолитических ферментов, лечебных бронхоскопий. Эвакуация гнойного экссудата способствует уменьшению интоксикации, расправлению легкого, спаиванию листков плевры и ликвидации полости эмпиемы плевры.
Системная терапия
Одновременно с местным введением противомикробных средств назначается массивная системная антибиотикотерапия (цефалоспорины, аминогликозиды, карбапенемы, фторхинолоны). Проводится дезинтоксикационная, иммунокорригирующая терапия, витаминотерапия, переливание белковых препаратов (плазмы крови, альбумина, гидролизатов), растворов глюкозы, электролитов. С целью нормализации гомеостаза, снижения интоксикации и повышения иммунорезистентных возможностей организма выполняется УФО крови, плазмаферез, плазмоцитоферез, гемосорбция.
Физиореабилитация
В период рассасывания экссудата назначаются процедуры, предотвращающие образование плевральных сращений – дыхательная гимнастика, ЛФК, ультразвук, классический, перкуторный и вибрационный массаж грудной клетки.
Хирургическое лечение
При формировании хронической эмпиемы плевры показано хирургическое лечение. При этом может выполняться торакостомия (открытое дренирование), плеврэктомия с декортикацией легкого, интраплевральная торакопластика, закрытие бронхоплеврального свища, различные варианты резекции легкого.
Прогноз и профилактика
Осложнениями эмпиемы плевры могут являться бронхоплевральные свищи, септикопиемия, вторичные бронхоэктазы, амилоидоз, полиорганная недостаточность. Прогноз при эмпиеме плевры всегда серьезный, летальность составляет 5-22%. Профилактика эмпиемы плевры заключается в своевременной антибиотикотерапии легочных и внелегочных инфекционных процессов, соблюдении тщательной асептики при хирургических вмешательствах на грудной полости, достижении быстрого расправления легкого в послеоперационном периоде, повышении общей резистентности организма.
Плеврит
Плеврит – воспаление листков плевры. Если заболевание сопровождается выпадением на поверхности плевры фибрина, оно называется сухой плеврит (код в МКБ № J94 – другие поражения плевры). Для экссудативного плеврита характерно образование плеврального выпота. Если плевральный выпот не классифицируется в других рубриках, плеврит имеет код по МКБ № J90. Диагностику плеврита в Юсуповской больнице проводят с помощью современной рентгенологической аппаратуры с высокими разрешающими способностями.
Для лечения плеврита пульмонологи назначают пациентам эффективные лекарственные препараты, зарегистрированные в РФ. Они не обладают выраженными побочными эффектами. Схему ведения пациентов с тяжёлыми плевритами вырабатывают на заседании Экспертного Совета с участием профессоров, доцентов, врачей высшей категории.

Причины плеврита
Плеврит возникает под воздействием инфекционных и неинфекционных факторов. Инфекционные плевриты вызывают следующие микроорганизмы:
- Возбудители бактериальной инфекции (пневмококки, стрептококки, стафилококки);
- Грибки;
- Простейшие;
- Микобактерии туберкулёза;
- Паразиты.
Неинфекционные плевриты являются осложнением или проявлением злокачественных опухолей лёгких и плевры, системных болезней (ревматоидного артрита, системной красной волчанки, васкулитов), развиваются после оперативных вмешательств на органах грудной полости, травм грудной клетки, инфаркта миокарда. Плеврит выявляют у пациентов, страдающих острым панкреатитом, хронической почечной недостаточностью.
Симптомы плеврита у взрослых
Ведущим признаком сухого плеврита является боль в поражённой половине грудной клетки, усиливающаяся при дыхании. При осмотре пациента врачи выявляют отставание в дыхании одной половины грудной клетки. Во время аускультации выслушивается шум рения плевры. Он напоминает звук, который возникает при ходьбе по снегу в морозную погоду. Шум трения плевры может быть слышен на расстоянии. Рентгенологические признаки сухого плеврита специфичны:
- Высокое стояние купола диафрагмы со стороны поражение и его отставание при глубоком вдохе;
- Незначительное помутнение участка лёгкого, который прилегает к плевре;
- Ограничение подвижности нижнего легочного края.
Наиболее распространённый симптом экссудативного плеврита – одышка. Её тяжесть зависит от объёма плеврального выпота, скорости накопления жидкости и от того, возник ли он на фоне заболевания лёгких. Боль, вызванная плевритом, обусловлена воспалением или инфильтрацией париетальной плевры.
При физикальном обследовании врачи обнаруживают следующие признаки экссудативного плеврита:
- Ограничение дыхательных движений грудной клетки;
- «Каменную» тупость при перкуссии (выстукивании);
- Приглушение дыхания при аускультации (выслушивании фонендоскопом);
- Зону бронхиального дыхания сверху от уровня жидкости.
Диагноз подтверждают при рентгенографии органов грудной клетки. Для того чтобы увидеть жидкость на обычном прямом рентгеновском снимке, её должно накопиться в плевральной полости не менее 300 мл жидкости, чтобы ее можно было обнаружить на обычном прямом снимке. При положении пациента «лёжа на спине» жидкость движется по плевральному пространству, понижает прозрачность легочного поля на стороне поражения.
Рентгенологи проводят дифференциальную диагностику небольших выпотов с утолщением плевры. С этой целью выполняют рентгенограмму в положении лёжа. Уточняют диагноз с помощью ультразвукового исследования или рентгеновской компьютерной томографии. Оба последних диагностических метода используют для того чтобы отличить плевральную жидкость от злокачественного новообразования, плевральных бляшек, которые обычно возникают при абсцессе лёгких. Эти методы позволяют также выяснить, является ли плевральная жидкость осумкованной, наметить оптимальное место для выполнения плевральной пункции и биопсии.
Плевральную пункцию с аспирацией жидкости и биопсию в Юсуповской больнице выполняют всем пациентам с экссудативным плевритом. Это позволяет получить гораздо больше диагностической информации, чем только при аспирации, и избежать проведения повторной инвазивной процедуры. Бактериологическое исследование плевральной жидкости проводят с помощью бактериоскопии мазка осадка экссудата, посева патологического материала на специальные среды, биологического метода.
Пульмонологи назначают и другие исследования, которые помогают в установлении диагноза:
- Повторную рентгенографию органов грудной клетки после аспирации для выявления заболевания лёгких, лежащего в основе выпота;
- Компьютерную томографию лёгких;
- Изотопное сканирование легких (с определением соотношения вентиляции и перфузии);
- Внутрикожные пробы с туберкулином;
- Серологические исследования на ревматоидные факторы.
Если с помощью этих методик не удаётся выявить причину экссудативного плеврита, проводят торакоскопию с помощью видеотехники. Она позволяет осмотреть плевру, выявить опухолевые узлы и осуществить прицельную биопсию.
Парапневмонический плеврит
Причиной парапневмонического плеврита является бактериальное воспаление лёгких, бронхоэктазы, абсцесс лёгкого. В плевральном выпоте определяют золотистый стафилококк, пиогенный стрептококк, пневмококк. Парапневмонический плеврит начинается остро, с подъёма температуры до высоких цифр. Выражен интоксикационный синдром.
Пациентов беспокоит кашель с выделением мокроты, боль в грудной клетке при дыхании, одышка. Правосторонний плеврит проявляется изменениями в правой половине грудной клетке, при левостороннем поражении плевры признаки заболевания локализуются слева. При рентгенологическом исследовании определяется наличие выпота в плевральной полости, чаще справа. В крови содержится большое количество лейкоцитов, скорость оседания эритроцитов увеличена до 50 мм/ч. В экссудате содержатся полиморфноядерные лейкоциты.
Туберкулёзный плеврит
Туберкулёзный плеврит чаще диагностируют у молодых пациентов, которые контактировали с больным туберкулёзом. Заболевание начинается остро. Пациентов беспокоит непродуктивный кашель, плевральные боли, повышенная утомляемость. Температура при туберкулёзном плеврите повышается до субфебрильных цифр. У пациентов снижается масса тела. Развивается односторонний выпот небольшого или среднего объёма. У многих пациентов жидкость в плевральной полости самостоятельно рассасывается, но затем появляется вновь. В лёгких могут определяться туберкулёзные инфильтраты. Туберкулезный плеврит, подтвержденный бактериологически и гистологически, имеет код в МКБ 10 № A15.6.
Для диагностики туберкулёза проводят кожную туберкулиновую пробу, выполняют исследование плевральной жидкости, полученной во время диагностической пункции. В экссудате содержится 5г/л белка, более половины лейкоцитов – лимфоциты. При бактериоскопии бактерию Коха выявляют не более, чем в 10% случаев. Диагноз подтверждают с помощью биопсии плевры.
Плеврит при злокачественных новообразованиях лёгких
Наиболее частой причиной возникновения злокачественного плеврального выпота у курильщиков является опухоль лёгкого. Причиной экссудативного плеврита может быть лимфома. Метастазы в плевру наиболее часто встречаются при раке молочной железы, яичников, желудочно-кишечного тракта. В 7% случаев первичная опухоль, по причине которой развился плеврит, остаётся неизвестной.
Течение опухолевых плевритов может быть быстрым, прогрессирующим и замедленным. При прогрессирующем течении опухолевого плеврита пульмонологи уже при первой пункции выявляют геморрагический экссудат. Иногда плевральная жидкость вначале бывает серозной, впоследствии приобретает кровянистый оттенок. При торпидном течении ракового плеврита плевральная жидкость серозная, быстро накапливается после аспирации. При обследовании пациентов врачи выявляют зрелую форму рака, которая осложнена сегментарным или долевым ателектазом. Он обусловливает выпот жидкости из тканей в плевральную полость.
Различают следующие проявления опухолевого плеврита:
- Ателектаз;
- Буллезная эмфизема;
- Самопроизвольный пневмоторакс.
Клинически это проявляется дыхательной недостаточностью. В начале плевральной экссудации пациента может беспокоить боль в боку, появиться ограничение дыхательной подвижности поражённой стороны грудной клетки. Иногда возникает сухой мучительный кашель рефлекторной природы и кашель с незначительным количеством мокроты. Температура при опухолевом плеврите повышается периодически. У пациентов снижается аппетит, они худеют. В дальнейшем развивается асцит или периферические отёки.
По мере накопления выпота боль в боку исчезает, пациенты ощущают тяжесть в боку, нарастает одышка, появляется умеренный цианоз (синюшный цвет губ и ногтей). Возникает некоторое выбухание пораженной стороны, межрёберные промежутки сглаживаются. При перкуссии над экссудатом слышен тупой звук; голосовое дрожание и бронхофония ослаблены, дыхание не проводится или значительно ослаблено. Выше тупости определяются следующие изменения:
- Тимпанический оттенок перкуторного звука;
- Бронхиальный оттенок дыхания;
- Мелкопузырчатые хрипы.
На рентгенограмме можно увидеть характерный контур верхней границы выпота. При большом выпоте происходит смещение средостения в здоровую сторону и значительные нарушения функции внешнего дыхания: уменьшение глубины, увеличение частоты дыхания. Снижается ударный и минутный объём сердца, развивается компенсаторная тахикардия увеличение частоты сердечных сокращений, снижается артериальное давление.

Лечение плеврита
Для снятия болевого синдрома при сухом плеврите пациентам назначают анальгетики, горчичники, банки. Кашель купируют с помощью противокашлевых препаратов (кодеина, дионина, декстрометорфана). Симптоматическое облегчение одышки при экссудативном плеврите достигается с помощью торакоцентеза и дренирования плевральной полости с выпотом. Дренаж неинфицированных выпотов поначалу ограничивают одним литром из-за риска возникновения реактивного отёка расправляющегося легкого.
Кардиологи назначают лечение сердечной недостаточности или тромбоэмболии легочных артерий, если они являются причиной экссудативного плеврита. После проведенной терапии количество жидкости в плевральной полости уменьшается. Экссудативный плеврит развивается у 40% больных с бактериальными пневмониями. В таких случаях проводят плевральную пункцию, чтобы удостовериться, что нет эмпиемы, и назначают антибактериальную терапию.
Для антибактериальной терапии парапневмонических плевритов, вызванных стафилококком, пациентам назначают защищённые аминопенициллины, цефалоспорины первого и второго поколений. Если заболевание вызвано грамотрицательной флорой, назначают цефалоспорины четвёртого поколения аминогликозиды. Пациентам, у которых в плевральной жидкости выявлена синегнойная палочка, назначают цефалоспорин третьего поколения цефтазидим в сочетании с аминогликозидом тобрамицином и антипсевдомонадные пенициллины (карбенициллин). На большинство неклостридиальных анаэробов воздействуют полусинтетические пенициллины и метронидазол. У тяжёлых пациентов с невыясненной причиной воспалительного процесса терапию начинают с карбапенемов (тиенама). Антибиотики вводят внутривенно и в плевральную полость. Пациентам проводят плевральные пункции, эвакуируют максимальное количество транссудата.
Лечение туберкулёзного плеврита проводят в туберкулёзном диспансере. Пациенты в течение девяти месяцев получают 3 противотуберкулёзных препарата: изониазид, ПАСК, этамбутол или рифампицин. Для быстрого рассасывания плеврального выпота в комплексную терапию включают глюкокортикоиды. При массивных выпотах делают торакоцентез. Изоляции подлежат пациенты, у которых в мокроте выявлены микобактерии туберкулёза.
У большинства пациентов с опухолевыми плевритами радикальное лечение невозможно. Пульмонологи проводят паллиативную терапию разгрузочными плевральными пункциями. В плевральную полость вводят склерозирующие вещества (тальк). Выполняют плевродез – искусственно созданный с помощью химического воздействия плеврит, целью развития которого является облитерация плевральной полости для предотвращения рецидивов возникновения злокачественного плеврального выпота. С этой целью используют 5% раствор йода, тетрациклин, доксициклин. Онкологи проводят комбинированную противоопухолевую терапию.
Плеврит – тяжёлое заболевание. Успешное излечение возможно только при своевременной установке точного диагноза, определении причины воспаления листков плевры. При наличии признаков плеврита звоните по телефону Юсуповской больницы. Специалисты контакт центра запишут вас на консультацию к пульмонологу в удобное вам время.
Гнойное заболевание эмпиема плевры, симптомы и лечение

 Эмпиема плевры – это чаще всего последствия инфекционного поражения легких ( пневмония ). Выражаются последствия гнойным выпотом в плевральную полость. Эта патология имеет и другие названия – гнойный плеврит или же пиоторакс.
Эмпиема плевры – это чаще всего последствия инфекционного поражения легких ( пневмония ). Выражаются последствия гнойным выпотом в плевральную полость. Эта патология имеет и другие названия – гнойный плеврит или же пиоторакс.
Гнойные заболевания в организме человека всегда протекают с ухудшением общего состояния и выраженным местным воспалительным процессом. Особую опасность представляют болезни с массивным скоплением экссудата. К числу таких патологических процессов относится эмпиема плевры, способная быстро привести к тяжелому общему состоянию.
Следует иметь в виду, что тяжесть состояния без необходимого лечения будет только увеличиваться. От простого накопления гнойного выпота, до появления так называемых гнойных карманов к последующему рубцеванию плевральной полости. А вот рубцевание может привести к ситуации, которое называется замуровывание легкого.
Эмпиема плевры – что это
Во врачебной практике может встречаться эмпиема плевры, желчного пузыря при калькулезном холецистите, мозговых оболочек и других органов и тканей. Первая из перечисленных патологий встречается чаще других.
В норме между плевральными листками существует небольшая щель, в которой содержится несколько миллилитров прозрачной жидкости. Эта жидкость полностью стерильна и постоянно обновляется.

При различных патологических процессах бактериального происхождения в плевру могут проникать микроорганизмы и иммунные клетки. При этом развивается гнойное воспаление и формируется эмпиема. Гной – это скопление микроорганизмов и продуктов их распада, а также действующих и переработанных нейтрофилов.
Нейтрофилы – это клетки иммунитета, призванные уничтожать бактериальные агенты. В процессе уничтожения нейтрофилы гибнут, выделяя большое количество различных веществ. Эти вещества попадают в кровь и способствуют развитию общей реакции.
Таким образом, в плевре скапливается гнойный экссудат. Чем выраженнее воспаление, тем больше жидкости в плевральной щели. На это воспаление реагирует весь организм – возникает слабость, повышается температура. Общее состояние человека чаще всего расценивается как средней тяжести или тяжелое.
Эмпиема плевры имеет второе название – пиопневмоторакс. Дословно это переводится как гной в грудной клетке.
Частными его случаями являются, например, гемоторакс – скопление крови, хилоторакс – лимфы, пиоторакс – гноя. Специфическое название – эмпиема плевры – имеет только последний. При этом закрытый пиопневмоторакс – это эмпиема, а открытый (сообщающийся с внешней средой) – это не эмпиема, а именно пиопневмоторакс.
Эмпиема плевры – классификация
Эмпиему делят на виды по происхождению, количеству экссудата, распространенности, локализации. По происхождению выделяют эмпиему:
- Первичную – развивающуюся как самостоятельный процесс.
- Вторичную – являющуюся следствием другой патологии. Чаще всего она является пневмонической – развившейся вследствие патологического процесса в легких. Пневмоническая подразделяется на метапневмоническую, возникающую в процессе разрешения патологии и парапневмоническую, развившуюся в разгаре основного заболевания.
- Травматическую – возникшую после травмы грудной клетки с нарушением целостности листков плевры.
- Послеоперационную – являющуюся осложнением операций на легких и средостении, ее также называют ятрогенной.
По количеству экссудата эмпиема может быть:
- Малая – до полулитра воспалительной жидкости;
- Средняя – от полулитра до литра гноя;
- Массивная – более одного литра экссудата.
По распространенности выделяют эмпиему:
- Осумкованную – ограниченную в определенном месте плевральной щели возникающими спайками;
- Неосумкованную – ничем не ограниченную, при которой гной меняет положение под силой тяжести.
По локализации осумкованная эмпиема может быть наддиафрагмальной, пристеночной, верхушечной, междолевой, околосредостенной.
Этиология
 Возможно развитие заболевания при гангренозном распаде легкого и нагноении тонкостенной воздушной кисты. Реже пиоторакс развивается при гнойном бронхите, когда образуется бронхоплевральный свищ.
Возможно развитие заболевания при гангренозном распаде легкого и нагноении тонкостенной воздушной кисты. Реже пиоторакс развивается при гнойном бронхите, когда образуется бронхоплевральный свищ.
Первичная эмпиема плевры возникает в тех случаях, когда основной очаг воспаления в легких не определяется. В этом случае бактерии сразу попадают в плевральную щель и воспаление развивается только в этом месте. Первичная эмпиема встречается достаточно редко.
К гнойному воспалению в плевральной полости могут привести травмы, особенно, открытые повреждения с переломами ребер или грудины. Особую опасность составляют травмы, которые не лечатся своевременно.
Иногда эмпиема возникает после больших операций на грудной полости. При этом микроорганизмы проникают в плевральную щель по оставленным дренажам или во время проведения операции. Гнойное воспаление в ослабленном после операции организм развивается достаточно быстро.
Патогенез
Эмпиема развивается в том случае, если гноеродные бактерии любым из возможных путей попали в плевральную щель.
В начале возникает воспалительная реакция в ответ на раздражение плевры, а затем – гнойное воспаление. Процесс формирования эмпиемы проходит несколько стадий.
Стадии эмпиемы
Первой стадией является серозное воспаление. Оно развивается, когда бактерии только внедряются в плевру. Их еще недостаточное количество для образования гноя, потому в плевре накапливается прозрачный серозный экссудат. Стадия, как правило, непродолжительная и протекает бессимптомно.
Вторая стадия – гнойное воспаление. Бактерии в плевральной щели очень быстро размножаются, их становится много, нейтрофилы разрушают бактерии и погибают сами.
Третья стадия возникает в том случае, если эмпиема не была диагностирована и гнойный экссудат вовремя не аспирировали из плевральной полости. При этом в очаге воспаления возникают фибробласты – клетки соединительной ткани. Они синтезируют коллагеновые волокна, которые крепятся к разным участкам плевры. Таким образом разрастается соединительная ткань. Эту стадию называют фиброзной.
Клинически эмпиема плевры делится всего на две стадии – острую и хроническую.
Острая эмпиема плевры
Соответствует фибринозно-гнойной стадии патогенеза. Дело в том, что серозное воспаление клинически не проявляется, потому его практически никогда не диагностируют.
В острой стадии возникает гной, выпадает фибриновая пленка, количество экссудата постепенно увеличивается. Со временем воспаление разрешается и переходит в подострый процесс.
Длительность стадии около 6 месяцев при отсутствии лечения.
Хроническая эмпиема плевры
Развивается в том случае, если вовремя не лечить эмпиему.
Периодически возникают обострения, при которых в плевральной полости снова скапливается гной, который приводит к образованию новой соединительной ткани. Процесс может повторяться большое количество раз. Чаще всего накоплению гноя способствует хронический бронхоплевральный свищ.
Симптомы эмпиемы плевры
Клиническая картина эмпиемы плевры состоит из интоксикационного и респираторного синдромов. 
Интоксикационный синдром выражается в:
- повышении температуры,
- снижении активности,
- повышенной утомляемости,
- слабости,
- отсутствии аппетита.
При длительно существующем заболевании пациент может похудеть на несколько килограммов.
Респираторный синдром развивается в том случае, если экссудат сдавливает легкое. Больного беспокоит кашель и одышка.
Одышка вначале возникает при физической нагрузке, а затем и в покое. В тяжелых случаях пациент постоянно испытывает одышку.
Боль в грудной клетке возникает в том случае, если большое количество экссудата появляется в плевральной полости за малый промежуток времени. Резкое растяжение плевральных листков ведет к выраженной боли на стороне поражения. При постепенном накоплении жидкости болевые ощущения, как правило, отсутствуют.
При хронической эмпиеме плевры в стадии ремиссии из симптомов остается, как правило, только одышка, иногда – кашель. В стадии обострения возобновляется вся клиническая картина, характерная острому процессу.
Диагностика
В процессе диагностики данной патологии основными являются следующие виды исследования: 
- Физикальное. Заподозрить наличие жидкости в плевральной полости можно посредством перкуссии и аускультации легких. При среднем плевральном выпоте перкуторно определяется притупление звука, аускультативно – ослабление дыхания в месте, соответствующем плевральному выпоту. При массивном экссудате – тупость перкуторного звука и отсутствие дыхательных шумов в проекции соответствующего легкого. Малую эмпиему плевры таким образом диагностировать невозможно.
- Рентгенографическое. Проводят обзорную рентгенографию органов грудной клетки и определяют наличие жидкости в плевре. Способ надежный и выполнимый в любых условиях.
- УЗИ плевральной щели. Позволяет увидеть уровень жидкости, может помочь в определении места для пункции. Чаще применяется при осумкованном пиотораксе.
- Плевральная пункция. Наиболее ценный в диагностическом плане метод, при этом имеющий и лечебное значение. При неосумкованной патологии пункцию делают специальной иглой в седьмом-восьмом межреберье по лопаточной или задней подмышечной линии. Полученную жидкость исследуют на биохимический и клеточный состав. Это единственный способ отличить эмпиему от любого другого гидроторакса. При осумкованной эмпиеме пункцию прооизводят в месте скопления выпота под контролем УЗ-аппарата.
- Общий анализ крови. Имеет вспомогательное значение. Позволяет заподозрить наличие в организме очага бактериальной инфекции. Результатом исследования чаще всего является лейкоцитоз с повышением нейтрофильных клеток и сдвигом лейкоцитарной формулы, повышение скорости оседания эритроцитов, иногда – анемия.
Рентгенологические признаки патологии
При этом острая эмпиема плевры не отличается от других гидротораксов. На обзорном рентгеновском снимке видно гомогенное затемнение высокой интенсивности.
При неосусмкованном виде патологии затемнение выполняет реберно-диафрагмальный синус, при массивном экссудате – поднимается вверх, поджимая легкое.
При этом на снимке виден ателектаз (спадение или проще – сближение стенок) доли или всего легкого. Малый гидроторакс сложно разглядеть на рентгене в прямой проекции, потому снимок необходимо делать, становясь соответствующим боком к рентгенаппарату.
При среднем и массивном плевральном выпоте тень средостения смещается в здоровую сторону. При этом тень сердца может быть левее или правее привычного положения. С помощью рентгенографического исследования нельзя поставить диагноз эмпиема. Все изменения трактуются как жидкость в плевральной полости.
Лечение эмпиемы плевры
 Эмпиему плевры лечат в хирургическом отделении. По возможности – в условиях торакальной хирургии. Это связано с тем, что при любом наличии гнойного очага необходимо проводить хирургическое пособие (специальные мероприятия) для обеспечения оттока гнойной жидкости.
Эмпиему плевры лечат в хирургическом отделении. По возможности – в условиях торакальной хирургии. Это связано с тем, что при любом наличии гнойного очага необходимо проводить хирургическое пособие (специальные мероприятия) для обеспечения оттока гнойной жидкости.
При эмпиеме плевры лечение начинается еще на диагностическом этапе. Врач делает плевральную пункцию, получает содержимое, внешне похожее на гной, что дает ему право заподозрить эмпиему. После аспирации всего содержимого с помощью шприца, на место, где совершен прокол, устанавливается дренаж по Бюлау. Он обеспечивает пассивный отток оставшегося или вновь собирающегося гноя.
После исследования экссудата можно переходить к другим этапам лечения.
Иногда прибегают к санированию плевральной полости растворами антисептиков и антибиотиков. При тяжелом состоянии пациента – инфузионной терапии в режиме дезинтоксикации.
Хронический процесс чаще всего требует более радикальных методов хирургического лечения. Приходится прибегать к большим операциям с раскрытием грудной клетки, удалением части плевры или даже легкого, закрытием свищей.
Прогноз и профилактика
Прогноз заболевания зависит от своевременности диагностики и лечения.
При малом и среднем выпоте прогноз, как правило, благоприятный. Чем массивнее выпот, тем больше шансов, что возникнет нарушение сознания. Это жизнеугрожающая ситуация, при которой прогноз становится сомнительным.
Хроническая эмпиема плевры не опасна для жизни, но наносит непоправимый вред здоровью. Излечить полностью ее невозможно. При этом прогноз благоприятный для жизни, но неблагоприятный для здоровья.
Профилактика эмпиемы плевры заключается в своевременной диагностике и правильном лечении заболеваний легких, которые могут привести к развитию этого осложнения.



