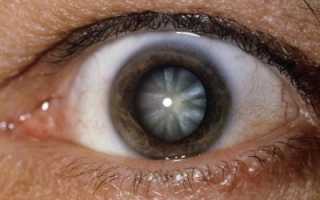
Как действовать при травматической катаракте. Контузия хрусталика и посттравматическая катаракта: признаки, диагностика, лечение Поврежден хрусталик глазной чем лечить
Травматическая катаракта
Повреждение хрусталика возникает после тупой или проникающей травмы глаза. К этому типу катаракты можно отнести и те, которые развиваются после химических ожогов. К сожалению, если вовремя не оказать помощь, пациент с большой долей вероятности останется слепым (около 70%).
Если произошло повреждение капсулы хрусталика, то на него начинает попадать глазная жидкость. Разрыв размером более 3 мм не может зарасти сам, и приводит к воспалению, глаукоме, катаракте.
Катаракта после травмы часто характеризуется сдвигом хрусталика, что требует немедленного оперативного вмешательства.
Травматическая катаракта глаза склонна прогрессировать до зрелого состояния, что грозит больному полной потерей зрения.
Виды травматической катаракты:
- контузионная (тупая травма глаза – удар кулаком, мячом, пробкой от шампанского, удар кулаком по голове в область глазницы; хрусталик при этом повреждается от ударной волны, может лопнуть капсула и цинновые связки)
- раневая (проникающая травма)
- токсическая (химическое поражение)
Контузионная катаракта может развиться как сразу, так и через долгие годы после травмы. Она проявляется в 10% случаев всех тупых травм.
Виды контузионной катаракты:
- Кольцевидная катаракта Фоссиуса (помутнения образуется в форме кольца, из-за того, что после травмы край радужки может оставить отпечаток пигмента)
- Розеточная катаракта (повреждения хрусталика похожи на полоски, они вытягиваются к центру.Зрение ухудшается не сразу)
- Тотальная катаракта (в случае разрыва или контузии капсулы хрусталика)
Виды токсической катаракты:
- После ожога щелочью (катаракта развивается спустя какое-то время)
- После ожога кислотой (хрусталик и соседние ткани поражены почти мгновенно)
- После тяжелых отравлений иными веществами (например, тяжелые металлы, таллий, нафталин, тринитротолуол, нитрокраска, такие катаракты могут рассосаться со временем)
Симптомы развития травматической катаракты:
- размытость изображения
- двоение в глазах
- яркие ореолы над освещенными предметами
- затрудненность при чтении
- светобоязнь/светочувствительность
- улучшение зрения в пасмурную погоду
- снижение яркости и контрастности изображения
- изменение цвета зрачка
- полная слепота
Лечение травматической катаракты.
Первый этап лечения. При механическом повреждении сначала устраняют последствия самой травмы, лечат возникшие воспаления. Затем врач приступает к устранению непосредственно катаракты. Исключение составляют только случаи химических ожогов, когда высока вероятность полной слепоты пациента, и действовать нужно оперативно.
Капли при травматической катаракте также неэффективны, как и в других случаях. Фармкомпании создали множество капель, которые представляют собой заместительную терапию: в их составе аминокислоты и витамины, помогающие затормозить процесс помутнения хрусталика. Среди таких препаратов витайодурол, витафакол, вицеин, капли Смирнова, квинакс, офтан-катахром, сэнкаталин, тауфон. Однако ни одни капли не способны полностью остановить и обратить процесс, их эффективность так и не была подтверждена исследованиями. Однако такие капли могут быть хорошим вариантом при слабо развивающейся катаракте, после тупых травм глаза: они дадут время на подробное обследование и подбор дальнейшего лечения.
Операция (факоэмульсификация) является единственно признанным во всем мире методом удаления катаракты, эффективность которого подтверждена. Метод оперативного лечения выбирается врачом индивидуально, в зависимости от типа травмы и сопутствующих осложнений. Обычно поврежденный хрусталик превращается в жидкую эмульсию при помощи лазера или ультразвука, а затем извлекается через микроразрез. Затем пациенту вживляют искусственную линзу, которая сама расправляется и адаптируется к глазному яблоку. Разрез затем зарастает сам. Данная операция является безопасной и имеет минимум побочных эффектов. Её проводят амбулаторно, за один день, под местным наркозом. После удаления катаракты травматической природы необходимо регулярное наблюдение сетчатки, особенно на периферии глазного дна, для предотвращения разрывов и дегенерации.
Стоимость лечения
Капли для приостановки процесса помутнения хрусталика стоят от 270 до 1500 руб., в зависимости от их состава, производителя, возможных побочных эффектов. Расход таких препаратов высок, так как применять их нужно практически постоянно.
Цена операции по удалению катаракты варьируется от 30000 до 120000 руб., в зависимости от того, каким методом и оборудованием она будет проведена, и какая искусственная линза будет установлена (страна-производитель, показатели и т.п.). В среднем ультразвуковую факоэмульсификацию с установкой качественной линзы иностранного производства на одном глазу можно сделать за 40000-50000 руб.
Травматическая катаракта глаза: симптомы, диагностика и лечение
Миллионы людей во всем мире страдают от серьезных глазных патологий, среди которых, как полная слепота, так и частичное нарушение зрения из-за глаукомы, близорукости и дальнозоркости, астигматизма, катаракты. Травматическая катаракта – одна из наиболее часто встречающихся причин поражения органов зрения в результате механического повреждения. О данной патологии и пойдет речь в статье.
Что представляет собой травматическая катаракта
Катаракта – заболевание, которое характеризуется помутнением хрусталика (естественной линзы) глаза. Болезнь является одной из самых распространенных офтальмологических патологий, поэтому проблема постоянно изучается, определены причины возникновения и методы лечения катаракты. Одна из причин патологии – рана или контузия органа зрения, в результате чего развивается травматическая катаракта глаза.
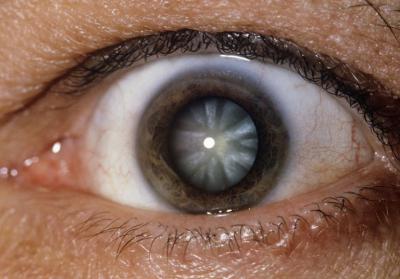
Более 70% больных рискуют ослепнуть на один или оба глаза по причине стремительного развития патологии. Поэтому при возникновении подозрений на проблемы с глазами необходимо немедленно обратиться к офтальмологу.
Код заболевания по МКБ-10
МКБ-10 – нормативный документ, полное название которого звучит как Международная Классификация Болезней, пересмотренный и дополненный в десятый раз.
Цель этой классификации – предоставить каждому желающему доступ к информации о болезнях, их симптомах, методиках лечения, возможных последствиях.
Что касается травматической катаракты, по МКБ-10 этому заболеванию присвоен код H26.1. Информация о болезни размещена в 7 классе, который содержит глазные заболевания, в блоке H25-H28, что соответствует болезням хрусталика.
Как и в случае с другими патологиями, людям с травматической катарактой МКБ предоставляет информацию о методах лечения. Согласно информации из этого документа, существуют препараты, которые могут приостановить развитие заболевания и позволяют жить без оперативного вмешательства долгие годы без потери зрения.
Разновидности посттравматической катаракты
В зависимости от вида полученной травмы, после которой развивается катаракта, выделяют несколько ее разновидностей.
Виды посттравматической катаракты в зависимости от ее причины:
- контузионная – болезнь появляется как результат тупой травматизации глаза;
- раневая – если произошло проникающее ранение глаза, это также может привести к быстро прогрессирующей глазной патологии;
- химическая – возникает, как результат попадания в глаза или организм в целом отравляющих веществ;
- производственная – травматизация глаза на рабочем месте – частый случай для сварщиков, людей, работающих в горячих цехах;
- лучевая – может проявиться после высокой дозы радиационного облучения.

Типы болезни, определяющиеся скоростью ее развития:
- непрогрессирующая;
- медленно развивающаяся;
- быстро прогрессирующая.
Классификация по степени разрушения хрусталика:
- с нарушением целостности капсулы хрусталика;
- капсула хрусталика сохранена;
- полное повреждение хрусталика.
Также, после полученной травмы, в глазу может остаться инородное тело, которое продолжит и дальше повреждать хрусталик и провоцировать развитие патологии.
Прогноз при возникновении травматической катаракты тем благоприятнее, чем быстрее пострадавший обратится к врачу. Если глаз поврежден незначительно, со временем проблема может решиться самостоятельно.
Симптоматика заболевания
Чтобы не упустить время и получить своевременную медицинскую помощь, важно знать основные признаки травматической катаракты.

- снижение качества зрения, особенно в темноте;
- перед глазами появляются несуществующие точки, полоски;
- светобоязнь, особенно беспокоит непереносимость яркого света;
- проблемы с выполнением действий, требующих особой концентрации (чтение, вышивка);
- отсутствие восприятия некоторых цветов;
- двоение, нечеткость в глазах;
- цвет зрачка меняется с черного на серый, иногда практически белый.

При любом из этих признаков у больного не должно возникать сомнений, как действовать при травматической катаракте – единственно правильным будет решением обратиться к врачу-офтальмологу.
Постановка диагноза
После обращения за врачебной помощью, первоочередной задачей медиков является подтверждение или опровержение предполагаемого диагноза.

Методики диагностирования травматической катаракты:
- опрос больного – врач должен понимать, какое происшествие предшествовало возникновению болезни;
- изучение анамнеза – чтобы удостовериться в том, что катаракта носит именно приобретенный травматический характер, доктор должен исключить остальные возможные причины появления патологии;
- офтальмоскопия – исследование глазного дна посредством щелевой лампы;
- сканирование ультразвуком;
- осмотр в проходящем свете;
- визометрия – измерение остроты зрения;
- биомикроскопический метод – изучение структуры глаз;
- периметрия – исследование поля зрения;
- тонометрия – измерение ВГД (внутриглазного давления);
- фосфен – распознание электрической чувствительности глазной сетчатки.
После постановки точного диагноза будет назначено лечение, которое практически всегда заключается в хирургической операции.
Медикаментозное лечение
Лечение травматической катаракты с применением глазных капель и препаратов, употребляемых внутрь, не может гарантировать полного избавления от патологии. Такое лечение допустимо только на ранних стадиях болезни или используется в период подбора оптимального метода оперативного вмешательства, а также в случае категорического отказа пациента от операции.
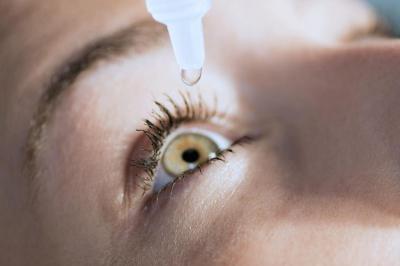
Среди препаратов, используемых для приостановки прогресса катаракты, можно назвать следующие:
Не стоит руководствоваться этим списком для самолечения – упущенное время без помощи специалистов может стоить человеку, больному катарактой, зрения.
Народная медицина
Существуют и народные способы приостановки быстрого развития травматической катаракты.
Рецепты против катаракты:
- Настаивание картофельных ростков на водке. Готовят состав из расчета 5-6 столовых ложек ростков на 0,5 л водки. Оставить в темном месте на 2 недели. Употреблять средство трижды в день по 1 ложке в течение 3 месяцев.
- Смесь грецких орехов и подсолнечного масла. Измельченные ядра заливают маслом в соотношении 1:10. Дать настояться в течение 5-7 дней. Закапывать в пораженный глаз по 2 капли 3 раза в день.
- Настой цветков календулы (15 г на 0,5 л кипятка) можно как употреблять внутрь, так и промывать глаза.
- Сок черники, разведенный с водой 1:2, закапывают в глаза 1 раз в день, продолжительность терапии не меньше месяца.
- Разведенный с водой мед (1:3) приносит положительный результат при закапывании в глаза по капле в течение 30 дней.
Применяется для борьбы с катарактой и сок алоэ, и настойка листьев пиона, положительная динамика нередко отмечается при употреблении определенных продуктов питания (например, гречневой крупы). Но необходимо помнить, что основным видом лечения травматической катаракты является хирургическое вмешательство, а длительное самолечение народными средствами делает прогноз этого заболевания неблагоприятным.
Оперативное вмешательство
В современной медицине применяется факоэмульсификация – вид оперативного вмешательства, при котором пораженный хрусталик извлекается, а на его место помещается искусственная линза, полностью выполняющая его функции.

Преимущества этого вида операций:
- минимальная травматичность;
- бесшовное проведение (микроразрез затягивается самостоятельно);
- проведение за 1 день;
- осуществление с минимумом наркоза (применяется местное обезболивание).
Современные технологии позволяют не только избавиться от травматической катаракты, но и параллельно устранить глаукому. После замены поврежденного хрусталика допустимо провести лазерную коррекцию зрения для полного восстановления качества жизни.
Оперативное вмешательство – единственный метод, позволяющий полностью избавиться от травматической катаракты, в отличии от лекарственного лечения, только тормозящего ее развитие.
Восстановление после операции
Многие пациенты отказываются от проведения операции по устранению катаракты, так как боятся рецидива заболевания. Это ложное мнение – искусственный имплант устанавливается единоразово, проблем с ним не возникает.
Кроме того, уже на следующий день после операции больной может вернуться к полноценной жизни (читать, шить, смотреть телевизор, работать за компьютером).
Единственная рекомендация для людей с удаленной катарактой – регулярные осмотры у офтальмолога для исключения возникновения патологий сетчатки глаза.
Как действовать при травматической катаракте. Контузия хрусталика и посттравматическая катаракта: признаки, диагностика, лечение Поврежден хрусталик глазной чем лечить
Контузии хрусталика могут проявляться в изменениях его положения и в развитии катаракт. Вследствие разрывов цинновой связки может произойти частичное или полное смещение хрусталика (подвывих, вывих). При этом пострадавшие обычно жалуются на понижение зрения.
При подвывихе передняя камера становится неравномерно глубокой, так как радужка в тех местах, где она лишена поддержки хрусталика, оттесняется кзади. Появляется дрожание радужки при движении глаза (иридодонез). Иногда при этом в области зрачка виден край хрусталика. В проходящем свете он имеет вид темной дугообразной полосы. При офталмоскопическом исследовании видны два изображения сосочка зрительного нерва: одно — видимое через хрусталик; другое — через участок, лишенный его. Пострадавший жалуется иногда на монокулярную диплопию.
При вывихе хрусталик смещается обычно в переднюю камеру или в стекловидное тело. В передней камере прозрачный хрусталик имеет вид крупной жировой капли. Сама камера в центральной части очень глубока. Смещенный в стекловидное тело хрусталик обнаруживается при исследовании проходящим светом в виде прозрачного или полупрозрачного подвижного тела. Вывих хрусталика в переднюю камеру и в стекловидное тело обусловливает, как правило, иридоциклит и вторичную глаукому. О подконъюнктивальном вывихе хрусталика было уже упомянуто.
При исследовании щелевой лампой больных с подвывихом хрусталика иногда удается видеть волокна поврежденной цинновой связки. Они имеют вид тонких сероватых нитей, тянущихся от экватора смещенного хрусталика и уходящих за зрачковый край.
Контузионные катаракты могут возникать непосредственно после травмы или спустя некоторое время после нее. Причина их — повреждение хрусталиковой капсулы, позволяющее камерной влаге прийти в соприкосновение с волокнами хрусталика и вызвать набухание и помутнение их. Контузионные катаракты могут быть частичными или полными в зависимости от того, как скоро закрывается травматический дефект в капсуле. При достаточно большом повреждении капсулы проникновение влаги продолжается, и катаракта, постепенно увеличиваясь, становится полной. Бывают случаи, когда контузионная катаракта возникает без видимого нарушения целости капсулы.
Поздно наступающие контузионные катаракты нельзя объяснить только прямым воздействием травмирующего агента на хрусталик. Здесь, очевидно, помутнение хрусталика надо понимать как следствие травматических изменений в более глубоких тканях глаза (увеит, отслойка сетчатки и др.).

Контузионные катаракты отличаются многообразием. По локализации помутнения различают катаракты передние субкапсулярные, задние субкапсулярные, кортикальные, слоистые; по форме помутнения — полосчатые, звездчатые, точечные и др. Контузионные катаракты нередко сопровождаются зрачковыми швартами, берущими начало от поврежденной одновременно с хрусталиком радужки.
При обширных повреждениях сумки катарактальные массы выпадают в переднюю камеру и здесь постепенно рассасываются. Иногда выпадение хрусталиковых масс в переднюю камеру сопровождается развитием иридоциклита. При набухании катарактальных масс может значительно повыситься внутриглазное давление и развиться вторичная глаукома. В этих случаях необходимо срочно произвести парацентез с целью выпускания набухших масс.
Особой формой контузионного изменения хрусталика является так называемое «кольцо Фоссиуса» — кольцеобразное коричневое помутнение, расположенное на передней поверхности хрусталика. Оно является отпечатком зрачкового края радужки, прижатого во время контузии к передней поверхности хрусталика. Кольцо Фоссиуса держится недолго и исчезает бесследно.
Нередко контузионные повреждения хрусталика сочетаются с повреждениями других отделов глазного яблока (гифема, гемофталм, разрывы сосудистой оболочки, отслойка сетчатки и т. п.).
Пострадавшие с контузионными изменениями хрусталика нуждаются в исследовании офталмолога и подлежат эвакуации в специализированный госпиталь, лежа, с бинокулярной повязкой.
Травматические катаракты, если они значительно снижают зрение, подлежат оперативному лечению. Оперативное вмешательство производится обычно спустя несколько месяцев после травмы. В ряде случаев хирургическое лечение контузионных катаракт должно быть проведено по индивидуальному плану (например, капсулоэктомия — при пленчатой травматической катаракте или сфинктерокапсулоэктомия — при наличии зрачковых шварт). Техника этих хирургических вмешательств описывается в специальных руководствах по глазной хирургии.
Попытка консервативного лечения контузионных катаракт с помощью препаратов иода и оксигенотерапии не может пока считаться эффективной.
При вывихе хрусталика в переднюю камеру следует предпринять экстракцию его.
После соответствующей анестезии, наложения уздечных швов, выкраивания конъюнктивального лоскута и наложения провизорных швов при безъядерном хрусталике делается разрез копьевидным ножом в верхнем отделе лимба. Нож продвигается позади хрусталика, между ним и радужкой. Капсула хрусталика вскрывается при продвижении ножа или цистотомом (до выведения ножа). Хрусталиковые массы выводятся шпателем, как обычно.
При наличии ядра разрез роговицы производится линейным ножом, которому дается такой наклон, чтобы ом прошел в переднюю камеру через тело хрусталика. После извлечения ножа производится выведение хрусталика шпаделями. При малейшем затруднении в выведении следует сразу прибегнуть к катарактальной петле.
Оперативное удаление хрусталика из стекловидного тела сопряжено с большой потерей последнего и удается не всегда. Вмешательства эти производятся обычно в госпитале внутреннего района, куда и эвакуируются пострадавшие. При травматических подвывихах хрусталика, если он значительно смещен, О. И. Шершевская рекомендует удалять его петлей возможно раньше, до развития вторичной глаукомы.
В тех случаях, когда вывих хрусталика в переднюю камеру сопровождается острым иридоциклитом или повышением внутриглазного давления, может понадобиться срочная экстракция катаракты в армейском специализированном госпитале. При упорных болях вследствие иридоциклита или глаукомы, сопровождающихся прогрессивным падением зрения до пуля или неправильной проекцией света, глаз лучше энуклеировать.
Особенности травматической катаракты и как от нее не ослепнуть?
Травматическая катаракта развивается после травмы глаза. Повреждение зрительного аппарата может быть тупым, проникающим или ожоговым. Травматическая катаракта приводит к ухудшению зрения вплоть до слепоты.

Подробнее о патологии
Катаракта – это помутнение хрусталика, потеря его прозрачности. Травматическая разновидность катаракты вызывается повреждающим фактором. Симптомы могут возникнуть сразу или постепенно прогрессировать.
Классификация посттравматической катаракты по характеру повреждения:
- контузионная – от удара (кольцевидная, розеточная, тотальная);
- раневая – от проникающего ранения (с инородным телом или без);
- токсическая – от химического поражения (ожог щелочью, кислотой, последствия общих интоксикаций организма);
- лучевая – от ионизирующего излучения.
По объему повреждения капсулы:
- без повреждений;
- имеется разрыв;
- разрушение хрусталика.
По локализации хрусталика после травмы:
- естественное положение без смещения;
- подвывих хрусталика;
- вывих в прилегающие структуры.
А также травматическая катаракта по скорости развития симптомов и морфологических изменений делится на быстро и медленно прогрессирующую, стационарную.

Травматическая катаракта относится к осложненной, т. к. почти всегда сопровождается поражением других структур зрительного органа. Сочетание повреждений нескольких структур оказывает влияние на ход операции и течение периода восстановления.
Причины и симптомы
К травматическому повреждению естественной линзы глаза могут привести причины:
- тупая травма от удара;
- проникающее ранение острым предметом;
- ожог химическими веществами;
- токсическое интоксикационное поражение;
- ионизирующее излучение;
- сочетание нескольких причин.
Клинические проявления будут зависеть от причин, а также объема повреждения. Считается, что наиболее неблагоприятный прогноз после контузии глаза от удара – до 70% случаев приводят к слепоте.
Общие симптомы травматической катаракты:
- нечеткость зрения, расплывчатость;
- повышенная светочувствительность;
- двоение предметов;
- яркие круги над освещенными предметами;
- вспышки перед глазами;
- менее яркое видение картинки;
- улучшение качества зрения в пасмурную погоду;
- белесоватый зрачок;
- повышение ВГД;
- полная потеря зрения.
Если повреждена капсула, то влага передней камеры проникает в вещество хрусталика. Он начинает напитываться влагой, набухать, что ведет к разрушению и воспалению.
Небольшой разрыв капсулы до 2 мм способен самостоятельно регенерировать. Травматическая катаракта без явлений набухания возможна при неповрежденной капсуле.
При проникновении в глаз металлического вещества развивается сидероз. Заболевание проявляется развитием мелких пятен ржавого цвета. Они располагаются как ожерелье под передней капсулой. Потеря прозрачности происходит через несколько месяцев.

Диагностика
После травмы глазного органа требуется полноценное обследование зрительного аппарата с оценкой не только морфологических, но и функциональных изменений:
- расспрос человека о подробностях получения травмы;
- наружный осмотр;
- оценка более глубоких структур глаза методами гониоскопии, биомикроскопии и офтальмоскопии;
- определение остроты и полей зрения (визометрия, периметрия);
- измерение внутриглазного давления (тонометрия);
- оценка рефракционной функции, характеристик роговицы методами компьютерной кераторефрактометрии и кератотопографии;
- УЗИ глазных яблок.
Полный спектр диагностических мероприятий необходим для выявления повреждений на всех уровнях. Это позволит подобрать оптимальный вариант лечения.

Лечение
Единственный эффективный способ лечения травматической катаракты – хирургическое удаление. Операцию принято проводить по мере стихания воспалительных проявлений, но иногда проводят во время первичного поступления человека в больницу.
Операции по удалению хрусталика:
- Факоэмульсификация. Суть состоит в приведении помутневшего хрусталика в состояние эмульсии с помощью ультразвука. Затем разрушенные части хрусталика извлекаются.
- Интра или экстракапсулярная экстракция – хирургическое удаление травматической катаракты с капсулой или без.
После удаления хрусталика устанавливается интраокулярная линза (ИОЛ). Сроки проведения операции и установки ИОЛ определяются в индивидуальном порядке.
Операции по замене помутневшего хрусталика широко распространены в офтальмологии. Они проводятся быстро, период восстановления требует небольших ограничений, риски осложнений невысоки. Соблюдайте рекомендации врача, не занимайтесь самолечением. Травматическая катаракта обязательно требует медицинской помощи.
Дополнительно смотрите как проводится операция при травматической катаракте:
Оставляйте комментарии, делитесь статьей с друзьями в соцсетях. Берегите свои глаза. Всего доброго.