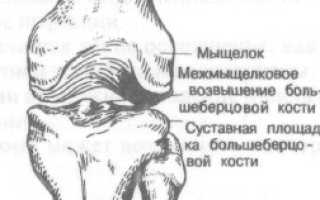
Переломы мыщелков бедренной кости. Надмыщелок бедренной кости латеральный Латеральный надмыщелок бедра
Переломы мыщелков бедренной кости. Надмыщелок бедренной кости латеральный Латеральный надмыщелок бедра
Переломы дистального отдела бедра представляют собой нетипичные повреждения. По локализации их можно разделить на четыре типа. Надмыщелковые переломы I типа захватывают зону между мыщелками бедра и соединения метафиза с диафизом. Они являются внесуставными и не связаны с повреждением коленного сустава. Остальные типы относятся к внутрисуставным и включают мыщелковые, межмыщелковые и эпифизарные переломы. Мышцы, окружающие дистальный отдел бедра, при переломе вызывают смещение костных фрагментов.
Четырехглавая мышца бедра простирается по передней поверхности бедра и прикрепляется к бугристости большеберцовой кости. После перелома бедра в дистальном отделе эта мышца стремится сместить большеберцовую кость и дистальный фрагмент бедренной кости в передневерхнем направлении.
Сгибатели бедра располагаются по задней поверхности большеберцовой кости и крепятся на ее задневерхней поверхности. Они стремятся сместить большеберцовую кость и дистальный фрагмент бедренной кости кзади и вверх.
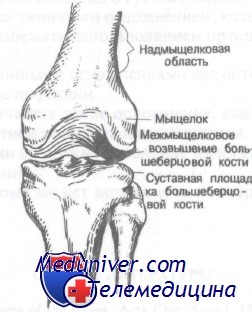 Передняя проекция коленного сустава. Обратите внимание на надмыщелки и мыщелки бедра
Передняя проекция коленного сустава. Обратите внимание на надмыщелки и мыщелки бедра
Икроножная и камбаловидная мышцы прикрепляются к задней поверхности дистального отдела бедра и после перелома приводят к смещению фрагмента вниз. Типичным комбинированным эффектом действия этих мышц является смещение дистального отломка кзади и вверх. Важно учитывать непосредственную близость к дистальному отделу бедра подколенной артерии и вены, проходящих вместе с большеберцовым и общим малоберцовым нервами.
Эпифизеолизы дистального отдела бедра являются нетипичными, но серьезными повреждениями, которые обычны у детей старше 10-летнего возраста. У детей 65% роста конечности в длину происходит за счет костей, составляющих коленный сустав, и особенно за счет дистального эпифиза бедра. Несмотря на анатомически точную репозицию в 25% случаев повреждений II типа по классификации Salter происходит укорочение конечности. Повреждения II типа по Salter являются наиболее частыми из повреждений эпифиза и имеют плохой прогноз в отличие от обычно хороших прогнозов при переломах I и II типа других суставов.
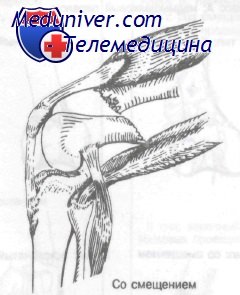 Типичное смещение при надмыщелковых переломах дистального отдела бедра, вызванное тягой сгибателей бедра и четырехглавой мышцы в одном направлении и тягой икроножной мышцы за дистальный фрагмент, что приводит к заднему угловому и поперечному смещению
Типичное смещение при надмыщелковых переломах дистального отдела бедра, вызванное тягой сгибателей бедра и четырехглавой мышцы в одном направлении и тягой икроножной мышцы за дистальный фрагмент, что приводит к заднему угловому и поперечному смещению
Переломы бедра классифицируют по четырем типам:
Класс А: надмыщелковые переломы.
Класс Б: межмыщелковые переломы.
Класс В: переломы мыщелков.
Класс Г: переломы дистального эпифиза, или эпифизеолизы бедра.
Большинство переломов этого типа — результат прямой травмы или воздействия компонента прямой силы. Типичные случаи возникновения этих механизмов наблюдаются при дорожных происшествиях или падении. Переломы мыщелков обычно являются следствием комбинации чрезмерного отведения или приведения с прямой травмой. Эпифизеолизы дистального отдела бедренной кости, как правило, возникают при ударе по внутренней или наружной стороне, что чаще приводит к перелому более слабого эпифиза, чем метафиза. Другой характерный механизм заключается в переразгибании и скручивании колена.
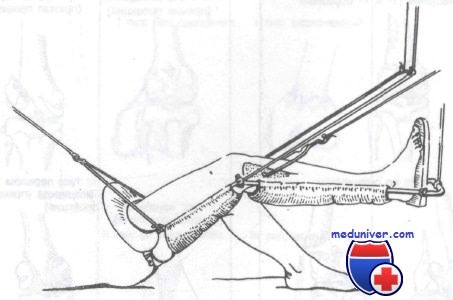 Скелетное вытяжение за проксимальный отдел большеберцовой кости
Скелетное вытяжение за проксимальный отдел большеберцовой кости
У больного с переломом дистального отдела бедра могут отмечаться боль, припухлость и деформация поврежденной конечности. В подколенной ямке при пальпации можно определить крепитацию или костные фрагменты. Надмыщелковые переломы со смещением обычно проявляются укорочением и наружной ротацией диафиза бедра. Важно, чтобы при первичном обследовании больного был исследован и документирован неврологический статус поврежденной конечности. Неврологические нарушения встречаются нечасто, но, если они есть и некорригированы, последствия могут быть самые неблагоприятные.
Должно быть исследовано пространство кожи между I и II пальцами ноги, иннервируемое глубокой ветвью малоберцового нерва. Надлежит проверить дистальныи пульс и документировать его наличие. Несмотря на повреждение артерии, может сохраняться наполнение капилляров вследствие хорошего коллатерального кровообращения. Тщательно исследуйте подколенное пространство на наличие пульсирующей гематомы, указывающей на повреждение артерии.
Для выявления этого перелома обычно достаточно снимков в прямой и боковой проекциях. Следует сделать рентгенограммы всего бедра и тазобедренного сустава. Для точной диагностики незначительных переломов мыщелков могут потребоваться косые, тангенциальные и сравнительные проекции. Снимки в сравнительных проекциях следует делать у всех детей в возрасте до 10 лет. Эпифизеолизы дистального эпифиза могут потребовать снимков при варусной и вальгусной нагрузке для дифференциации повреждений связок от повреждений эпифиза.
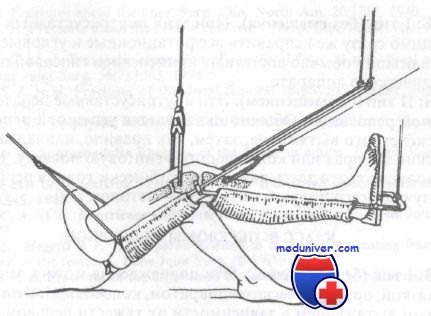 Скелетное вытяжение двумя спицами. Первая спица проведена через проксимальный отдел большеберцовой кости, вторая — дистальнее места перелома через дистальный отдел бедренной кости
Скелетное вытяжение двумя спицами. Первая спица проведена через проксимальный отдел большеберцовой кости, вторая — дистальнее места перелома через дистальный отдел бедренной кости
Переломы дистального отдела бедренной кости могут сочетаться с:
1) сопутствующим переломом или вывихом бедра на этой же стороне;
2) повреждением сосудов;
3) повреждением малоберцового нерва;
4) повреждением четырехглавой мышцы бедра.
Лечение перелома дистального отдела бедра
Оказываемая неотложная помощь включает иммобилизацию, назначение анальгетиков и срочное направление к ортопеду. Лечение этих переломов варьируется от открытой репозиции с внутренней фиксацией до иммобилизации гипсовой повязкой в зависимости от типа перелома, степени смещения и успеха закрытой репозиции. Переломы сосмещением могут быть репонированы хирургически или с помощью скелетного вытяжения.
После репозиции методом скелетного вытяжения многие авторы предпочитают применять для иммобилизации шарнирный ортопедический аппарат, поскольку он не препятствует раннему началу ходьбы и разработке коленного сустава. Сравнительно новым методом лечения переломов области коленного сустава является иммобилизация в шарнирном ортопедическом аппарате. Последний объединяет преимущества неоперативного лечения и раннего начала движений.
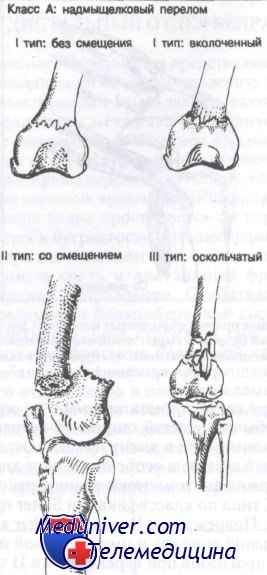
Класс А: надмыщелковые переломы бедренной кости
Класс А: I тип (без смещения). Большинство хирургов предпочитают иммобилизацию этих переломов ортопедическим аппаратом.
Класс А: II тип (со смещением). Как правило, вначале эти переломы лечат скелетным вытяжением. После репозиции рекомендована иммобилизация гипсовым корсетом.
Класс А: III тип (оскольчатые). Лечение варьируется от открытой репозиции и внутренней фиксации до скелетного вытяжения в зависимости от степени повреждения кости.
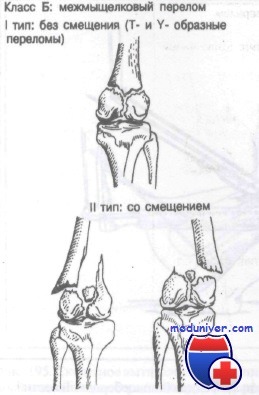
Класс Б: межмыщелковые переломы бедренной кости
Класс Б: I тип (без смещения). При этих внутрисуставных переломах необходимо сразу же исправить все ротационные и угловые смещения. Иммобилизации обычно достигают применением гипсовой повязки или ортопедического аппарата.
Класс Б: II тип (со смещением). Эти внутрисуставные переломы требуют точной репозиции. Обычно оказывается успешной репозиция методом скелетного вытяжения, затем, как правило, накладывают ортопедический аппарат или колосовидную гипсовую повязку. Многие хирурги полагают, что здесь важна анатомически точная репозиция, которую лучше всего получить открытым методом.
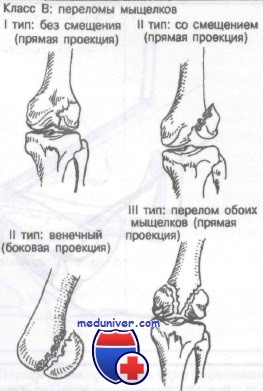
Класс В: переломы мыщелков бедренной кости
Класс В: I тип (без смещения). Эти повреждения можно лечить гипсовой повязкой, ортопедическим аппаратом, колосовидной повязкой или скелетным вытяжением в зависимости от тяжести перелома и выбора хирурга.
Класс В: II тип (со смещением). Рекомендуемым методом лечения является открытая репозиция с внутренней фиксацией.
Класс В: III тип (оба мыщелка). Рекомендуется открытая репозиция с внутренней фиксацией.
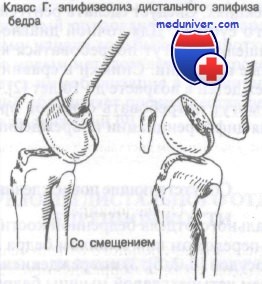
Класс Г: переломы дистального эпифиза бедренной кости
Более трети (36%) этих переломов проявляются варусной или вальгусной деформацией конечности до угла 5° и более. При внутреннем или наружном смещении лечение представляет более трудную задачу, чем при переднем или заднем. Переломы со смещением обычно требуют ручной репозиции под общей анестезией с последующим скелетным вытяжением.
Осложнения переломов дистального отдела бедренной кости
Переломы дистального отдела бедренной кости сочетаются с несколькими серьезными осложнениями.
1. Лечение этих переломов может осложниться развитием тромбофлебита или жировой эмболии.
2. Неполная репозиция или вторичное смещение отломков могут обусловить замедленное или неправильное сращение.
3. При внутрисуставных переломах может развиться спаечный процесс в суставе, в четырехглавой мышце бедра с развитием контрактуры или фронтальная угловая деформация.
4. Внутрисуставные переломы могут осложниться развитием артрита.
5. Эпифизеолизы бедренной кости часто приводят к нарушению роста поврежденной конечности.
Переломы мыщелков бедренной кости
Причины. Изолированные переломы мыщелков возникают при насильственном отклонении голени кнаружи, при этом целость большеберцовой коллатеральной связки может сохраниться, а суставной конец большеберцовой кости отламывает латеральный мыщелок бедренной кости. Напротив, при насильственном приведении голени может пострадать медиальный мыщелок. Переломы обоих мыщелков чаще всего происходят при падении с высоты на вытянутые ноги или при прямом ударе по коленному суставу во время автомобильных или мотоциклетных аварий. В подобных случаях, по-видимому, вначале происходит надмыщелковый перелом бедра, а при продолжающемся насилии конец проксимального отломка раскалывает мыщелки бедра на отдельные фрагменты.
Признаки. При переломах без смещения отломков ось конечности не нарушена и преобладающими симптомами являются выраженные боли в коленном суставе и гемартроз. Контуры сустава сглажены, окружность его увеличена по сравнению со здоровым. Скопившаяся в суставе кровь поднимает надколенник. Если надавить на надколенник, а затем отпустить его, то он снова займет прежнее положение. Этот симптом называют баллотированием надколенника. Наличие перелома мыщелков без смещения отломков устанавливается путем рентгенографии сустава в двух проекциях.
Для изолированных переломов мыщелков характерно отклонение голени кнаружи (при переломе латерального) или кнутри (при переломе медиального мыщелка). Движения в коленном суставе резко ограничены, но имеется отчетливая боковая подвижность. При переломах обоих мыщелков голень отклоняется в сторону наиболее смещенного мыщелка. Выражены гемартроз и боковая патологическая подвижность. Движения в коленном суставе невозможны. Характерным отличием переломов обоих мыщелков со смещением отломков от изолированных переломов является укорочение конечности. Характер перелома и степень смещения отломков устанавливают при рентгенографии.
Лечение. Больных с переломами мыщелков бедра необходимо лечить в стационаре.
Переломы без смещения отломков. В первую очередь необходимо удалить из сустава кровь путем его пункции с последующим введением в его полость для обезболивания 30—40 мл 1 % раствора новокаина. Конечность иммобилизуют глубокой гипсовой лонгетой. В последующие дни пункции иногда приходится повторять. С первых дней назначают УВЧ-терапию через повязку. После исчезновения выпота из сустава лонгетную повязку можно заменить циркулярной типа тутора до голеностопного сустава, чтобы больной при ходьбе мог пользоваться обувью. Дальнейшее лечение проводят в поликлинике.
Через 4—6 нед. тутор делают съемным и назначают ЛФК, массаж и тепловые процедуры.
Больной в это время продолжает при ходьбе пользоваться костылями. Полную нагрузку на ногу разрешают через 2—3 мес. Реабилитация — 6-10 нед.
Трудоспособность восстанавливается через 4-5 мес.
При изолированных переломах мыщелков бедренной кости вначале под местной анестезией можно предпринять попытку ручной репозиции. Ее производят путем отклонения голени в сторону, противоположную поврежденному мыщелку. При этом смещенный мыщелок сохранившейся боковой связкой подтягивается на свое место (рис. 1). Этот прием дополняется сдавлением мыщелков руками или специальными аппаратами (Новаченко, Кашкарова и др.). При достижении удовлетворительного положения отломков конечность необходимо иммобилизовать циркулярной гипсовой повязкой до паховой области; повязку во избежание сдавления коленного сустава при нарастании гемартроза сразу же рассекают по передней поверхности. Повязку снимают через 1 1 /2—2 мес. и назначают ЛФК, массаж и тепловые процедуры. Полную нагрузку на конечность разрешают через 3 мес.
Рис. 1. Репозиция перелома медиального мыщелка бедренной кости
Трудоспособность восстанавливается через 4—5 мес.
Репозицию облегчает скелетное вытяжение за бугристость большеберцовой кости. Через 1 1 /2—2 мес. скелетное вытяжение снимают и назначают ЛФК с физиотерапевтическим лечением. Скелетное вытяжение особенно показано при переломах обоих мыщелков бедра со смещением отломков (рис. 2).
Рис. 2. Скелетное вытяжение при переломах мыщелков бедренной кости (по В. В. Ключевскому, 1999)
Если при помощи закрытой ручной репозиции и скелетного вытяжения не удалось достичь анатомической репозиции суставной поверхности мыщелков бедренной кости и нормальной оси нижней конечности, то показана открытая репозиция отломков с фиксацией металлоконструкциями (углообразные пластины с шурупами, динамический мыщелковый винт) (рис. 3 и рис. 4 на цветной вклейке).
Рис. 3. Остеосинтез при переломах мыщелков бедренной кости
Рис. 4. Остеосинтез переломов мыщелков бедренной кости с использованием «Минимально инвазивной системы стабилизации (LISS)»
Последующее ведение и нагрузка. При стабильной фиксации отломков бедренной кости внешней иммобилизации не требуется, что делает возможным ранние пассивные, а затем и активные движения в коленном суставе, которые являются профилактикой контрактур коленного сустава. При остеосинтезе углообразной пластиной или динамическим мыщелковым винтом контакт с полом разрешают через 4—6 нед., увеличение нагрузки до полной — через 12—16 нед.
Рентгенологический контроль производят через 6, 10, 16, 18—20 нед. и перед удалением металлоконструкции.
Удаление металлоконструкции осуществляют обычно через 24 мес. Трудоспособность восстанавливается через 4—5 мес.
Осложнения: артрогенная контрактура, остеоартроз коленного сустава.
Заболевания по направлению Повреждение мыщелков бедренной кости
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Повреждение мыщелков бедренной кости возникает при прямом действии травмирующего агента. Чаще всего, такая травма возникает в результате удара по колену или падении на него. Также, перелом мыщелков происходит при падении с высоты.
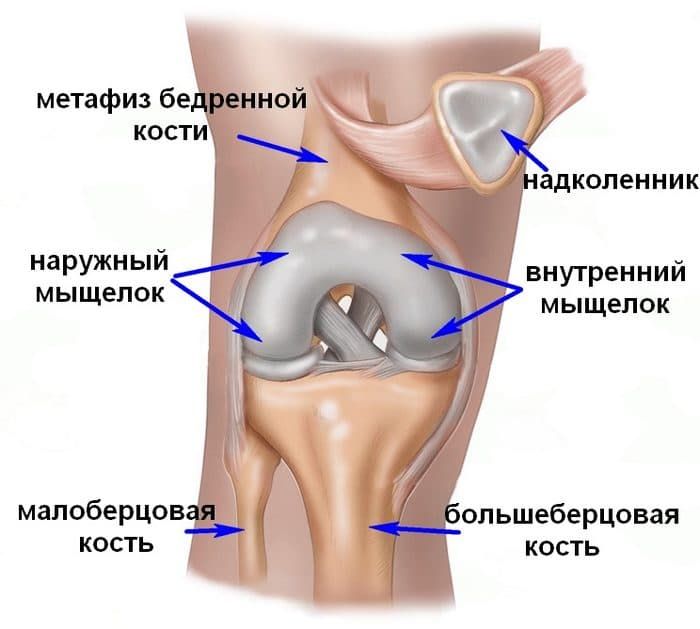 Мыщелок – парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Мыщелок – парный фрагмент бедренной кости, который находится в её нижней части и формирует коленный сустав. Различают медиальный (ближе к срединной оси тела) и латеральный (боковой) мыщелки. Их переломы делятся на низко- и высокоэнергетические, в зависимости от характера травмы. Может наблюдаться изолированный перелом одного из мыщелков или их комбинированное повреждение. некоторые переломы сопровождаются образованием осколков.
Причины развития травмы
- травма во время спортивного занятия;
- падение с высоты;
- аварии, ДТП.
Во время автомобильной аварии большое значение имеет удар ногами о переднее сидение или панель приборов. если ноги при этом согнуты в коленном суставе – перелом мыщелков произойдет с большей вероятностью. При сильных ударах также играет роль направления силы- для данной травмы характерно прямое действие в боковой проекции колена.
Низкоэнергетическая травма происходит при незначительном ударе или обычном падении. Основную роль тут играет нарушение структуры костной ткани, что встречается при остеопорозе или в следствие возрастных изменений.
Если произошел изолированный перелом латерального мыщелка, скорее всего причина заключается в насильственном отклонении голени кнаружи. Если она движется в срединном направлении – перелом произойдет в участке медиальной структуры.
Как распознать перелом мыщелка бедренной кости?
Основной синдром при данном повреждении – болевой. Локализация болезненности – коленный сустав, который становится более сглаженным и теряет привычные контуры;
Внутреннее кровоизлияние приводит к выпячиванию тканей, отеку, болезненности при пальпации;
Нажатие на надколенник дает возможность почувствовать его непривычное положение и то, как он “пружинит” под давлением собравшейся внутри сустава крови;
Если произошло смещение мыщелка, это отражается на отклонении голени в сторону;
Пациент не может совершать активные движения, а пассивные вызывают резкую боль.
Подобные симптомы сопровождают переломы надколенника, мыщелков голени, а также растяжение связок колена и повреждение мениска. Поэтому для точной постановки диагноза требуется дополнительная диагностика. Отличием переломов мыщелков бедра от повреждения аналогичных структур голени является тот факт, что в первом случае боль локализуется выше суставной щели колена, а во втором – ниже её.
Диагностика патологии
Диагностика осуществляется на основе клинических данных и дополнительных методов исследования. Начинается постановка диагноза с опроса пациента и осмотра. Врач отмечает визуальные признаки переломов, характерные для повреждения мыщелков. Во время сбора анамнеза необходимо уделить должное внимание характеру полученной травмы, поэтому пациент четко должен описывать её в разговоре с врачом.
“Золотым стандартом” является выполнение рентгенограммы. Снимок делают в двух проекциях – прямой и боковой. Есть еще дополнительные методы исследования, но к ним прибегают реже.
Если данные рентгеновского снимка малоинформативны или есть сомнения – проводится томография на компьютерном аппарате.
Магнитно-резонансная томография не дает необходимых данных о состоянии кости – к этому методу прибегают, если есть риск повреждения мягких тканей и необходимо исключить их травму.
Современные методы лечения повреждения мыщелков бедренной кости
Лечения травмы мыщелка проводится в условиях стационара. Если у пациента диагностирован перелом без смещения костных фрагментов, тактика лечения заключается в следующих этапах:
- эвакуация крови из полости сустава;
- адекватное обезболивание;
- иммобилизация конечности;
- при необходимости – повторные пункции сустава.
Одним из важных принципов лечения является ограничение нагрузок на сустав. Пациенту рекомендуется щадящий режим, хождение с костылями в течении 2-3 месяцев с начала лечения.
Если имеет место смещение фрагмента, под местной анестезией проводится ручная репозиция – то есть восстановление анатомического положения фрагмента. Для этого врач отклоняет голень в сторону, противоположную от травмы. Правильное движение включает в работу связки сустава и мыщелок сам “становится” на место. После манипуляции все равно необходима иммобилизация конечности.
Оперативное лечение требуется при некоторых видах травмы и при неэффективности консервативных методов. Операция проводится в раннем периоде после получения травмы и сопровождается наркозом.
Из суставной полости удаляют кровь и небольшие осколки. после этого происходит вправление мыщелка и устранение смещения. Для укрепления фрагмента в него вводят несколько металлических винтов. После ушивания ран на ногу накладывается гипсовая повязка от стопы до верхней части бедра.
Период восстановления после операции
Реабилитационные мероприятия заключаются в применении скелетного вытяжения или гипсовых повязок после операции. При восстановлении двигательной активности пациенту рекомендуют физические упражнения, которые сначала носят пассивный, а затем – активный характер.
Ранний послеоперационный период сопровождается рациональной антибиотикотерапией, тромбопрофилактикой, а также адекватным уходом за раной.
Что такое остеонекроз латерального мыщелка бедренной кости и как лечить
Нижний отдел бедренной кости, переходящий в конструкцию коленного сустава, состоит из наружного мыщелка, называемого латеральным, и внутреннего – медиального. Оба мыщелка — это верхняя часть коленного сустава. Большеберцовая кость образует нижнюю часть коленного сустава. Надколенник формирует его переднюю часть.
По своему строению мыщелки бедренной кости имеют полукруглую форму с губчатой внутренней структурой. Снаружи эта составная часть сустава покрыта гладкой хрящевой тканью для лучшего скольжения и облегчения многократного разгибания и сгибания.
Остеонекроз латерального мыщелка бедренной кости классифицируется ортопедами как тяжёлое поражение коленного сустава, имеющее дегенеративную природу. Частота его приближается к двум десяткам процентов всех случаев дисфункции коленного сустава.
Что собой представляет болезнь

Остеонекроз – это отмирание остеоцитов (костных клеток) и тканей костного мозга в результате нарушенного кровоснабжения кости.
Остеонекроз снижает возможности сустава выполнять свои функции и вызывает боль. В запущенных случаях подвижность сустава утрачивается необратимо, и тогда требуется протезирование.
При травматической природе возникновения болезни наибольшему разрушению подвергаются конкретные травмированные суставы. При нетравматическом патогенезе дистрофические изменения поражают суставы симметрично в местах максимальной нагрузки. Дифференциация случаев остеонекроза по полу выражается в том, что остеонекроз головки бедренной костинаиболее характерен для мужчин, а остеонекроз коленного сустава — для женщин.
Возрастные категории пациентов, подверженных болезни – от 20 лет и выше.
Болезнь прогрессирует в течение нескольких этапов:
- Патология отсутствует;
- Появляются нарушения в виде склеротических процессов и кист;
- Разрушение сустава принимает форму «полумесяца»;
- Развиваются деформации коленного сустава.
Причины возникновения
Причины, приводящие к развитию дегенеративных процессов в суставах, делятся на травматические и нетравматические.
Нетравматические факторы развития некроза суставов связаны в большинстве своём с чрезмерным поступлением в кровоток химических веществ в составе лекарств, а также тем или иным токсическим воздействием на организм.

- Употребление алкоголя в повышенных дозах;
- Курение;
- Употребление наркотических препаратов, особенно таких, как дезоморфин, стремительно увеличивающего риск остеонекроза челюсти;
- Лечение кортикостероидами на протяжении продолжительного времени. Накапливаясь в организме, эти вещества оказывают угнетающее действие на жизнеспособность остеобластов;
- Химиотерапия;
- Приём глюкокортикоидов;
- Анемия;
- Кессонная болезнь;
- Повышенное содержание в крови холестерина низкой плотности;
- Опухолевые процессы;
- Болезни соединительной ткани;
- Подагра, отложение солей в суставах;
- Радиационное излучение, в том числе и при лучевой терапии.
Симптомы остеонекроза
На начальном этапе развития болезни нет её явных проявлений. Такое затишье может длиться несколько месяцев. Но постепенно, по мере ухудшения состояния костной и хрящевой ткани, появляется и усиливается боль.
Сначала боль даёт о себе знать при движениях в суставе, затем она остаётся и в состоянии покоя. В дальнейшем усиление интенсивности болевого синдрома лишает человека возможности вести привычную жизнь. Поражённый сустав ограничен в движении и утрачивает свою функцию.
Симптоматика некроза различна в зависимости от того, какой сустав поражён.
- Остеонекроз тазобедренного сустава проявляется хромотой и болью средней интенсивности в районе тазовых органов;
- Остеонекроз коленного сустава отличается внезапной резкой болью. Отмечаются болезненность при прикосновении, хромота;
- Остеонекроз плечевой кости не причиняет таких мучений, как предыдущие виды, но уменьшается подвижность верхней конечности;
- Остеонекроз блока таранной кости распознаётся не сразу, болевые ощущения в районе надпяточного пространства постепенно усиливаются и приводят к хромоте.
Диагностика остеонекроза
Несмотря на то, что на начальных стадиях болезнь себя проявляет только незначительными болевыми ощущениями, аппаратные исследования позволяют диагностировать изменения в костной и хрящевой тканях.

В случае, если имеют место повторяющиеся боли в суставах и присутствуют факторы риска дегенеративных изменений в костях, есть предпосылки предполагать остеонекроз.
- Наиболее чувствительный и точный анализ доступен при методе МРТ;
- При невозможности воспользоваться МРТ назначают рентгенографическое обследование, показывающее картину дегенеративных изменений в суставах;
- КТ назначается нечасто, может быть полезна при специфических локальных изъязвлениях кости;
- Сцинтиграфия.
Дополнительно могут быть назначены лабораторные анализы мочи и крови. По их результатам, хотя их специфика не отражает наличие остеонекроза, можно получить данные об основном клиническом заболевании, послужившем причиной проблем с суставами.
Лечение
Не доводя до обострения болезни и осложнений, своевременно обратившись к врачу, можно избежать хирургического вмешательства.
В числе первых мероприятий  для улучшения самочувствия пациента применяется разгрузка поражённого сустава. При остеонекрозе латерального мыщелка бедренной кости, если есть возможность продолжать движение без опоры на больную ногу, пользуются ортопедическими приспособлениями (костыли и др.). В случае затруднения показан режим минимальной активности.
для улучшения самочувствия пациента применяется разгрузка поражённого сустава. При остеонекрозе латерального мыщелка бедренной кости, если есть возможность продолжать движение без опоры на больную ногу, пользуются ортопедическими приспособлениями (костыли и др.). В случае затруднения показан режим минимальной активности.
Для снятия боли используют обезболивающие препараты, назначаемые пациенту индивидуально в зависимости от его состояния.
Медикаментозное лечение имеет благоприятный прогноз чаще при остеонекрозе коленного сустава, чем при остеонекрозе тазобедренного сустава.
Кроме того, небольшие дефекты кости при снятии нагрузки и устранении провоцирующих болезнь факторов могут восстановиться самостоятельно.
В случае неэффективности консервативной терапии и наличии обширных очагов повреждения медики прибегают к оперативному лечению.
Хирургические методы лечения:
- Декомпрессия. Метод заключается в снятии внутрикостного давления путём создания пор в структуре сустава. Прогноз хороший, удовлетворительное течение выздоровления пациентов превышает 65%. Эффективность метода особенно велика на начальных этапах заболевания.
- Трансплантация, аутотрансплантация и остеотомия. Эти непростые методики требуют ограничения движения до полугода. Применяются редко.
- Эндопротезирование. Тазобедренный или коленный сустав, будучи заменён, полностью обеспечивает двигательную функцию. Качество жизни пациента восстанавливается до оптимальных возможных параметров. Долговечность протеза составляет не менее 15 лет.
- Артропластика головки бедра, как полумера, позволяющая выиграть время.
Профилактика
Профилактика остеонекроза суставов заключается в следовании принципам здорового образа жизни, отказе от табачных изделий и наркотических веществ, ограничении употребления спиртных напитков.
Следует помнить о необходимости избегать накопительного действия препаратов, имеющих побочное действие на костные ткани. Кортикостероиды и глюкокортикоиды, назначенные врачом другого профиля, должны приниматься в минимально необходимых дозах. По возможности, курс приёма их должен быть непродолжительным.
При возникновении травм, особенно переломов со смещением, нужно учитывать риск осложнений. Соблюдать в этот период назначения лечащего врача и обращать особое внимание на ход выздоровления.
При долго не проходящих болях в суставах лучшим выбором будет обращение в медицинское учреждение.