Симптомы и лечение воспаления глотки. Новообразования ротоглотки Воспаление ротоглотки
Что такое фарингит: симптомы воспаления глотки, лечение
 Функции, выполняемые глоткой, довольно разнообразны: она участвует в процессе пищеварения (глотание пищи), дыхания и голосообразования. Поэтому любые воспалительные процессы, поражающие горло, оказывают влияние на работу всего организма в целом. Не говоря уже о значительном дискомфорте, который испытывает больной при воспалении глотки. Какие выделяются виды фарингита и как правильно лечить заболевание, чтобы не допустить развитие осложнений?
Функции, выполняемые глоткой, довольно разнообразны: она участвует в процессе пищеварения (глотание пищи), дыхания и голосообразования. Поэтому любые воспалительные процессы, поражающие горло, оказывают влияние на работу всего организма в целом. Не говоря уже о значительном дискомфорте, который испытывает больной при воспалении глотки. Какие выделяются виды фарингита и как правильно лечить заболевание, чтобы не допустить развитие осложнений?
Фарингит: классификация
Фарингит – одно из наиболее распространённых заболеваний глотки, проявляющееся в воспалении слизистых оболочек глотки и её лимфатических тканей. Больные нередко путают проявления ангины с фарингитом и начинают лечить совершенно другой недуг. Однако, следует знать, что при ангине воспалительный процесс распространяется на миндалины, а фарингит поражает слизистую оболочку.
Несмотря на то что патология имеет всего лишь две формы развития, разновидностей этого заболевания насчитывается достаточно много. В большинстве случаев недуг развивается наряду с другими болезнями, поэтому причины его появления необходимо выявлять именно среди них: травмы, простудные заболевания, кариес, синусит, ринит и т. д.
Классификация фарингитов
Выделяется две формы фарингита: острая и хроническая. Острый тип развивается как самостоятельная патология, однако, иногда он может сопровождаться инфекционным заболеванием (ветрянка, корь и пр.) либо ОРВИ. Возникает такой вид фарингита после употребления острой или горячей пищи, переохлаждения, а также в результате того, что человек надышался пылью либо парами. Классификация острого фарингита определяется видом возбудителя.
Существуют следующие разновидности недуга:
 аллергический;
аллергический;- травматический;
- вирусный;
- бактериальный;
- везикулярный;
- спровоцированный воздействием раздражающих факторов;
- грибковый.
Течение хронического фарингита выражено менее остро, отсутствуют такие признаки, как чувство разбитости, усталости, а также лихорадка. Слизь, образовавшаяся в гортани, мешает нормальному откашливанию, в результате чего человека постоянно мучает кашель.
Если долгое время не проводить лечение хронического фарингита, болезнь перетекает в одну из трёх форм: катаральную, атрофическую или гипертрофическую.
Катаральная форма является наиболее часто встречающимся типом фарингита. Её появление обусловлено проникновением в глотку патогенных бактерий и вирусов.
Главной причиной развития фарингита как острой, так и хронической формы являются инфекции. Согласно статистике, в 70% случаев основными возбудителями являются вирусы. Патогенный вирус, как правило, связан не только с органами дыхания. На самом деле, источник инфекции может находиться в желудке, кишечнике и других органах. Например, у взрослых нередко инфекция локализуется в мочеполовой системе. Поэтому среди возбудителей фарингита встречаются гонорейный, хламидийный и кандидозный типы вредоносных микроорганизмов. Возникающий первоначально вирусный фактор в дальнейшем провоцирует развитие бактериального поражения.
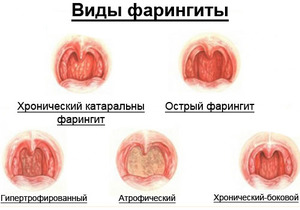 Гипертрофическая форма обусловлена вторичным нарастанием слизистой оболочки на старые участки, в результате чего на задней стенке глотки врач выявляет гранулы либо валики.
Гипертрофическая форма обусловлена вторичным нарастанием слизистой оболочки на старые участки, в результате чего на задней стенке глотки врач выявляет гранулы либо валики.
При атрофической форме участки слизистой атрофируются, а весь процесс сопровождается чувством першения и сухости в горле. При своевременном лечении симптомы заболевания усиливаются.
Причины заболевания
Обычно фарингит развивается в результате воздействия следующих факторов:
- развитие воспалительных и простудных процессов;
- чрезмерное употребление мороженого;
- переохлаждение;
- вирусное или грибковое заражение;
- гормональные сбои;
- снижение иммунитета;
- эндокринные нарушения.
Хроническим фарингитом, как правило, страдают люди, занятые на вредном производстве, а также заядлые курильщики.
Кроме того, развитие заболевания могут спровоцировать такие факторы:
- кариес;
- регулярное употребление пряной, солёной и острой пищи;
- хронические заболевания желудка, провоцирующие отрыжку, изжогу;
- отсутствие миндалин либо их воспаление;
- воспалительные процессы гнойного характера в пазухах носа;
- продолжительное использование сосудосуживающих препаратов.
Все вышеуказанные причины развития фарингита характерны, в основном, для взрослого населения. У детей от 0 до 5 лет очень слабая иммунная защита, поэтому у них основными виновниками развития болезни являются вирусы и бактериальные инфекции. Кроме того, у ребёнка фарингит может возникнуть на фоне запущенной формы тонзиллита, ринита, ларингита и других хронических заболеваний носоглотки.
Фарингит: симптомы и лечение
Фарингит в острой форме проявляется следующими признаками:
 незначительное повышение температуры (до 37,5 градуса);
незначительное повышение температуры (до 37,5 градуса);- присутствие на стенках глотки слизисто-гнойного налёта;
- сухость в горле;
- болезненные ощущения при глотании;
- сухой кашель;
- покраснение глотки.
При хроническом фарингите температура тела, как правило, не повышается. Больные отмечают следующие симптомы:
- пересыхание горла;
- першение;
- ощущение жжения, царапания или щекотки в горле;
- кашель;
- боль при глотании;
- необходимость постоянного отхаркивания вязкой слизи.
Симптомы фарингита атрофического типа проявляются сильной сухостью горла. Слизистая глотки истончена, в некоторых случаях бывает покрыта высохшей слизью. Иногда на слизистой оболочке можно заметить инъецированные сосуды. При гипертрофическом фарингите наблюдаются очаги гиперплазированной лимфоидной ткани на задней стенке глотки. Также возможно увеличение тубофарингеальных валиков. В случае обострения болезни к вышеуказанным симптомам присоединяется отёк слизистой оболочки, гиперемия.
У детей, кроме постоянного сухого кашля при хроническом фарингите присутствует такой признак, как свистящие хрипы. Поэтому, проводя диагностику, специалист должен точно дифференцировать подобное состояние с бронхиальной астмой. Метод лечения определяется причиной развития болезни, поэтому заниматься самолечением не стоит.
Признаки фарингита у детей
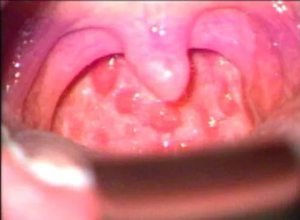 У малышей течение фарингитов очень тяжёлое, особенно это касается детей до года. Иногда у малюток при остром фарингите температура тела поднимается до критических отметок (40 градусов). Из-за сильного болевого синдрома в поражённом горле ребёнок отказывается от употребления пищи. Отёк слизистой оболочки может вызвать приступ удушья. Нередко воспалительный процесс в глотке у ребёнка может привести к развитию среднего отита в острой форме.
У малышей течение фарингитов очень тяжёлое, особенно это касается детей до года. Иногда у малюток при остром фарингите температура тела поднимается до критических отметок (40 градусов). Из-за сильного болевого синдрома в поражённом горле ребёнок отказывается от употребления пищи. Отёк слизистой оболочки может вызвать приступ удушья. Нередко воспалительный процесс в глотке у ребёнка может привести к развитию среднего отита в острой форме.
Ни в коем случае не пытайтесь лечить малыша самостоятельно, поскольку это может привести к серьёзным последствиям. При первых же симптомах острого фарингита ребёнка необходимо срочно госпитализировать.
Возможные осложнения
Хотя фарингит и не считается опасным заболеванием, всё же при отсутствии своевременного и адекватного лечения возможно развитие довольно серьёзных осложнений, среди которых можно отметить следующие:
- хронический бронхит;
- ларингит;
- острый суставной ревматизм;
- перинтозиллярный абсцесс, развитие которого обусловлено стрептококковым фарингитом;
- трахеит.
При хроническом фарингите меняется тембр голоса. Кроме того, у человека снижается качество жизни, поскольку он лишён возможности длительного общения из-за появления таких симптомов, как першение и сухость в горле.
Лечение
 При лечении фарингита в первую очередь назначаются медикаментозные препараты, действие которых направлено на снятие симптомов обострения болезни. На сегодняшний день фармакологическая промышленность располагает обширным перечнем медикаментозных средств, способных справиться с заболеванием в амбулаторных условиях.
При лечении фарингита в первую очередь назначаются медикаментозные препараты, действие которых направлено на снятие симптомов обострения болезни. На сегодняшний день фармакологическая промышленность располагает обширным перечнем медикаментозных средств, способных справиться с заболеванием в амбулаторных условиях.
Лечение медикаментами необходимо начинать только после проведения обследования у ЛОР-врача, который поставит точный диагноз и назначит соответствующую терапию.
Принципы лечения заболевания
Метод лечения недуга определяется видом и стадией фарингита.
При лёгкой форме заболевания комплексной терапии не требуется. Необходимо только провести местное лечение и принять меры профилактики.
Профилактические мероприятия в этом случае заключаются в устранении внешних провоцирующих факторов. Немаловажное значение имеет отказ от вредных привычек, рациональное питание, а также ограничение пребывания на холоде.
На более поздних стадиях фарингита необходим комплексный подход, который заключается в проведении противобактериальной либо противовирусной терапии. Кроме того, осуществляются следующие действия:
- укрепление иммунной системы и восстановление тканей;
- симптоматическая терапия (обезболивающие, противовоспалительные и другие медикаментозные средства);
- исключение возможных рецидивов обострения;
- профилактика недуга.
Лечебные мероприятия включают в себя физиотерапию, местную терапию (растворы, компрессы, леденцы, лечебные спреи и т. д.), медикаментозную терапию (таблетки, инъекции), восстанавливающие мероприятия.
Медикаментозная терапия при воспалении глотки
При запущенных формах заболевания применяется медикаментозная терапия, действие которой направлено на устранение возбудителя и рассасывание гнойных образований. Наибольшую эффективность показал комплексный метод с одновременным использованием лекарственных препаратов следующих видов:
- витаминные комплексы;
- сульфаниламиды;
- антибиотики, воздействующие на определённый тип возбудителя.
Для подавления стрептококков применяются следующие медикаменты:
- Супракс;
 Азитромицин;
Азитромицин;- Эритромицин;
- Цефтриаксон;
- Амоксициллин;
- Флемоксин;
- Аугментин;
- Амоксиклав;
- Цефазолин.
В комплексе с этими антибиотиками назначаются таблетированные препараты, обладающие антигистаминными свойствами: Диазолин, Супрастин. А также противогрибковые средства: Нистатин, Ливолин, Кетоконазол. Для восстановления иммунитета – Циклоферон, Левамизол, Иммунал.
Острое течение фарингита требует применения медикаментов, способствующих сокращению воспалительной активности и снятию боли. С этой целью назначаются такие препараты, как Напроксен, Ибупрофен или Парацетамол.
Местная терапия
 Особое внимание при лечении фарингита уделяется местной терапии, которая использует лекарственные препараты в форме леденцов, пастилок, аэрозолей, ингаляций и растворов для полосканий горла. В состав лечебных средств входят сульфаниламиды, антибиотики (Фрамицетин, Фюзафюнжин), витамины (аскорбиновая кислота), анестетические компоненты (ментол, тетракаин, лидокаин), эфирные масла, антисептики (спирты, йодсодержащие составы, бензидамин, Тимол, Хлоргексидин, Амбазол).
Особое внимание при лечении фарингита уделяется местной терапии, которая использует лекарственные препараты в форме леденцов, пастилок, аэрозолей, ингаляций и растворов для полосканий горла. В состав лечебных средств входят сульфаниламиды, антибиотики (Фрамицетин, Фюзафюнжин), витамины (аскорбиновая кислота), анестетические компоненты (ментол, тетракаин, лидокаин), эфирные масла, антисептики (спирты, йодсодержащие составы, бензидамин, Тимол, Хлоргексидин, Амбазол).
В последнее время широко применяются средства на основе растительных экстрактов, лизаты бактерий (Имудон), синтезированных компонентов, обеспечивающих защиту слизистой оболочки (Интерферон, Лизоцим). Также при местной терапии фарингита нашли широкое применение спреи (аэрозоли). Такие препараты обладают обезболивающими, антисептическими и противовоспалительными свойствами местного действия. Состав аэрозоли необходимо удерживать во рту до момента проглатывания со слюной не менее трёх минут.
К применению рекомендуются следующие лекарственные спреи:
- Ингалипт. Средство на основетимола, сульфаниламида, масла мяты и эвкалипта.
- Терафлю Лар на основе хлорида бензоксония и лидокоина.
- Тантум Верде. В основу препарата гидрохлорида бензидамина. Средство выпускается в форме аэрозоли и таблеток для рассасывания. Особенно эффективно при вирусном возбудителе.
- Каметон. В состав препарата входит масло эвкалипта, левоментол, камфора и хлорбутанол.
- Гексорал- спрей. Действующее вещество – гексэтидин.
- Стопангин. Содержит эфирные масла растительного происхождения, Гексэтидин, Левоментол.
Весьма удобны в применении препараты местного действия в форме таблеток для рассасывания, леденцов и пастилок. Их состав и эффективность аналогичны спреям.
Ингаляции и полоскания для горла
Неплохой лечебный эффект показали ингаляции и растворы для полоскания горла, в состав которых входят антибиотики совместно с антисептическими и противовоспалительными веществами.
Среди наиболее популярных составов можно выделить следующие:
- Эвкалимин. Раствор на основе экстракта эвкалипта. Применяет для ингаляций.
- Биопарокс . Раствор на основе фюзафюнжина. Используется для ингаляций.
- Ротакан и Вокадин – растворы для полоскания.
Вовремя начатое лечение фарингита и соблюдение всех рекомендаций врача позволит вам быстро справиться с недугом и избежать возможных осложнений.
Симптомы и лечение основных заболеваний горла
Боль в горле — симптом, который каждый из нас не раз испытывал. Обычно мы не обращаем на такое недомогание особого внимания. Почувствовав боль в горле, люди, как правило, покупают леденцы с ментолом и на этом часто терапия заканчивается. Но не стоит относиться к заболеваниям горла легкомысленно. Некоторые из них могут представлять серьезную опасность для здоровья.
Виды заболеваний горла и гортани
Заболевания горла могут быть вызваны различными причинами. Чаще всего недомогание является результатом бактериальной или вирусной инфекции, но похожие симптомы может вызывать и грибковое поражение, и даже образование опухоли. Кроме того, заболевания горла без температуры могут быть спровоцированы влиянием раздражающих слизистые оболочки веществ, аллергией или слишком сухим воздухом.
Инфекционные заболевания
Опухолевые заболевания
Заболевания горла и гортани могут быть вызваны ростом опухоли. Опухоли бывают первичными (впервые формируются в области гортани) и вторичными (метастазы онкологических процессов в других органах). По мере роста новообразования больные начинают жаловаться на «ком в горле», ощущение инородного тела. Голос может измениться и стать сиплым или хриплым, появляются трудности с глотанием.
На ментоловых леденцах часто пишут «от боли в горле», однако ментол сам по себе не обладает никаким лечебным действием и не ускоряет выздоровление — он лишь оказывает слабый анестезирующий эффект и приятно охлаждает воспаленную слизистую.
Симптомы и лечение основных инфекционных заболеваний горла
Пожалуй, это самая распространенная причина боли в горле. Для острых респираторных вирусных инфекций (ОРВИ) характерно чувство сухости, першения и боли в горле, осиплость, насморк, иногда также чихание и кашель. Температура редко поднимается выше 38 0 С. Антибиотики в данном случае совершенно неэффективны, так как они предназначены для борьбы с бактериями, а ОРВИ вызывается вирусами. В данном случае показано принимать противовирусные препараты, а также иммуномодуляторы. Для облегчения симптомов ОРВИ также рекомендуется проводить полоскания отваром ромашки или шалфея, они снимают раздражение. Из аптечных средств можно посоветовать спреи с легким анестезирующим эффектом и леденцы с шалфеем и эвкалиптом. Рекомендуется поддерживать иммунитет, принимая витамин С, показано также обильное теплое (но не горячее!) питье, например, травяные чаи с шиповником и медом.
Ангина
Характеризуется высокой температурой (до 40 0 С) и очень сильной болью в горле. Гортань красная, воспаленная. Миндалины воспалены и покрыты белым налетом. Частые спутники ангины — боль в суставах и мигрень. Важно знать, что ангина лечится антибиотиками! Помните, что непролеченная ангина может дать очень серьезные осложнения, потому при подозрении на это заболевание незамедлительно обращайтесь к врачу. При ангине показан постельный режим, мягкая, протертая пища и обильное питье. Полоскания также помогают снять боль и очистить слизистую — особенно эффективны полоскания отваром шалфея, ромашки, липы, раствором фурацилина и мирамистина.
Фарингит
Отличительными признаками фарингита являются сухость в горле, сухой кашель, першение, колющая боль в гортани, которая усиливается при глотании и попытке широко открыть рот, а также ощущение кома в горле. Слизистые оболочки горла красные и воспаленные, может отмечаться налет или выделение гноя. При лечении фарингита нужно исключить любую раздражающую пищу (слишком горячую, острую и кислую) и пить как можно больше жидкости, отдавая предпочтение напиткам с высоким содержанием витаминов. Помогает полоскание горла раствором йодинола. Но самолечением заниматься ни в коем случае не следует: без правильной терапии фарингит легко переходит в хроническую форму.
Ларингит
Воспаление гортани и голосовых связок. Основной признак ларингита — лающий кашель, хриплый осипший голос или его полное исчезновение. Ларингит чаще диагностируется у детей младшего возраста. Заболевание опасно тем, что в положении лежа (как правило, в ночные часы) возможен отек гортани, что приводит к затруднению дыхания (это связано с особенностями строения детской гортани). В таком случае нужно незамедлительно вызвать скорую помощь, а в процессе ожидания врачей поднять ребенка в вертикальное положение и поместить его в теплую и влажную среду, чтобы снять спазм. Это легко сделать в ванной комнате, поставив ребенка под горячий душ.
Ларингит часто сопровождается ощущением царапающей боли в горле. Заболевание сопровождает кашель — сначала сухой, позже — с отхаркиванием мокроты. Хронический ларингит вызывается не только бактериями, но и другими факторами — перенапряжением голоса, курением, воздействием едких веществ. При ларингите помогают ингаляции с минеральной водой (при отсутствии повышенной температуры), в случае затруднения дыхания — с «Беродуалом» или другими препаратами со схожим действием, теплые компрессы на горло, питье травяных отваров. Нельзя напрягать голос — врачи советуют помолчать 2–3 дня. Для облегчения состояния следует дополнительно увлажнять воздух в комнате — купить увлажнитель или хотя бы повесить в помещении мокрое полотенце.
Тонзиллит
Под этим названием скрывается воспаление небных миндалин. Острая боль в горле, жар, увеличение миндалин и гнойный налет на них, неприятный запах изо рта являются основными симптомами этого заболевания горла. Тонзиллит чаще вызывается вирусами, хотя бывает и бактериальный тонзиллит, вызванный стрептококковой инфекцией. Для облегчения боли в горле рекомендованы орошения и полоскания, а температуру следует сбивать при помощи жаропонижающих вроде ибупрофена. Хороший эффект дает ополаскивание содово-соляным раствором.
Бактериальные заболевания горла характеризуются быстрым развитием — с утра вы чувствовали себя великолепно, а уже к обеду совершенно разбиты и едва можете глотать. При вирусных поражениях симптомы проявляются постепенно. Однако лишь врач после лабораторных исследований сможет дать точный ответ на вопрос — какой этиологии ваше заболевание горла: вирусной, бактериальной или грибковой.
Симптомы и лечение опухолевых заболеваний гортани
Опухоли в горле коварны — они долго развиваются, никак не проявляя себя. Лишь когда опухоль достигает существенных размеров, начинают проявляться такие симптомы, как дискомфорт, першение в горле, нарушение дыхания через нос, заложенность ушей, затруднения при глотании, выделение кровянистой слизи из носа. Позже к симптомам прибавляется необъяснимая зубная боль (даже если стоматолог не находит никаких проблем), боль в ухе, сухой кашель, снижение слуха, отит, носовые кровотечения, изменение тембра голоса или его потеря, головные боли. Не тратьте время на самолечение и народные средства. Опухоль в горле смертельно опасна, и способов справиться с этим заболеванием самостоятельно не существует.
К счастью, далеко не все опухоли являются злокачественными. К доброкачественным относятся:
- полипы и папилломы гортани;
- кисты;
- ангиомы;
- липомы;
- фибромы.
Среди злокачественных образований в горле выделяют:
- саркомы;
- хондросаркомы;
- плоскоклеточный рак.
На ранних стадиях развития опухоли даже врачам непросто отличить доброкачественное образование от злокачественного. Вердикт можно вынести лишь после многочисленных исследований, так как симптомы у патологий очень схожи: лишь лабораторными методами можно установить истину.
Профилактика
Полностью оградить себя от заболеваний горла невозможно, но свести риск к минимуму вполне реально.
Бросьте курить . Курение делает слизистые оболочки горла и носоглотки слабыми и уязвимыми (не говоря о том, что курение провоцирует развитие онкологических заболеваний).
Разнообразьте меню. Чем больше различных продуктов вы употребляете, тем ниже вероятность того, что вы недополучите какие-то витамины и минералы. Старайтесь есть побольше продуктов с высоким содержанием витамина С — это сильнейший антиоксидант, который укрепляет иммунную систему.
Увлажняйте воздух. Во время отопительного сезона воздух в наших квартирах слишком сухой. Пересушенный воздух раздражает горло, способствует возникновению микротравм слизистых оболочек — а это открывает путь болезнетворным бактериям. Простейший увлажнитель, комнатный фонтанчик или влажное полотенце на батарее помогут улучшить микроклимат дома.
Мойте руки чаще. Ученые установили, что большинство патогенных бактерий попадает в наш организм именно из-за немытых рук.
Принимайте витамины. При частых ЛОР-заболеваниях вам нужны комплексы для улучшения работы иммунной системы, а также препараты-иммуномодуляторы.
Одевайтесь по погоде. Банальный совет, но он работает. Переохлаждение вызывает сужение сосудов и нарушает защитный барьер слизистых оболочек, хотя холод сам по себе не провоцирует развитие простудных заболеваний.
Препараты для лечения заболеваний горла доступны, но визит в аптеку не заменит консультации с врачом. Боль в горле — характерный симптом многих заболеваний, среди которых есть и опасные. Не откладывайте визит в клинику!

Если у вас начинает болеть горло, постарайтесь остаться дома и соблюдать постельный режим. Процесс выздоровления в этом случае пойдет намного быстрее. Помните также, что многие заболевания горла заразны и ваш героизм может обернуться тем, что множест-во людей, контактирующих с вами в этот период, тоже заболеют.
Симптомы и лечение воспаления глотки. Новообразования ротоглотки Воспаление ротоглотки
 mouth В далеком 1655 году зажиточный голландский лавочник из Дельфта решил, что у него достаточно времени и денег, чтобы заняться любимым делом – создавать микроскопы и изучать с их помощью микромир. Антонио Левенгука – именно так звали дельфтского торговца – считают основоположником микроскопии. Именно ему принадлежит открытие инфузории туфельки, именно он впервые описал кровяные тельца и разнообразие форм бактерий.
mouth В далеком 1655 году зажиточный голландский лавочник из Дельфта решил, что у него достаточно времени и денег, чтобы заняться любимым делом – создавать микроскопы и изучать с их помощью микромир. Антонио Левенгука – именно так звали дельфтского торговца – считают основоположником микроскопии. Именно ему принадлежит открытие инфузории туфельки, именно он впервые описал кровяные тельца и разнообразие форм бактерий.
Но тогда, в далеком XVII веке, он был несказанно удивлен, когда впервые обнаружил микроскопических «зверушек» в отваре перца. И уж совсем его шокировало открытие, что сотни таких зверушек обитают у него во рту.
Со времен Антонио Левенгука наука сделала колоссальный рывок вперед, и в том числе — микробиология. Теперь сложно кого-то удивить сообщением, что у него во рту обитают тысячи микроорганизмов. Но каждый ли пациент задумывается, какой вред эти микроорганизмы приносят здоровью?
А меж тем мы знаем, что инфекционно-воспалительные заболевания полости рта и глотки (фарингит, глоссит, стоматит и гингивит) относятся к наиболее частым причинам обращений пациентов к участковым терапевтам, семейным врачам и оториноларингологам, что говорит о широкой распространенности этой проблемы.
Основной причиной развития воспалительных процессов верхних дыхательных путей (фарингитов, ринитов, тонзиллитов и пр.) является вирусная инфекция (риновирус, аденовирус, коронавирус, парагрипп, грипп и пр.).
При поражении ротоглотки чаще других встречаются аденовирусная и риновирусная инфекция. На внедрение инфекционного агента и нарушение целостности слизистых организм реагирует развитием воспалительного процесса, при котором задействуется целый ряд защитных механизмов: изменение проницаемости сосудистой стенки, усиление кровотока, повышение активности макрофагов и полиморфонуклеарных клеточных элементов, выделение медиаторов воспаления, свободных кислородных радикалов. Макрофаги играют основную роль в защитном механизме, вызывая повышение уровня Т-лимфоцитов посредством выделения цитокинов. Различные заболевания, сопровождающиеся снижением местной и общей сопротивляемости организма (первичные и приобретенные иммунодефицитные состояния, муковисцидоз, эндокринные заболевания и др.). К снижению местного иммунитета может приводить местное переохлаждение ротоглотки холодной пищей, напитками или холодным воздухом, а также воздействие различных раздражающих агентов (табачный или другой дым при систематическом воздействии, запыленность воздуха, наличие в воздухе раздражающих химических веществ). При воспалении околоносовых пазух инфицированные выделения могут попадать в глотку и стимулировать инфекционные воспалительные процессы в ней.
При снижении иммунитета так называемая «транзитная флора» может приобрести статус «патогенной». К «транзитной флоре» относятся стрептококки, стафилококки, пневмококки, граммотрицательные диплококки и другая микрофлора, обычно высевающаяся в норме и у здорового человека.
Фарингиты
Фарингиты делятся на острые и хронические. Острый фарингит — это инфекционное воспаление слизистой оболочки ротоглотки и небных миндалин. При благоприятном развитии острый фарингит может разрешиться спонтанно, без вмешательства врача. Но чаще всего острый фарингит сопровождается развитием воспалительных, а иногда — гнойных процессов в прилегающих тканях. Основными жалобами больных с острым поражением слизистой оболочки ротоглотки являются неприятные ощущения — жжение, покалывание, сухость, боль при глотании; головная боль, локализующаяся в затылочной области. У детей часто возникают затрудненное дыхание и гнусавость. У взрослых это заболевание протекает без резкого ухудшения общего состояния, а у детей может протекать с резким повышением температуры до 39°С. Особенно в тех случаях, когда воспаление распространяется на гортань и трахею. Для острого фарингита характерно увеличение и болезненность шейных и затылочных лимфатических узлов. При осмотре пациента обнаруживается гиперемия задней стенки глотки и небных дужек, отдельные воспаленные лимфоидные гранулы, но при этом отсутствуют характерные для тонзиллита признаки воспаления небных миндалин.
Хронические фарингиты, в отличие от острых, как правило, имеют бактериальную природу, реже — грибковую. Это полиэтиологическое заболевание, характеризующееся наличием воспалительных и дистрофических изменений слизистой оболочки глотки. Для хронического фарингита характерны жалобы на сухость, першение, болезненность и ощущение инородного тела в глотке, нередко сухой кашель и образование вязкой мокроты, повышение температуры. Существенное ухудшение общего состояния редко встречается у больных с хроническим фарингитом. При постановке диагноза учитывается фарингоскопическая картина. Развитие хронического фарингита связывают с вредным влиянием таких раздражающих факторов, как алкоголь, никотин, острая пища, газированные напитки, различные неблагоприятные производственные, климатические воздействия. Формированию заболевания способствуют патологические состояния полости носа, приводящие к нарушению носового дыхания — искривление перегородки носа, вазомоторный и гипертрофический ринит, полипоз носа, аденоиды. Причиной хронического фарингита могут быть рецидивирующие инфекции дыхательных путей, приводящие к стойкому повреждению мукоцилиарного барьера и значительному угнетению механизмов местного и общего иммунитета. Атрофический фарингит является следствием прогрессирующей атрофии слизистой оболочки глотки у лиц пожилого возраста.
Гингвит и парадонтит
Нарушение равновесия в системе защиты полости рта может быть причиной воспаления слизистой оболочки десен — гингивита. Когда воспаление распространяется от десневого края на окружающие зубы ткани, гингивит переходит в пародонтит, что в дальнейшем может привести к воспалению костной ткани, расшатыванию и потере зуба. У пациентов старше 15 лет в 50% случаев причиной потери зубов оказываются пародонтопатии. Пригингивите десна воспаляется, возникает отек, изменяется ее контур. За счет отека углубляется десневая борозда между зубом, и образуется так называемый десневой карман. В результате возникают покраснение десневого края, отек и кровоточивость десны, она становится чувствительной и болезненной, наблюдаются трудности при жевании и глотании. Гингивит может быть как острым, так и хроническим. Хронический гингивит более часто встречается у взрослых.
Стоматиты
К инфекционно-воспалительным заболеваниям полости рта относится стоматит — воспаление слизистой оболочки полости рта. По клиническому проявлению стоматиты разделяются на катаральные, язвенные и афтозные. Самой частой причиной стоматитов является несоблюдение гигиены полости рта, болезни зубов, зубные отложения, дисбактериоз полости рта, а также заболевания ЖКТ (гастрит, дуоденит, колит и пр.). Для афтозных стоматитов характерна связь с аллергическими реакциями, вирусными инфекциями, ревматизмом. В зависимости от тяжести и формы заболевания больные предъявляют жалобы на болезненные ощущения в полости рта и глотки, выраженную боль при жевании, глотании артикуляции. Иногда отмечается повышение температуры тела до 37,5°С увеличение региональных лимфоузлов недомогание, головная боль. При осмотре определяются дефекты слизистой оболочки полости рта и языка.
Лечение: общие принципы
Терапевтическая тактика при инфекционно-воспалительных заболеваниях слизистой оболочки полости рта и глотки включает в себя назначение лекарственных препаратов обладающих противовоспалительным, аналгезирующим, иммунокорригирующим действием, локальных антисептиков, противоотечных и гипосенсибилизирующих препаратов. В комплексе лечебных мероприятий важная роль принадлежит препаратам, оказывающим комбинированное действие.
Чем же конкретно лечить?
Итак, перед специалистом, занимающимся лечением пациента с воспалительным заболеванием полости рта и глотки, стоит главная миссия: выбор максимально эффективного препарата. Именно от этого выбора и зависит быстрота и эффективность проводимой терапии.
Научная справка
Причины возникновения воспалительных процессов полости рта
- Травматическое воспаление. Травма может быть механической, химической или физической, острой или воздействующей продолжительное время.
- Инфекционные воспалительные процессы (вирусные, бактериальные, грибковые инфекции).
- Аллергические реакции, сопровождающиеся отеком и воспалением слизистых ротовой полости.
- Воспаления слизистой при системных заболеваниях: гипо- и авитаминозы, эндокринные заболевания, заболевания системы крови, заболевания желудочно-кишечного тракта и др.
ГЕКСЕТИДИН
Антисептическое средство широкого спектра действия в отношении грамположительных и грамотрицательных микроорганизмов. Бактерицид для анаэробных бактерий. Бактериостатик для большинства штаммов бактерий в концентрация 100 мг/мл. Фунгицид в отношении грибов рода Бластомицеты, Трихофитон, Гистоплазма, Микроспорум. Угнетает рост и размножение более 40 штаммов грибов рода Кандида. Слабый аналгетик.
Неоспоримым преимуществом гексетидина, кроме широкого спектра действия, является высокая степень адгезии на слизистой оболочке ротоглотки. При этом у гексетидина при отсутствии всасывания наблюдается продолжительный эффект (активные концентрации гексетидина на слизистых сохраняются в течение 10-14 часов после однократного применения).
ХОЛИНА САЛИЦИЛАТ
Мощный анальгетик и антипиретик, производное салициловой кислоты. Блокирует ферменты ЦОГ-1 и ЦОГ-2, угнетает синтез простагландинов, благодаря чему оказывает мощное противовоспалительное действие. Тормозит активацию макрофагов и нейтрофилов, проявляя противоотечное действие. Обладает жаропонижающим и болеутоляющим действием. Незаменим в лечении заболеваний ротоглотки, сопровождающихся повышением местной температуры, выраженным воспалением, отеком и болезненностью. Хорошо всасывается со слизистым, обладает быстрым эффектом.
ХЛОРБУТАНОЛ
Быстродействующий местный анестетик, надежное средство в арсенале стоматологов и оториноларингологов. Обладает дополнительными свойствами: антибактериальным и противогрибковым эффектами. Способствует усилению аналгезирующего эффекта в комбинации с гексетидином и холина салицилатом.
Рак горла: симптомы на ранних стадиях

У многих людей наблюдаются неприятные симптомы, связанные с горлом – боль в горле, першение, осиплость голоса, затруднения с глотанием. В большинстве случаев данные симптомы – признак простудных заболеваний, вызванных бактериями или вирусами. Но если подобные явления наблюдаются в течение длительного время и не проходят, то они могут свидетельствовать о гораздо более опасном заболевании – раке горла.
Описание заболевания
Злокачественные опухоли горла, к счастью, нельзя отнести к числу самых распространенных онкологических заболеваний. В то же время, подобную болезнь нельзя назвать и очень редкой. Рак горла встречается примерно у 4% онкологических больных.
Строение горла
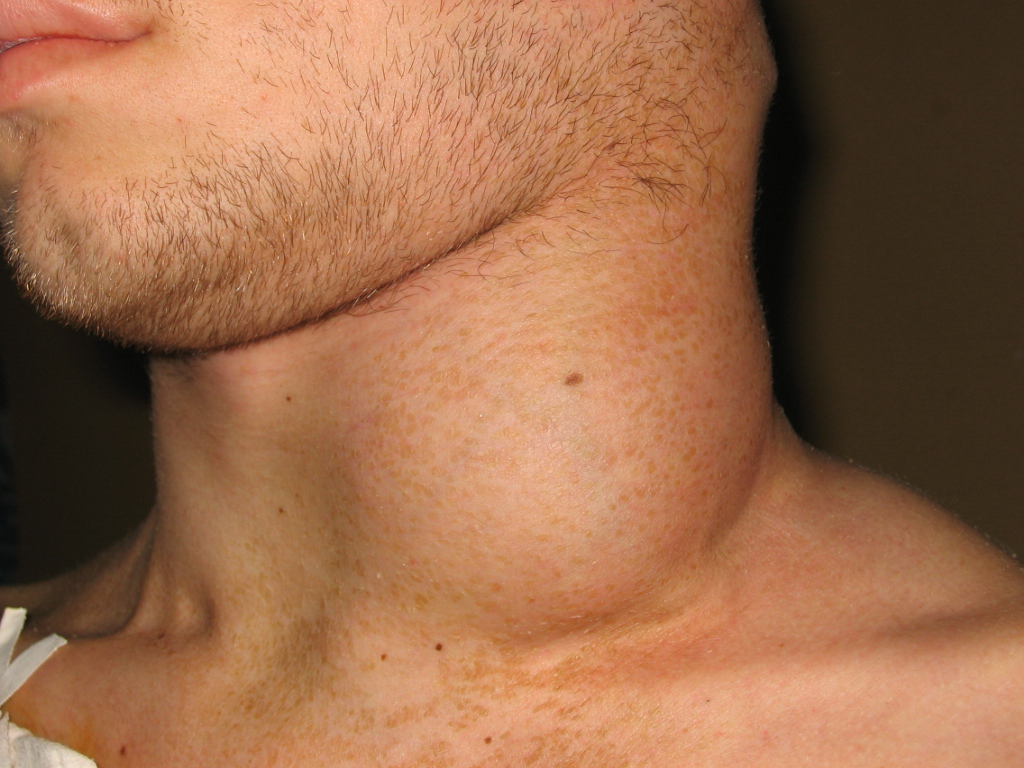
Сначала необходимо дать определение понятию «горло» с физиологической точки зрения. Горло – это просторечное название передней половины шеи, расположенной перед позвоночным столбом. В этом месте расположены как пути, по которым в легкие поступает кислород, так и пути, по которым в желудок поступает пища. Как раз в районе горла общий путь для пищи и воздуха разделяется на два – пищевод и гортань, которая затем переходит в трахею. Кроме того, поблизости от горла проходят сосуды, снабжающие кровью головной мозг, и пролегают важные нервные сплетения, влияющие на работу сердца. В районе горла находится и одна из важнейших желез внутренней секреции – щитовидная железа.
Глотка является верхней частью горла, расположенной над гортанью. С физиологической точки зрения глотка делится на три раздела. Ниже они перечислены в порядке их расположения, от самого верхнего к самому нижнему:
Локализация болезни
Болезнь начинается с небольшой опухоли, расположенной в области горла, а точнее говоря, в слое эпителиальной ткани, выстилающей поверхность гортани или глотке.
Если рассматривать опухоли в глотке, то наиболее часто поражается этими образованиями носоглотка. Подобная локализация опухоли особенно опасна, поскольку опухоль может прорастать в воздушные полости черепа.
Постепенно опухоль увеличивается в размерах и затрагивает окружающие ткани. В конечной стадии заболевания могут поражаться лимфатические узлы, а также образовываться метастазы опухоли в других частях тела. В конечном итоге в большинстве случаев больной погибает либо от массивного кровотечения из пораженных опухолью кровеносных сосудов, либо от аспирации крови или пищи.
Опухоль может затрагивать различные отделы гортани – нижний (ниже голосовых связок), средний (в области голосовых связок) и верхний (выше голосовых связок).
Надсвязочный отдел поражается наиболее часто (две трети случаев). Также для этой локализации характерно быстрое развитие опухоли и раннее метастазирование.
Связочный отдел поражается примерно в трети случаев. Как правило, при подобной локализации опухоль развивается медленно, что позволяет вовремя ее обнаружить и начать лечение.
Подсвязочная локализация встречается нечасто, она характерна лишь для 3% случаев. Благодаря расположению этот тип рака очень опасен, для него характерно диффузное развитие.
Из всех случаев рака горла локализация опухоли в гортани встречается примерно в 55% случаев, в глотке – в 45% случаев.
Разновидности заболевания
С гистологической точки зрения почти все случаи рака гортани (98%) относятся к плоскоклеточному раку.
С морфологической точки зрения различают следующие разновидности плоскоклеточного рака горла:
- неороговевающий
- ороговевающий
- высокодифференцированный
Неороговевающий рак развивается относительно быстро и образует большое количество метастазов, активно прорастает в окружающие органы. Эта разновидность заболевания встречается наиболее часто. Обычно она локализуется в верхней части гортани или же в желудочке гортани. Нередко наблюдается распространение данного типа опухоли из одной части гортани в другую. Неороговевающий рак приводит к уменьшению просвета гортани, что вызывает у больного одышку и потерю голоса.
Ороговевающий вид рака характеризуется наличием клеток, которые со временем становятся ороговевшими. Этот тип заболевания не столь быстро развивается по сравнению с другими. Метастазы при нем также практически не появляются. Чаще всего опухоли с ороговевающими клетками наблюдаются в области голосовых связок.
При высокодифференцированном типе рака наблюдается значительное вовлечение в патологический процесс здоровых тканей. Лечение данного типа заболевания наиболее трудоемко и длительно.
Причины заболевания
В отличие от многих других онкологических заболеваний, рак горла имеет четко установленную зависимость от определенных неблагоприятных факторов. И на первое место среди данных факторов следует поставить табакокурение. По сути, можно утверждать, что рак горла – это болезнь заядлых курильщиков. Более 85% больных раком горла имеют такую пагубную привычку, как курение.
Второй важный фактор – это пол. Рак горла – преимущественно мужская болезнь. Примерно 95% больных – мужчины возрастом старше 50 лет. У женщин заболевание встречается относительно редко, однако это не значит, что женщина, особенно курящая, не имеет шанс заболеть данным недугом. В молодом возрасте болезнь также встречается редко, следовательно, пожилой возраст – это еще один негативный фактор.
К другим факторам, способствующим заболеванию, относятся:
- вдыхание токсичных испарений;
- работа с опасными химикатами (химическая промышленность, производство лакокрасочных материалов, строительство и ремонт);
- неправильный рацион, большое количество копченой и соленой пищи, недостаток свежих овощей и фруктов;
- злоупотребление алкоголем;
- несоблюдение гигиены полости рта;
- наследственные факторы;
- инфекционный мононуклеоз;
- опухоли шеи и головы другой локализации;
- радиационное облучение.
Также вероятность возникновения заболевания повышают следующие патологические процессы и образования в гортани:
- хронические невылеченные воспаления верхних дыхательных путей (ларингиты, фарингиты, синуситы, и др.),
- хронические болезни зубов и десен,
- кисты,
- фибромы,
- травмы ,
- рубцы ,
- папилломы,
- пахидермия гортани.
Статистика показывает, что раком гортани гораздо чаще болеют жители крупных городов, чем жители сельской местности. Это говорит о том, что на возникновение заболевание оказывает влияние и экологическая обстановка.
Симптоматика
Болезнь проявляется в тяжелой форме не сразу, а развивается в течение долгих месяцев или даже лет. К сожалению, люди зачастую не замечают вовремя неприятные симптомы, и обращаются за помощью к врачу лишь тогда, когда заболевание переходит в неизлечимую форму. Между тем, рак горла на ранних стадиях имеет хорошо распознаваемые симптомы. Исключение из данного правила имеет лишь нулевая стадия (предрак), при которой патологические изменения в тканях никак себя не проявляют и могут быть выявлены лишь при случайном диагностическом исследовании органов дыхания.
На ранних стадиях заболевания больного обычно беспокоят боли, рези или першение в горле, сухой кашель. Очень часто данные симптомы принимаются больным за симптомы простуды. Однако в отличие от ОРЗ эти признаки наблюдаются постоянно и не проходят спустя какое-то время, а постепенно усиливаются. Важно отметить, что боли при опухолях горла не исчезают после приема болеутоляющих средств, а кашель не проходит после приема противокашлеых препаратов. Поскольку раком горла чаще всего болеют курильщики, то надсадный кашель больные обычно относят к побочным эффектам курения. В первое время кашель может быть эпизодическим, однако затем переходит в постоянный. Могут наблюдаться субфебрильная температура, анемия, онемение некоторых отделов лица, внутрикожные кровоизлияния, набухание лимфатических узлов на шее или под челюстью.
По мере дальнейшего развития заболевания появляются и другие симптомы – осиплость голоса (что объясняется поражением голосовых связок), ухудшение вкуса, ощущение инородного тела в горле, трудности при глотании, кровотечения из горла. Опухоль большого размера может препятствовать дыханию, и у больного появляется одышка. Возможны сильные головные боли, боли в шее или ушах, ухудшение сна и слуха, следы крови или гноя в выделениях из носа. Выделения из носа или рта имеют неприятный запах. Также больные обычно теряют аппетит и, как следствие, вес. Ухудшается общее состояние здоровья, появляется раздражительность. Опухоль становится видимой снаружи благодаря появлению припухлости на шее. В тяжелых случаях больной теряет способность открывать или закрывать рот.
Эти симптомы свидетельствуют уже о запущенном заболевании. К сожалению, именно на подобной стадии большинство пациентов обращается к врачу.
В зависимости от локализации опухоли симптомы могут несколько отличаться. При опухолях в носоглотке и ротоглотке наиболее характерны ангиноподобные боли, кровотечения из носа из миндалин, чувство заложенности носа, зубные боли и выпадения зубов, головные боли, не снимаемые при помощи анальгетиков, увеличение подчелюстных лимфатических узлов.
При надсвязочной локализации чаще всего проявляются следующие симптомы:
- ощущение инородного тела,
- першение,
- боль при глотании.
Изменения голоса при данной локализации проявляются лишь на поздних этапах заболевания.
При локализации опухоли в районе голосовых связок наиболее часто наблюдаются боль при разговоре, изменения в голосе или его полная потеря. Данные симптомы могут проявить себя уже на самых ранних стадиях заболевания.
При подсвязочной локализации чаще всего наблюдаются боли или неприятные ощущения при прохождении пищевого комка, а также постоянная одышка или затрудненное дыхание. Изменения голоса присоединяются лишь на поздних стадиях заболевания.
Стадии болезни
При характеристике онкологических заболеваний врачи используют такое понятие, как стадии заболевания. Различным стадиям соответствуют определенные симптомы. Также для различных стадий могут применяться различные методы лечения. Прогноз на выздоровление уменьшается по мере увеличения стадии заболевания.


 аллергический;
аллергический; незначительное повышение температуры (до 37,5 градуса);
незначительное повышение температуры (до 37,5 градуса); Азитромицин;
Азитромицин;